Фото: Derek Thomson
Работами проф. Ратнера А.Ю. и соав. (1974, 1975, 1978, 1985, 1990) убедительно показано, что родовая травма часто являются причиной дальнейших многочисленных нарушений у ребёнка, включая ортопедических. Одним из таких нарушений является вывих бедра у ребёнка.
В 1994 году заведующий кафедрой детской неврологии Казанского ГИДУВа, заслуженный деятель науки РФ и республики Татарстан профессор Александр Юрьевич Ратнер ушёл из жизни. К сожалению его работы не всем доступны, а многим врачам и не известны. Частично восполним этот пробел, ознакомив с воззрениями проф. Ратнера А.Ю. и соав. на тему причин вывиха бедра у детей (по А.Ю. Ратнер. Неврология новорожденных. 7 издание. М. Лаборатория знаний, 2020 и А.Ю. Ратнер. Родовые повреждения спинного мозга у детей. Казань. Издательство Казанского университета. 1978).
История вопроса
В известной монографии на тему вывихов бедра О.Барта (1972) указано: «Несмотря на рост наших знаний, этиология заболевания не установлена до сих пор». «Вопрос о патогенезе вывихов бедра является предметом живейшего спора» — писал Э.Э. Андерс.
А.А. Бобров в своём учении о вывихах (1896) указывал, ссылаясь на Гиппократа, настаивал на том, что «грубые и неумелые действия акушерки приводят к родовым вывихам, и что родовой вывих нужно непременно отмечать». Humbert в 1838 году предполагал возможность развития вывиха бедра в результате «врожденного полиомиелита», под которым с современных позиций следует скорее понимать нижний вялый парапарез, который в большинстве случаев имеет не инфекционную природу, а является следствием родовой травмы с повреждением спинного мозга ребёнка.
Guerin (1880) изучая изменения в мышцах, окружающих тазобедренный сустав, установил определённую патологию, которую объяснял «отставанием в развитии центральной нервной системы», то есть расценивал вывихи как нейрогенные.
Тазовое или головное?
В.О. Маркс писал: «Среди младенцев, родившихся тазовым концом вперёд, вывих встречается в 10 раз чаще». Muller и Seddon (1953) наблюдали 95 детей с врождённым вывихом бедра и 40 из них были рождены из тазового предлежания. Это привело авторов к убеждению: «имеется фактор, ответственный за высокую пропорцию ягодичных родов, связанных с вывихами бедра».
З.Я. Ляндерс в 1939 году указывал: «Весьма большой интерес имеет вопрос о существовании связи между механизмом родового акта, или вернее говоря родоразрешением в ягодичном предлежании и вывихом в тазобедренном суставе. Наличие указаний на длительный родовой акт в ягодичном предлежании с таким вмешательсом, как тракция за ножку, неизбежно приводит к вывиху…». Н.А. Новаченко в 1966 высказывает такое же мнение: «Почти каждый ребёнок, родившийся в ягодичном предлежании, имеет врождённый вывих бедра».
Госпитальные или домашние роды?
Jones и Wood (1974) утверждают: «осложнённые роды, особенно ягодичные, вызывают более высокий процент неонатальной несостоятельности бёдер у новорожденных. При родах в госпитале патология в тазобедренном суставе была найдена в 50% случаев, при родах на дому с помощью семейных врачей несостоятельность бедра обнаруживалась только в 28% случаев». Получается неожиданный вывод, что частота врожденного вывиха бедра у ребёнка зависит не только от предлежания плода (учащается в ягодичном предлежании), но и от того, где происходили роды — в стационаре, или на дому (А.Ю. Ратнер).
Миатонический синдром
Многие авторы обращают внимание на то, что у детей с вывихом бедра имеется диффузная мышечная гипотония. Сугубо ортопедические объяснения развития вывиха бедра на фоне «первичного расслабления связочного аппарата» и «мышечной вялостью» не выдерживают критики и должны сегодня рассматриваться с позиций представлений о миатоническом синдроме.
В 1896 году А.А. Бобров писал: Предполагающей причиной к образованию вывиха бедра является слабость мышц, которые своим сокращением могли бы противодействовать образованию вывиха». Carter и Wilkinson придерживаются мнения, что «общая суставная вялость является важным предрасполагающим фактором в патогенезе вывиха бедра». А.Т. Осьминина и Р.Л. Горбунова (1986) в подобных случаях пишут о «слабости связочного аппарата тазобедренного сустава».
Важно, что перечисленные выше авторы приходят к мнению, что описываемые вывихи бедра — атонические. Именно гипотонией мышц объясняют многие ортопеды частые неудачи при оперативном лечении вывихов бедра.
Нейрогенный характер вывихов
В.И. Фишкин (1956), А.С. Ланцетова (1961), Sommerville (1959), Sharrard (1959), Jones (1962) описывали вывихи бедра у пациентов с параличами ног, объясняя вывих не собственно параличом, а присущей ему гипотонией мышц. Н.С. Брайловская (1959) указывает на то, что при параличах мышц нижних конечностей возникают разболтанные суставы «coxa laxans» и паралитические вывихи и подвывихи. Е.Н. Синицына и Н.Ф. Удалова (1972) описывали вторичные изменения в тазобедренных суставах у детей, перенёсших полиомиелит.
Jones в 1926 году писал: «Вялый паралич — условие, предрасполагающее к вывиху». Sharrard (1959) обследовал 80 детей с нижним вялым парапарезом и у 75 из них обнаружил вывихи и подвывихи в тазобедренных суставах. Сообщения о первичном поражении спинного мозга и вторичных изменениях в суставах публиковали Hayers (1964), Chirls и Falla (1967), London (1975) и др.
Исследования А.Ю.Ратнера
А.Ю. Ратнер и соав. обследовали 283 ребёнка, находившихся под наблюдением по поповоду вывиха, или подвывиха бедра. Более чем у половины (172 из 283 детей) неврологической патологии обнаружено не было, но у 111 детей с патологией тазобедренных суставов неврологические нарушения не вызывали сомнений. Это было 2 основных неврологических синдрома: нижний вялый моно- и парапарез и натальный миатонический синдром.
Две трети этих пациентов родились с различными акушерскими осложнениями. Четверть из них родились из тазового предлежания. Половина детей не прикладывалась к груди сразу после рождения в связи с тяжестью состояния, что подтверждает натальную патологию. Только у 5 из 111 детей при первичном ортопедическом осмотре в роддоме была заподозрена патология тазобедренного сустава, у остальных детей ни вывихов, ни подвывихов при рождении обнаружено не было. У 44 человек изменения в суставе были выявлены к исходу первого года жизни, а у 62 детей вывихи были замечены в более старшем возрасте. Важно, что у всех этих 62 больных при внимательном осмотре изменения в суставе оказались двусторонними.
Ретроспективная оценка физического развития этих пациентов выявила наличие слабости в ногах у детей, необычную позу ног по типу «позы лягушки», дети позднее начинали ходить. Это показывает важность проведения тщательного неврологического обследования детей с задержкой темпа двигательного развития.
У половины основной группы обследуемых удалось выявить нижний вялый парапарез, свидетельствующий о натальной травме спинного мозга на уровне поясничного утолщения. В данном случае важно оценивать имеется ли парез в ноге, или нет, с учетом того, что в ортопедической литературе безо всяких на то оснований симптомы вялого паралича в ноге считаются типичными признаками вывиха или подвывиха бедра. Единственное верно то, что выявление вялого пареза в ногах с большой долей вероятности указывает на возможное существование вывиха в гомолатеральном тазобедренном суставе.
Симптомы вялого, или смешанного пареза
У таких детей обращает на себя внимание недостаточный объём движений в ногах, «вялость» ног, в более выраженных случаях ноги располагаются в «позе лягушки». Характерна рекурвация в коленных суставах в связи с выраженной гипотонией мышц ног. Тонус мышц в дистальных отделах ног может быть различным: в более типичных случаях тонус снижен, стопа может быть приведена к голени, проявляя симптом «пяточных шпор».
Другой вариант — тонус может быть даже повышен, так как ишемия в бассейне артерии Адамкевича никогда не ограничивается только зоной поясничного утолщения, но распространяется и выше на супрасегментарные отделы, захватывая пирамидные пути. Получается характерное сочетание: диффузная гипотония проксимальных отделов мышц бедра и локальный гипертонус дистальных. Такой — смешанный — парез ног типичен именно для натально обусловленного ишемического поражения спинного мозга.
Асимметрия складок
Асимметрия бедренных складок — симптом считающийся типовым для вывиха бедра является проявлением гипотрофии мышц, то есть признаком вялого пареза, следствием которого и является вывих бедра.
Симптом щелчка
В ортопедической литературе характерным признаком вывиха бедра является симптом «щелчка» — щелчок при попытке развести бёдра у ребёнка. Здесь уместно провести аналогию с акушерскими параличами рук, где у детей с грубыми вялыми парезами руки типичным считается симптом «щелчка Финка», фактически являющийся признаком атонического подвывиха в плечевом суставе.
Симптом кукольной ножки
У детей с нижним вялым парапарезом нередко встречается симптом «кукольной ножки»: нога кажется как бы приставленной к ягодице, как у куклы, ягодичная складка при этом углублена и простирается значительно латеральнее обычного. Несмотря на относительную редкость этот симптом может помочь заподозрить вялый парез ноги и, следовательно, предположить возможность развития вторичных изменений в тазобедренном суставе.
Симптом распластанного живота
Симптом распластанного живота (Fontan, 1964) встретился в 20% исследуемых детей с вывихом бедра и вялым парезом той же ноги. Он заключается в дряблости, гипотонии мышц брюшной стенки. Hellsrom (1968) писал, что «расслабление брюшных мышц позволяет предположить вовлечение в процесс нижнего отдела грудной части спинного мозга». А.Ю. Ратнер и соав. своими наблюдениями подтверждают важность этого симптома.
Утиная походка
Обычно у детей, страдающим врожденным вывихом бедра описывается типичная «утиная походка», хотя с неврологических позиций такая походка в неменьшей степени характерна и для больных с миопатией и других пациентов, имеющих слабость мышц тазового пояса. такая же походка имеется у детей получивших родовую травму поясничного утолщения спинного мозга вследствие диффузного снижения мышечного тонуса в ягодичных мышцах и ногах. У некоторых пациентов «утиная походка» своеобразно сочетается с элементами степажа в связи с преобладанием пареза в дистальных отделах ног.
Косолапость
У детей имеющих нижний вялый парапарез нередко обнаруживается и косолапость. Это особенно ярко видно когда вялый парез сочетается с пирамидной симптоматикой в той же ноге, что типично для спинальной патологии. Сочетание гипотонии большей части мышц ноги с локальным гипертонусом других мышц приводит к косолапости. В клинике проф. А.Ю. Ратнера работами О.В. Никогосовой (1991) проблема нейрогенной косолапости была изучена достаточно подробно.
Гипотрофия мышц
Гипотрофия паретичных мышц у таких пациентов является типичной особенностью вялого пареза. Вот почему оценка трофики у пациентов с патологией в тазобедренных суставах очень важна, особенно в тех случаях, когда врач должен взять на себя смелость решить вопрос, является ли обнаруженный ортопедом вывих первичным, врождённым, или первична неврологическая симптоматика, а вывих развивается вторично.
По мнению А.Ю. Ратнера и соав. не менее чем у трети, а может быть и чаще, всех детей с подозрением на врожденный вывих или подвывих бедра выявляются натально обусловленные неврологические нарушения, приводящие к вторичным, нейрогенным, атоническим изменениям в тазобедренном суставе.
Основных вариантов нейрогенных вывихов два:
- в одних случаях имеется натальная патология поясничного утолщения спинного мозга, проявляющаяся себя нижним парапарезом,
- при втором варианте наблюдаются последствия натального повреждения шейного отдела позвоночника и позвоночных артерий с ишемией ретикулярной формации ствола мозга, в результате чего развивается грубая диффузная мышечная гипотония.
При первом варианте грубая гипотония мышц выявляется только в ногах, при втором — она диффузна, но в обоих случаях спустя время — от нескольких недель до многих месяцев, то есть отсроченно, вследствие гипотонической «разболтанности» суставов развиваются вторичные изменения в тазобедренных суставах, которые раньше относили к разряду врождённых.
Литература
- А.Ю. Ратнер. Неврология новорожденных. 7 издание. М. Лаборатория знаний, 2020
- А.Ю. Ратнер. Родовые повреждения спинного мозга у детей. Казань. Издательство Казанского университета. 1978
Врач-остеопат Арсений Гуричев
Врожденный вывих бедра
Врожденный вывих бедра (ВВБ) — это анатомическая патология тазобедренного сустава, при которой отсутствует максимально полное вхождение головки бедренной кости в вертлужную впадину тазовой кости. ВВБ встречается достаточно часто: 1 случай на 7000 новорождённых для мальчиков и 5/7000 для девочек. Врождённый вывих сразу двух бёдер (двусторонний вывих) встречается вдвое реже одностороннего.
Несвоевременное выявление и позднее начало лечения ВВБ грозит хромотой и инвалидизацией ребёнка, зачастую неустранимой. В этой связи критически важным является обнаружение ВВБ на первом году жизни ребёнка (идеально — в первые 3-4 месяца), для чего родителям нужно иметь ясное представление, почему может возникнуть и какими внешними признаками проявляется данная патология.
Кратко об анатомии тазобедренного сустава
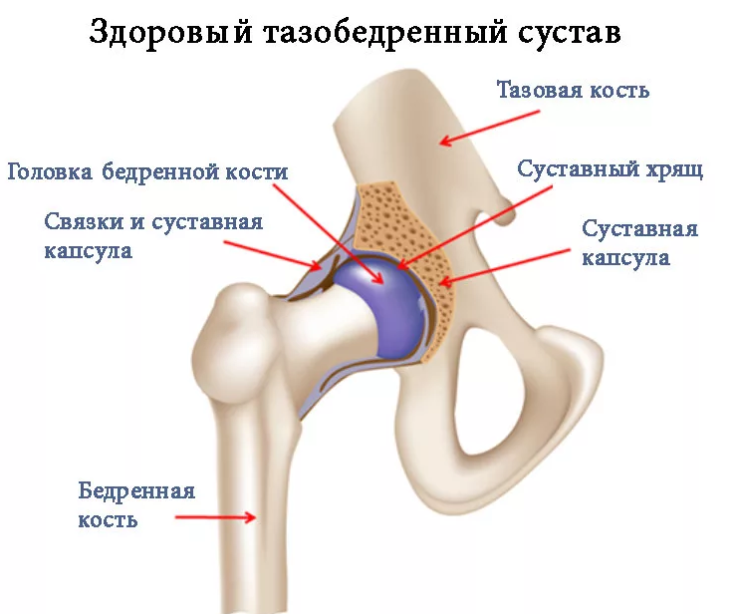
Тазобедренный сустав является точкой соединения тазовой и бедренной кости. Сустав образуется путём вхождения головки бедренной кости в чашеобразную вертлужную впадину тазовой кости, что делает его многоосным, то есть способным осуществлять движение сразу во многих направлениях, включая и возможность кругового вращения.
В человеческом теле главная функция тазобедренного сустава — это обеспечение такой двигательной активности, как ходьба, бег, прыжки и прочее. При врождённой неразвитости (неполноценности) этого сустава двигательная активность оказывается ограниченной вплоть до полной невозможности самостоятельного передвижения.
Причины врожденного вывиха бедра
Основной и, по сути, единственной причиной врождённого вывиха бедра является дисплазия тазобедренного сустава (ДТС) — врождённая неполноценность сустава, создающая предпосылки для возникновения вывиха. Важно понимать, что понятийно дисплазия тазобедренного сустава — это не вывих бедра, однако на практике эти два термина являются почти синонимами, потому что ДТС всегда ведёт к ВВБ той или иной степени, а ВВБ не наступает без ДТС.
Различают следующие формы дисплазии тазобедренного сустава:
- У суставной впадины слишком покатые края или слишком маленькая глубина, из-за чего головка бедренной кости не фиксируется в надлежащей степени.
- Нарушена геометрии сустава в горизонтальной плоскости, что делает невозможным его правильную работу, поскольку ось движений головки бедренной кости не совпадает с осью вертлужной впадины.
- Суставная капсула, обеспечивающая стабилизацию сустава, не выполняет свою стабилизирующую функцию.
Каждая из перечисленных форм ДТС приводит к тому, что тазобедренный сустав не справляется с возлагаемыми на него нагрузками, что приводит или к выпадению (вывиху) головки бедренной кости из вертлужной впадины, или к развитию коксартроза (артроз тазобедренного сустава) с медленным разрушением сустава из-за неравномерности нагрузки.
Признаки ВВБ у младенца
Несвоевременное обнаружение признаков ВВБ чревато постепенным разобщением сочленяющихся поверхностей сустава, что неотвратимо происходит по мере роста ребёнка в отсутствие адекватной терапии. Ситуация осложняется тем, что выявить эти признаки до проявления ребёнком двигательной активности (попытки сидеть, вставать или ходить) достаточно сложно, а лечение патологии с момента самостоятельной двигательной активности малыша уже далеко не так результативно из-за травматизации тканей сустава при вывихе.
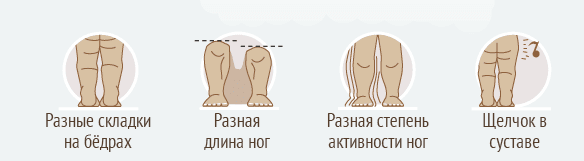
Именно поэтому так важно не пропустить мимо внимания те симптомы, которые указывают на наличие у детей дисплазии тазобедренного сустава и/или врождённого вывиха бедра:
- Асимметрия кожных складок. При укладывании ребёнка на живот наблюдается асимметрия расположения подколенных, паховых и/или ягодичных складок.
- Укорочение ноги. При укладывании ребёнка на спину с выпрямленными ножками заметно, что одна нога короче другой.
- Ограничение отведения ноги. При попытке отвести ногу ребёнка в сторону (во время купания или переодевания) ощущается заметное «сопротивление», в то время как другая нога (при одностороннем ВВБ) отводится свободно.
- Наружная ротация ноги. Стопа ребёнка повёрнута наружу, что особенно заметно во время сна.
- Симптом «щелчка». Более специфический признак, когда при попытках согнуть бёдра к животику ребёнка из тазобедренной области слышится характерный щелчок.
При наличии любого из перечисленных симптомов ребёнка нужно незамедлительно показать врачу, чтобы как можно скорее приступить к лечению.
Виды (стадии) врождённого вывиха бедра
Выраженность внешних признаков во многом зависит от формы (или стадии, если патология развивается постепенно), которую приобрёл ВВБ. Всего различают три степени врождённого вывиха бедра:
- Предвывих. Головка бедренной кости занимает правильное положение в вертлужной впадине, но дальнейшее правильное развитие сустава невозможно из-за имеющейся дисплазии.
- Подвывих. Головка бедренной кости всё ещё пребывает в области вертлужной впадины, но занимает неправильное положение, что осложняет двигательную активность и делает невозможным дальнейшее правильное формирование сустава.
- Вывих. Головка бедренной кости находится за пределами вертлужной впадины, иногда — с повреждением тканей сустава.
Способы лечения
Клинический диагноз ставится на основании результатов УЗИ, рентгенографии, МРТ и/или артрографии тазобедренного сустава. Исходя из сложности патологии назначается консервативное или хирургическое лечение.
Консервативная терапия
Основная задача консервативной терапии при ВВБ заключается в правильном сопоставлении и фиксации головки бедренной кости и вертлужной впадины, чтобы обеспечить таким образом правильное формирование сустава в дальнейшем. Для достижения этой цели применяются специальные бедренные ортопедические ортезы. В частности, на ранних стадиях ДТС применяется шина «Перинка Фрейка», иногда называемая подушкой Фрейка.

Перинка Фрейка — это специальное ортопедическое приспособление, напоминающее подушку, которая размещается и закрепляется между ног ребёнка, что позволяет зафиксировать бёдра в отведённом положении под требуемым углом (90⁰ и выше). Ношение перинки Фрейка показано детям в возрасте до 1 года при предвывихе или подвывихе бедра, чтобы обеспечить правильное формирование тазобедренного сустава при подтверждённой дисплазии. При полном вывихе тазобедренного сустава изделие противопоказано.
Размеры перинки Фрейка подбираются лечащим врачом индивидуально исходя из возраста и телосложения ребёнка. Длительность ношения шины тоже устанавливается лечащим врачом, но в основном ребёнка оставляют в перинке Фрейка на протяжении всего дня за исключением периода выполнения гигиенических, гимнастических или физиотерапевтических процедур.
Для детей в возрасте старше 1 года показано ношение отводящих ортезов по Джону и Корну: специальных устройств, которые не позволяют ребёнку свести ноги вместе, но одновременно оставляют возможность самостоятельной ходьбы. Такие ортезы тоже носят при предвывихе или подвывихе бедра, а также в послеоперационный период для корректной реабилитации.

Важно понимать, что оптимальный возраст для начала консервативного лечения ДТС — это первые дни жизни ребёнка. Если патология была обнаружена после достижения малышом 1-2 лет или при явном вывихе бедра, то эффективность бандажирования существенно снижается, а потому ребёнку рекомендуют оперативное вмешательство.
Хирургическое лечение
Хирургическое вмешательство при ДТС назначается детям старше 12-24 месяцев в случае безрезультатности или бесперспективности (по мнению лечащего врача) консервативной терапии, а также при наличии полного вывиха бедра.
Основные усилия при этом направляются на устранение первопричины проблемы, то есть дисплазии тазобедренного сустава: углубление вертлужной впадины и/или коррекция проксимального отдела бедренной кости (головки, шейки, малого и большого вертелов). В послеоперационный период ребёнку показано ношение отводящих ортезов, иногда на длительный срок — до 12 месяцев.
Вправление вывиха
В отдельных случаях решить проблему ВВБ помогает закрытое вправление вывиха с последующим длительным (не менее 6 месяцев) ношением отводящих ортезов. Этот метод наиболее результативен при возрасте ребёнка до 24 месяцев. В дальнейшем эффективность закрытого вправления снижается, а после 5-ти лет его применение становится даже противопоказано.
6 основных вопросов о врождённом вывихе бедра
1. Почему возникает дисплазия тазобедренного сустава?
Нарушения формирования тазобедренных суставов возникают ещё в период внутриутробного развития ребёнка, однако точные причины появления ДТС современной медицине пока не известны. Считается, что на вероятность развития ДТС влияют такие факторы, как наследственность, инфекционные болезни в период беременности, неблагоприятная экологическая обстановка, вредные привычки беременной женщины (наркомания и алкоголизм), а также тазовое предлежание плода.
2. Всегда ли дисплазия тазобедренного сустава ведёт к врождённому вывиху бедра?
Всегда, но иногда более заметная симптоматика патологии проявляется только в возрасте, когда ребёнок начинает самостоятельно вставать, ходить и пр.
3. Могут ли вылечить врождённый вывих бедра мануальные терапевты?
Нет, не могут. Нужно понимать, что ВВБ — это не простой травматический вывих, а следствие неполноценности самого тазобедренного сустава. Опытный мануальный терапевт может в некоторых случаях вправить сустав на место, но это не отменяет последующей необходимости ношения отводящих ортезов или даже хирургического вмешательства, поскольку без устранения первопричины (ДТС) проблема будет обнаруживаться снова и снова.
4. Не лучше ли сразу оперировать дисплазию тазобедренного сустава?
Хирургическое вмешательство в формирующийся сустав не принесёт никакого положительного результата, а потому ДТС у ребёнка всегда стараются устранить ношением отводящих ортезов, применяемых как часть комплексного лечения патологии.
5. Как своевременно обнаружить врождённый вывих бедра?
Диагностика вывиха бедра считается уже запоздалой. Оптимальный вариант — это выявление ДТС до наступления подвывиха или вывиха. Чтобы своевременно обнаружить ДТС, ребёнок должен быть осмотрен ортопедом в первые дни после рождения, причём с обязательным проведением УЗИ тазобедренных суставов, а потом ещё раз осмотрен аналогичным образом на 3-м месяце жизни или раньше при наличии подозрения на ВВБ.
6. Можно ли выявить дисплазию тазобедренного сустава на внутриутробной стадии?
К сожалению, пренатальная диагностика пока не располагает достаточным инструментарием, чтобы уверенно обнаруживать ДТС на внутриутробной стадии, а потому проверять ребёнка на наличие таких отклонений нужно сразу после рождения.
Клинические прогнозы
Ключевым фактором для формирования благоприятного прогноза является ранняя диагностика ДТС. При своевременно начатом лечении удаётся полностью устранить ВВБ или даже предупредить его развитие, если ДТС была обнаружена в младенческом возрасте. После первых 3-4 месяцев жизни ребёнка прогноз успешности консервативного лечения ухудшается, а необходимый курс терапии занимает гораздо больше времени.
В случае запоздалого обращения речь нередко уже идёт только об устранении болевого синдрома и восстановлении опороспособности ноги. Эндопротезирование тазобедренного сустава позволяет успешно решать обе названные проблемы, но проведение такой операции возможно лишь для взрослых пациентов с уже сформировавшимся скелетом.
Консультант интернет-магазина netran.ru
Володьков Алексей Викторович
- Мирский, «Хирургия от древности до современности. Очерки истории.» (Москва, Наука, 2000, 798 с.).
- Frédault, «Histoire de la médecine» (П., 1970).
- https://obiosphere.spb.ru/vrozhdjonnyj-vyvih-bedra-i-rodovaja-travma/.
- https://www.netran.ru/articles/poleznaja-informacija/ortezi-i-bandagi-kak-vibrat/vrozhdennyy-vyvikh-bedra-/.
- ОФС.1.2.1.1.0003.15 Спектрофотометрия в ультрафиолетовой и видимой областях // Государственная фармакопея, XIII изд.