Над статьей доктора Яковлева Д. В. работали литературный редактор Вера Васильева, научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Дата публикации 16 марта 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Гематома головного мозга — это грозное патологическое состояние, при котором кровь изливается из повреждённого сосуда внутрь черепной коробки. Скапливаясь во внутричерепном пространстве или в веществе головного мозга, кровь сдавливает мозг и повреждает его. Стремительно появляются и прогрессируют неврологические симптомы, столь же быстро, а иногда и молниеносно, гематома приводит к угнетению сознания, вплоть до комы. Данное состояние является тяжёлым и зачастую угрожает жизни, поэтому требует своевременной диагностики и лечения [1].
Согласно зарубежным источникам:
- ежегодно инсульт головного мозга с формированием гематомы случается у 2400 человек из 1 млн жителей западных развитых стран;
- из них более 700 человек ежегодно погибает;
- менее половины из этих 2400 человек восстанавливаются и способны полноценно обслуживать себя [11].
Причины развития гематомы головного мозга:
- Основная — артериальная гипертензия и атеросклеротическая болезнь[2]. Риск инсульта с формированием гематомы среди пациентов с артериальной гипертензией составляет 60 %;
- Пороки развития сосудов головного мозга. К ним относят аневризму (выпячивание стенок мозговых артерий) и артериовенозную мальформацию (патологическое переплетение артерий и вен).
- Опухоли головного мозга, воспалительные заболевания сосудов, нарушения свёртывающей системы крови с повышением кровоточивости.
- Препараты, повышающие кровоточивость: антикоагулянты, антиагреганты и фибринолитики. Эти медикаменты назначают пациентам со склонностью к образованию тромбов и после тяжёлых шунтирующих операций. Приём лекарств необходим, но риск развития гематомы головного мозга при этом возрастает.
- Черепно-мозговые травмы. Гематомы возникают в 55 % всех случаев черепно-мозговых травм и являются причиной 2/3 смертей при данных повреждениях [12]. Травмы мозга — одна из самых частых причин смерти в развитых странах. По статистике они находятся на третьем месте после летальных исходов от сердечно-сосудистых заболеваний и онкологии [7].
Причины развития гематом головного мозга зависят от возраста пациента:
- у детей — пороки развития сосудов головного мозга и болезни системы крови [3];
- у молодых взрослых — артериальная гипертензия, алкогольная и наркотическая интоксикации;
- у лиц среднего и пожилого возраста — артериальная гипертензия, опухоли головного мозга, артериовенозные мальформации и аневризмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гематомы головного мозга
Гематома головного мозга проявляется различными способами. Симптомы делятся на две группы:
1. Общемозговые — головная боль, головокружение, тошнота или рвота. Вызваны значительным повышением внутричерепного давления.
2. Очаговые — слабость в руке или ноге, нарушение зрения или движений глаз и др. Напрямую зависят от расположения гематомы.
Симптомы острой нетравматической гематомы:
- интенсивная головная боль, вызванная физической нагрузкой, эмоциональным перенапряжением, повышенным артериальным давлением [3];
- тошнота, рвота;
- нарушение речи;
- слабость в руке или ноге;
- асимметрия лица;
- крайне важные и тяжёлые признаки — судороги, кратковременная потеря или стойкое угнетение сознания, кома;
- пульсирующий шум в голове, нарушение координации или зрения, икота.
Патогенез гематомы головного мозга
К кровоизлиянию могут приводить травмы и различные заболевания. Однако при патологии всегда повреждается кровеносный сосуд и внутри или снаружи от вещества головного мозга скапливается кровь, для которой в норме нет места. Она сдавливает головной мозг и повреждает его отделы.
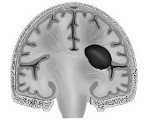
При внутримозговом кровоизлиянии гематома может формироваться в больших полушариях головного мозга и мозжечке. Расположение влияет на клиническую картину и косвенно указывает на причину кровоизлияния:
- гематомы, вызванные повышенным артериальным давлением, располагаются в глубоких отделах полушарий головного мозга вблизи таламуса или в мозжечке;
- более поверхностно локализованы гематомы, связанные с разрывом аневризм головного мозга, амилоидной ангиопатией (заболеванием мелких сосудов мозга), длительным приёмом препаратов, влияющих на свёртываемость крови, кавернозной ангиомой (сосудистой опухолью) или кровоизлиянием в опухоль;
- для артериовенозных мальформаций характерно расположение гематомы под корой головного мозга, а также прорыв крови в полость между мозговыми оболочками.
Классификация и стадии развития гематомы головного мозга
Все гематомы головного мозга подразделяются на две группы:
- нетравматические, или спонтанные;
- травматические, возникшие при травме.
По локализации во внутричерепном пространстве выделяют:
- эпидуральные гематомы — располагаются между внутренней поверхностью костей черепа и твёрдой мозговой оболочкой;
- субдуральные — локализованы между твёрдой мозговой оболочкой и веществом головного мозга;
- внутримозговые гематомы — залегают в веществе головного мозга.
По срокам давности гематомы головного мозга подразделяются на три типа:
- острые — обнаружены в течение трёх суток после возникновения;
- подострые — выявлены через 3-21 день после травмы;
- хронические — после травмы и появления гематомы прошло более 21 дня.
Врач может определить приблизительный возраст гематомы по снимкам компьютерной и магнитно-резонансной томографии (КТ и МРТ). От срока давности зависит выбор методов лечения.
По глубине расположения гематомы делятся на два вида:
- поверхностные (подкорковые);
- глубокие (в центральных отделах полушария).
Внутримозговые кровоизлияния, приводящие к гематомам, разделяют на две группы:
- первичные, вызванные артериальной гипертензией (70-90 % всех внутримозговых гематом) [9];
- вторичные, связанные с нарушениями свёртываемости крови, сосудистой патологией и кровоизлиянием в опухоль.
Существует два механизма развития кровоизлияния:
- излившаяся кровь расслаивает вещество головного мозга и формирует полость с жидкой средой и кровяными свёртками;
- кровь пропитывает вещество мозга, перемешиваясь с ним.
Осложнения гематомы головного мозга
Внутричерепная гематома как частое последствие черепно-мозговых травм вызывает ряд нарушений, связанных с работой мозга. Так как череп является замкнутой жёсткой костной структурой, он не способен растягиваться и увеличиваться в объёме. Поэтому образовавшееся внутри черепной коробки скопление крови давит на головной мозг, спинномозговую жидкость и сосуды головного мозга, вытесняя и занимая их место. Именно из-за этого состояние пациента осложняется ещё сильнее/> [4][5].
Вне зависимости от того, вызвана гематома травмой или заболеванием, проявление патологии схожее. Гематома вызывает следующие нарушения:
- Двигательные и чувствительные нарушения, например в ногах и руках. Возникают вследствие ограниченного проведения нервных импульсов.
- Гибель клеток мозга и отёк в результате сдавления сосудов головного мозга, ухудшения кровоснабжения и оттока крови.
- Смещение участков головного мозга.
- Повышение внутричерепного давления.
- Нарушение движения спинномозговой жидкости внутри черепа.
- Самое опасное последствие — вклинение ствола головного мозга в большое затылочное отверстие. Это приводит к остановке дыхания и сердечно-сосудистой деятельности.
Все вышеперечисленные процессы взаимосвязаны и влияют друг на друга. Последствия различаются в зависимости от объёма гематомы, расположения, наличия прорыва крови в желудочковую систему, нарушения циркуляции спинномозговой жидкости и других факторов. В самом худшем варианте — это смерть.
Часто после травмы головы с повреждением сосудов гематома развивается в течение трёх часов. Однако известны случаи отсроченных гематом, возникших через 72 часа. Невозможно точно указать время, когда гематома начнёт ухудшать состояние пациента, так как это зависит от её объёма. Малые гематомы, расположенные вне зон, регулирующих деятельность мышц и органов чувств, могут остаться незамеченными без проведения КТ и МРТ исследований.
Диагностика гематомы головного мозга
Как правило, пациенты или их родственники (если пациент находится в бессознательном состоянии) сперва сталкиваются не с неврологом или нейрохирургом, а с врачом скорой помощи, общей практики или терапевтом. Врач предполагает наличие внутричерепного кровоизлияния на основании состояния пациента, жалоб и сведений, полученных от него и сопровождающих лиц. В некоторых случаях определить гематому оказывается сложной задачей, и дальнейшую диагностику проводят врач-невролог или нейрохирург.
Для определения степени поражения головного мозга невролог и нейрохирург проводят оценку неврологического статуса (осмотр, проверка рефлексов). После этого подбирается тактика лечения.
Для подтверждения или опровержения гематомы, определения её расположения, сроков появления, размеров, степени сдавления головного мозга применяют методы нейровизуализации:
- Бесконтрастная компьютерная томография (КТ) — достоверный способ диагностики острых гематом головного мозга. КТ позволяет распознать гематому, её объём, воздействие на различные структуры головного мозга. На основании снимков КТ нейрохирург определяет тактику и объём оперативного вмешательства. Большинство стационаров, особенно оказывающих экстренную помощь, оснащены КТ аппаратами. Однако в хронической стадии и при пороках сосудов головного мозга без кровоизлияния КТ может не предоставить врачу нужной информации. В этих случаях применяют МРТ [8].
- Магнитно-резонансная томография (МРТ) позволяет более подробно рассмотреть мягкотканные структуры. Поэтому в случае затруднений при диагностике, несмотря на проведённое КТ исследование, врач может назначить МРТ.
- Церебральная ангиография (золотой стандарт визуализации аневризм головного мозга [10]), магнитно-резонансная ангиография (МРА) или КТ-ангиография дополняют МРТ исследования для определения патологии сосудов головного мозга. Преимущество КТ-ангиографии — возможность получить 3D-модель сосудов головного мозга и определить расположение относительно сосудистых или костных структур.
Ранее для диагностики широко применяли люмбальную пункцию. Однако этот метод имеет существенные недостатки и постепенно вытесняется вышеперечисленными, хотя в лечебных учреждениях, не оснащённых КТ и МРТ аппаратурой, применяется до сих пор.
Лечение гематомы головного мозга
Выделяют два вида лечения: консервативное и хирургическое.
Консервативное лечение
Методы консервативного (медикаментозного) лечения нормализуют жизненные функции организма:
- поддерживают артериальное давление на необходимом уровне: так, чтобы кровоснабжение головного мозга сохранялось, но объём гематомы при этом не увеличивался;
- воздействуют на свёртывающую систему крови;
- предотвращают и устраняют отёки;
- укрепляют сосудистую стенку.
Это крайне важный и ответственный этап лечения. Все мероприятия проводит врач, глубоко анализируя патогенетические процессы в организме человека. Многие методы основаны на лабораторных данных. Консервативную терапию ни в коей мере не могут контролировать или регулировать родственники либо сочувствующие лица из-за отсутствия у них этих знаний. Например снижение давления при гипотензивной терапии не должно быть резким. Его понижают до уровня, который не совпадает с показателями нормы для здорового человека. Давление поддерживают в определённых пределах: оно не должно быть слишком высоким, но и слишком низким. Это позволяет снизить риск продолжения кровоизлияния и сохранить адекватное кровенаполнение головного мозга для его защиты от вторичного повреждения из-за кислородного голодания.
Консервативные методы применяют для лечения в следующих случаях:
- гематомы небольших размеров и не оказывают значительного давления на мозг;
- гематомы не вызывают смещение структур головного мозга, грубого угнетения сознания, сопровождаются умеренными неврологическими нарушениями.
Хирургическое лечение
Хирургическое лечение заключается в механическом удалении гематомы. В результате прекращается давление гематомы на мозг.
Применяют несколько методов хирургичекого удаления внутримозговых гематом:
- Пункционный метод — выкачивание жидкой части гематомы (аспирация) через отверстие. Однако удалить всю гематому таким способом невозможно, так как обычно она на 80 % состоит из кровяных сгустков, а жидкий компонент составляет 20 % и меньше. Метод применяют только при тяжёлой форме заболевания для спасения жизни. Если после операции состояние пациента не улучшается, то используют радикальные методы удаления.
- Открытый метод — традиционный способ удаления гематомы путем создания отверстия в костной ткани черепа (трепанации), рассечения участка мозга (энцефалотомии) и аспирации отсосом как жидкой крови, так и её сгустков. Метод позволяет полностью удалить гематому. Однако сопровождается дополнительной хирургической травмой мозга, что приводит к нарастанию отёка, усилению смещения и деформации структур мозга и нередко вызывает повторное кровоизлияние.
- Эндоскопический метод — перспективная технология удаления внутримозговых гематом. Совмещает низкую травматичность пункционного метода с возможностью полного удаления гематомы. Но метод можно применять только при условии прозрачности среды в зоне операции. Например, при кровотечении проведение операции затруднено, а часто и невозможно.
- Стереотаксический метод — проводят при помощи специальных инструментов, погружённых в головной мозг через отверстие диаметром 5-10 мм. Особенность метода — перенос координат гематомы с помощью компьютерной томографии или рентгенографии. Технология уменьшила летальность глубоких гематом на 22 % в сравнении с консервативными методами лечения. Однако в 10-16 % случаев возможны повторные кровоизлияния в первые несколько суток после операции.
- Нейронавигационный метод — применяют нейронавигационные системы: ОртiсаI Тracking System «Radionics Inc» Compass Cygnus PFS System, «Compass» Vectorvision ВrаinLАВ. Метод с высокой точностью определяет расположение гематомы. Технология особенно эффективна при очагах в функционально значимых зонах мозга. Её широкое применение пока невозможно из-за высокой стоимости оборудования и ограниченного опыта операций у врачей [13].
Тактика оперативного вмешательства, его объём, меры для устранения сдавления головного мозга, сроки проведения операции и многое другое зависят от конкретной ситуации. Решение принимает врач-нейрохирург на основании состояния пациента, лабораторных данных и КТ/МРТ снимков.
Прогноз. Профилактика
Гематома головного мозга — это результат патологических изменений в организме, которые формируются постепенно под влияние различных причин. Поэтому прогноз в каждом конкретном случае будет различаться/> [3].
Исход во многом зависит от объёма и расположения гематомы. Быстрое ухудшение состояния с угнетением сознания является негативным признаком. Согласно зарубежным источникам, гематомы головного мозга в 55 % случаев приводят к значительному ухудшению состояния пациента и смерти [6]. Поэтому очень важно незамедлительно доставить пациента в специализированный стационар и оказать медицинскую помощь.
После выздоровления могут остаться последствия повреждения мозговой ткани: слабость в руке или ноге, когнитивные расстройства (нарушение мышления, памяти, снижение критики к своему состоянию и поведению).
Профилактика заболевания заключается в здоровом образе жизни в любом возрасте и внимательном отношении к своему состоянию в случае уже имеющихся болезней. Нередко пациенты с артериальной гипертензией не посещают кардиолога и терапевта, не контролируют уровень давления и показатели крови. Пациенты с сахарным диабетом зачастую игнорируют рекомендации эндокринолога, способствуя ухудшению своего состояния. Конечно, длительный приём препаратов и соблюдение диеты могут быть психологическим испытанием для человека, но это важный шаг к сохранению своего здоровья.
Субдуральная гематома
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 15 апреля 2020; проверки требуют 3 правки.
Субдуральная гематома (СДГ) или субдуральное кровоизлияние — тип гематомы, обычно ассоциированный с черепно-мозговой травмой. При СДГ кровь изливается между твёрдой и паутинной мозговыми оболочками, как правило, вследствие разрыва мостиковых вен, залегающих в субдуральном пространстве, что приводит к повышению внутричерепного давления с компрессией и возможным повреждением вещества головного мозга. Острые СДГ часто являются жизнеугрожающим состоянием. Хронические СДГ, при адекватной терапии, имеют лучший прогноз.
Классификация[править | править код]
Субдуральные гематомы разделяют на острые, подострые и хронические, в зависимости от скорости их формирования[1]. Острые СДГ травматического генеза представляют собой наиболее распространённую причину летальности от ЧМТ и имеют высокий уровень смертности в отсутствие своевременного лечения — хирургической декомпрессии[2].
Острые кровотечения часто обусловлены высокоскоростными травмами ускорения-замедления, тяжесть их коррелирует с размером гематомы. Наиболее тяжёлыми являются СДГ, сочетающиеся с ушибом мозга[3]. Венозное кровоизлияние при острых СДГ развивается значительно быстрее по сравнению с хроническими, однако эпидуральные гематомы, обусловленные артериальным кровоизлиянием, обычно развиваются ещё быстрее. Несмотря на это, показатели смертности от острых СДГ превышают смертность от эпидуральных гематом и диффузных повреждений мозга, так как травма ускорения-торможения, достаточная по силе для развития СДГ, влечет за собой и другие тяжёлые повреждения[4]. При тяжёлой черепно-мозговой травме у пациентов с повреждениями кортикальных вен или пиальной артерии уровень смертности при острых СДГ составляет 60 — 80 %[5].
Хроническая субдуральная гематома формируется на протяжении нескольких дней или недель в результате меньшей по силе травмы, при этом в 50 % случаев пациенты не могут указать на травму в анамнезе[6]. Хроническая СДГ может оставаться нераспознанной в течение месяцев или даже лет после травмы, до наступления клинических проявлений[7]. Кровотечение при хронических СДГ обычно медленное либо представлено несколькими эпизодами незначительных кровоподтёков, и обычно останавливается самопроизвольно[8][9]. Небольшие хронические СДГ толщиной до 1 см имеют значительно лучший прогноз, чем острые СДГ; так, в одном из исследований указывалось, что лишь 22 % пациентов при таких хронических гематомах имели худший исход, чем «хорошее» или «полное восстановление»[3]. Хронические СДГ распространены в пожилом возрасте.[7].
Отличия от эпидуральных гематом[править | править код]
Клинические проявления[править | править код]
Клиническое манифестирование субдуральной гематомы имеет более медленное начало, чем при эпидуральной гематоме, в связи с меньшей скоростью венозного кровотечения по сравнению с артериальным. Классического для эпидуральной гематомы чётко ограниченного «светлого промежутка» может не наблюдаться, сроки манифестации симптомов крайне различаются — как непосредственно после травмы, в течение нескольких минут[11], так и отсроченно, через две недели[12]. Помимо этого, в отличие от классического «светлого промежутка», изменение состояния сознания при СДГ чаще волнообразно и постепенно[13].
При объёме кровоизлияния, достаточном для компрессии мозга, появляются признаки внутричерепной гипертензии или очаговая неврологическая симптоматика, обусловленная повреждением мозгового вещества[3] Клиническая картина СДГ крайне вариабельна. Помимо объёма гематомы, её локализации и др., имеет значение механизм травмы ускорения-торможения с противоударом, что нередко влечёт за собой двустороннее повреждение головного мозга[13].
Нарушение сознания при СДГ, в противоположность проявлениям эпидуральной гематомы, чаще развивается не по стволовому, а по кортикальному типу, и может иметь аментивные, онейроидные проявления, возможно развитие «лобной» симптоматики со снижением критики, нелепостью поведения и т. д.. Характерно психомоторное возбуждение, типична волнообразная головная боль с менингеальным оттенком или гипертензионного характера, усиление головной боли сопровождается рвотой. Встречаются эпилептические припадки, чаще генерализованные. В половине случаев наблюдается брадикардия. Отмечаются застойные явления на глазном дне, при хронической СДГ — с элементами атрофии соска зрительного нерва. Сочетание СДГ с тяжёлым ушибом мозга может сопровождаться такими стволовыми нарушениями, как расстройства дыхания и гемодинамики, диффузные изменений мышечного тонуса и рефлекторной сферы[13].
Этиопатогенез[править | править код]
Субдуральные гематомы, обусловленные травмой, носят название «травматических». Субдуральные гематомы значительно чаще, чем эпидуральные, обусловлены импульсными, диффузными травмами ускорения-торможения в силу приложения различных по направленности ротационных или линейных сил[3][8], при этом встряска внутричерепных структур способствует растяжению и повреждению мелких мостиковых вен[6]. Субдуральное кровоизлияние является классической находкой при синдроме детского сотрясения, для которого также характерно развитие интра- и преретинальных кровоизлияний, вызванных этим же механизмом воздействия. Помимо этого, субдуральные гематомы типичны у пожилых лиц и алкоголиков с признаками атрофии мозга. Атрофия мозга сопряжена с удлинением мостиковых вен, что повышает вероятность разрыва последних при импульсной травме. Также образованию субдуральной гематомы может способствовать снижение ликворного, и, соответственно, субарахноидального давления, что приводит к расхождению твёрдой и арахноидальной мозговых оболочек, натяжению и разрыву мостиковых вен. СДГ чаще наблюдается у пациентов, принимающих антикоагулянты и антиагреганты (варфарин, аспирин).
Факторы риска[править | править код]
Детский и пожилой возраст повышают вероятность развития СДГ. По мере возрастного уменьшения объёма мозга, субдуральное пространство расширяется, мостиковые вены становятся более длинными и подвижными. Этот фактор, в совокупности с хрупкостью стенок сосудов у пожилых людей, делает их более подверженными СДГ[6] . У маленьких детей субдуральное пространство также шире, чем у молодых взрослых, что повышает вероятность развития у них СДГ[3]; этим обусловлено типичное формирование СДГ при синдроме детского сотрясения. У молодых лиц фактором риска СДГ является наличие арахноидальных кист[14].
В числе других факторов риска — приём антикоагулянтов, алкоголизм и деменция.
Патофизиология[править | править код]
Скопление крови в субдуральной гематоме может осмотически притягивать дополнительную воду, что приводит к увеличению объёма гематомы, компрессии головного мозга и может провоцировать повторные кровоизлияния из-за разрыва новых кровеносных сосудов[6] . Кровь в СДГ также может формировать собственную капсулу[15].
В некоторых случаях возможны разрывы паутинной оболочки, таким образом в расширении интракраниального пространства и повышении внутричерепного давления участвует не только кровь, но и ликвор[8].
Из СДГ могут высвобождаться вещества-вазоконстрикторы, снижающие кровоток, что обуславливает дальнейшую ишемию вещества мозга под субдуральной гематомой[9]. При снижении мозговой перфузии, запускается ишемический биохимический каскад, приводящий к гибели клеток мозга.
Кровяной сгусток постепенно реабсорбируется и замещается грануляционной тканью.
Диагностика[править | править код]
КТ-скан, демонстрирующий субдуральную гематому.
При любой травме головы необходимо получение медицинской помощи, включающей полное неврологическое обследование. В диагностике субдуральных гематом используются методы компьютерной и магнитно-резонансной томографии.
Наиболее часто субдуральные гематомы наблюдаются вокруг верхних и боковых поверхностей лобных и теменных долей головного мозга[3][8]. Также СДГ могут встречаться в задней черепной ямке, по ходу серпа мозга и намёта мозжечка[3]. В отличие от эпидуральных гематом, ограниченных швами черепа, субдуральные гематомы могут широко распространяться в полости черепа вдоль поверхности головного мозга, повторяя её форму и останавливаясь лишь в области отростков твёрдой мозговой оболочки.
При компьютерной томографии субдуральные гематомы имеют классическую серповидную форму, однако, могут выглядеть и линзовидно, особенно в начале кровотечения; это может вызвать затруднения в дифференциальной диагностике субдуральной и эпидуральной гематом. Более достоверным признаком субдуральной гематомы является её относительно большая распространённость по ходу полушария головного мозга с преодолением швов черепа, в отличие от эпидуральной гематомы. Субдуральная гематома также может выглядеть как «наслоение» повышенной плотности по ходу намёта мозжечка; такая гематома может быть хронической и стабильной, и косвенными минимальными признаками кровоизлияния могут служить сглаженность прилегающих борозд и медиальное смещение границы между серым и белым веществом.
Хронические гематомы при компьютерной томографии могут не дифференцироваться из-за своей изоденсивности мозговому веществу (иметь плотность вещества мозга), что затрудняет их выявление.
Лечение[править | править код]
Лечение субдуральной гематомы зависит от её размера и степени увеличения в динамике, возраста пациента, анестезиологического риска. Некоторые небольшие субдуральные гематомы могут подвергаться самостоятельной резорбции под тщательным динамическим наблюдением. Другие небольшие СДГ подлежат дренированию через тонкий катетер, проведённый через трепанационное отверстие в кости черепа. При больших или манифестированных гематомах проводится краниотомия, вскрытие твердой мозговой оболочки, удаление кровяного сгустка, выявление и контроль за местами кровотечения[16][17]. Послеоперационно возможно развитие внутричерепной гипертензии, отёка мозга, нового или повторного кровоизлияния, инфекционного процесса и судорожного синдрома. В редких случаях, при отсутствии шансов на восстановление или у пациентов старческого возраста, применяется паллиативная терапия[18].
При хронической субдуральной гематоме без судорожного синдрома в анамнезе, не существует однозначного мнения о целесообразности или вреде применения антиконвульсантов[19].
Примечания[править | править код]
- ↑ Herbert H Engelhard III, MD, PhD, FACS, Grant P Sinson, MD, George Timothy Reiter, MD, Paul L Penar, MD, FACS, Francisco Talavera, PharmD, PhD, Allen R Wyler, MD, Paolo Zamboni, MD, Allen R Wyler 2009. Subdural Hematoma Surgery . Medscape Reference, eMedicine.medscape.com retrieved on 7/21/2011.
- ↑ UCLA Neurosurgery [1] Архивная копия от 26 сентября 2015 на Wayback Machine retrieved on 7/21/2011.
- ↑ 1 2 3 4 5 6 7 Wagner AL. 2004. «Subdural hematoma.» Emedicine.com. Retrieved on August 8, 2007.
- ↑ Vinas F.C. and Pilitsis J. 2006. Penetrating Trauma. Emedicine.com.
- ↑ Dawodu S. 2004. «Traumatic brain injury: Definition, epidemiology, pathophysiology» Emedicine.com. Retrieved on August 7, 2007.
- ↑ 1 2 3 4 Downie A. 2001. «Tutorial: CT in trauma» Архивировано 6 ноября 2005 года.. Retrieved on August 7, 2007.
- ↑ 1 2 Kushner D. Mild Traumatic Brain Injury: Toward Understanding Manifeions and Treatment (англ.) // JAMA Internal Medicine (англ.)русск. : journal. — 1998. — Vol. 158, no. 15. — P. 1617-1624. — doi:10.1001/archinte.158.15.1617. — PMID 9701095.
- ↑ 1 2 3 4 University of Vermont College of Medicine. «Neuropathology: Trauma to the CNS.» Accessed through web on August 8, 2007.
- ↑ 1 2 Graham DI and Gennareli TA. Chapter 5, «Pathology of brain damage after injury» Cooper P and Golfinos G. 2000. Injury, 4th Ed. Morgan Hill, New York.
- ↑ Архивированная копия (недоступная ссылка). Дата обращения: 2 ноября 2014. Архивировано 4 марта 2016 года.
- ↑ Subdural hematoma : MedlinePlus Medical Encyclopedia. Nlm.nih.gov (28 июня 2012). Дата обращения: 27 июля 2012.
- ↑ Sanders MJ and McKenna K. 2001. Mosby’s Paramedic Textbook, 2nd revised Ed. Chapter 22, « and facial trauma.» Mosby.
- ↑ 1 2 3 Л.Б.Лихтерман, Институт нейрохирургии имени академика Н. Н. Бурденко. Травматические субдуральные гематомы. // Справочник поликлинического врача. — 2013. — № 11.
- ↑ Mori K., Yamamoto T., Horinaka N., Maeda M. Arachnoid cyst is a risk factor for chronic subdural hematoma in juveniles: twelve cases of chronic subdural hematoma associated with arachnoid cyst (англ.) // Journal of Neurotrauma (англ.)русск. : journal. — 2002. — Vol. 19, no. 9. — P. 1017-1027. — doi:10.1089/089771502760341938. — PMID 12482115.
- ↑ McCaffrey P. 2001. «The neuroscience on the web series: CMSD 336 neuropathologies of language and cognition.» Архивная копия от 6 апреля 2007 на Wayback Machine California e University, Chico. Retrieved on August 7, 2007.
- ↑ Koivisto T., Jääskeläinen J.E. Chronic subdural haematoma-to drain or not to drain? (англ.) // The Lancet : journal. — Elsevier, 2009. — Vol. 374, no. 9695. — P. 1040-1041. — doi:10.1016/S0140-6736(09)61682-2.
- ↑ Santarius T., Kirkpatrick P.J., Dharmendra G., et al. Use of drains versus no drains after burr-hole evacuation of chronic subdural haematoma: a randomised controlled trial (англ.) // The Lancet : journal. — Elsevier, 2009. — Vol. 374, no. 9695. — P. 1067-1073. — doi:10.1016/S0140-6736(09)61115-6.
- ↑ de Araújo Silva, DO; Matis G.K., Costa L.F., Kitamura M.A., de Carvalho Junior E.V., Silva Md, Barbosa B.A., Pereira C.U., da Silva J.C., Birbilis T.A., de Azevedo Filho H.R. Chronic subdural hematomas and the elderly: Surgical results from a series of 125 cases: Old «horses» are not to be shot!. (англ.) // Surgical Neurology International (англ.)русск. : journal. — 2013. — 25 March (vol. 3, no. 1). — P. 150. — doi:10.4103/2152-7806.104744. (недоступная ссылка)
- ↑ Ratilal, BO; Pappamikail, L; Costa, J; Sampaio, C. Anticonvulsants for preventing seizures in patients with chronic subdural haematoma. (англ.) // The Cochrane database of systematic reviews : journal. — 2013. — 6 June (vol. 6). — P. CD004893. — doi:10.1002/14651858.CD004893.pub3. — PMID 23744552.
20. Сайт о заболеваниях нервной системы. nervivporyadke.ru
- Baas, «Geschichte d. Medicin».
- Frédault, «Histoire de la médecine» (П., 1970).
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.
- https://ProBolezny.ru/gematoma-golovnogo-mozga/.
- https://ru.wikipedia.org/wiki/%D0%A1%D1%83%D0%B1%D0%B4%D1%83%D1%80%D0%B0%D0%BB%D1%8C%D0%BD%D0%B0%D1%8F_%D0%B3%D0%B5%D0%BC%D0%B0%D1%82%D0%BE%D0%BC%D0%B0.
- Puccinotti, «Storia della medicina» (Ливорно, 1954—1959).
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).