Над статьей доктора Яковлева Д. В. работали литературный редактор Вера Васильева, научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Дата публикации 16 марта 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Гематома головного мозга — это грозное патологическое состояние, при котором кровь изливается из повреждённого сосуда внутрь черепной коробки. Скапливаясь во внутричерепном пространстве или в веществе головного мозга, кровь сдавливает мозг и повреждает его. Стремительно появляются и прогрессируют неврологические симптомы, столь же быстро, а иногда и молниеносно, гематома приводит к угнетению сознания, вплоть до комы. Данное состояние является тяжёлым и зачастую угрожает жизни, поэтому требует своевременной диагностики и лечения [1].
Согласно зарубежным источникам:
- ежегодно инсульт головного мозга с формированием гематомы случается у 2400 человек из 1 млн жителей западных развитых стран;
- из них более 700 человек ежегодно погибает;
- менее половины из этих 2400 человек восстанавливаются и способны полноценно обслуживать себя [11].
Причины развития гематомы головного мозга:
- Основная — артериальная гипертензия и атеросклеротическая болезнь[2]. Риск инсульта с формированием гематомы среди пациентов с артериальной гипертензией составляет 60 %;
- Пороки развития сосудов головного мозга. К ним относят аневризму (выпячивание стенок мозговых артерий) и артериовенозную мальформацию (патологическое переплетение артерий и вен).
- Опухоли головного мозга, воспалительные заболевания сосудов, нарушения свёртывающей системы крови с повышением кровоточивости.
- Препараты, повышающие кровоточивость: антикоагулянты, антиагреганты и фибринолитики. Эти медикаменты назначают пациентам со склонностью к образованию тромбов и после тяжёлых шунтирующих операций. Приём лекарств необходим, но риск развития гематомы головного мозга при этом возрастает.
- Черепно-мозговые травмы. Гематомы возникают в 55 % всех случаев черепно-мозговых травм и являются причиной 2/3 смертей при данных повреждениях [12]. Травмы мозга — одна из самых частых причин смерти в развитых странах. По статистике они находятся на третьем месте после летальных исходов от сердечно-сосудистых заболеваний и онкологии [7].
Причины развития гематом головного мозга зависят от возраста пациента:
- у детей — пороки развития сосудов головного мозга и болезни системы крови [3];
- у молодых взрослых — артериальная гипертензия, алкогольная и наркотическая интоксикации;
- у лиц среднего и пожилого возраста — артериальная гипертензия, опухоли головного мозга, артериовенозные мальформации и аневризмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гематомы головного мозга
Гематома головного мозга проявляется различными способами. Симптомы делятся на две группы:
1. Общемозговые — головная боль, головокружение, тошнота или рвота. Вызваны значительным повышением внутричерепного давления.
2. Очаговые — слабость в руке или ноге, нарушение зрения или движений глаз и др. Напрямую зависят от расположения гематомы.
Симптомы острой нетравматической гематомы:
- интенсивная головная боль, вызванная физической нагрузкой, эмоциональным перенапряжением, повышенным артериальным давлением [3];
- тошнота, рвота;
- нарушение речи;
- слабость в руке или ноге;
- асимметрия лица;
- крайне важные и тяжёлые признаки — судороги, кратковременная потеря или стойкое угнетение сознания, кома;
- пульсирующий шум в голове, нарушение координации или зрения, икота.
Патогенез гематомы головного мозга
К кровоизлиянию могут приводить травмы и различные заболевания. Однако при патологии всегда повреждается кровеносный сосуд и внутри или снаружи от вещества головного мозга скапливается кровь, для которой в норме нет места. Она сдавливает головной мозг и повреждает его отделы.
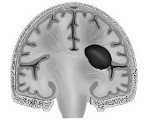
При внутримозговом кровоизлиянии гематома может формироваться в больших полушариях головного мозга и мозжечке. Расположение влияет на клиническую картину и косвенно указывает на причину кровоизлияния:
- гематомы, вызванные повышенным артериальным давлением, располагаются в глубоких отделах полушарий головного мозга вблизи таламуса или в мозжечке;
- более поверхностно локализованы гематомы, связанные с разрывом аневризм головного мозга, амилоидной ангиопатией (заболеванием мелких сосудов мозга), длительным приёмом препаратов, влияющих на свёртываемость крови, кавернозной ангиомой (сосудистой опухолью) или кровоизлиянием в опухоль;
- для артериовенозных мальформаций характерно расположение гематомы под корой головного мозга, а также прорыв крови в полость между мозговыми оболочками.
Классификация и стадии развития гематомы головного мозга
Все гематомы головного мозга подразделяются на две группы:
- нетравматические, или спонтанные;
- травматические, возникшие при травме.
По локализации во внутричерепном пространстве выделяют:
- эпидуральные гематомы — располагаются между внутренней поверхностью костей черепа и твёрдой мозговой оболочкой;
- субдуральные — локализованы между твёрдой мозговой оболочкой и веществом головного мозга;
- внутримозговые гематомы — залегают в веществе головного мозга.
По срокам давности гематомы головного мозга подразделяются на три типа:
- острые — обнаружены в течение трёх суток после возникновения;
- подострые — выявлены через 3-21 день после травмы;
- хронические — после травмы и появления гематомы прошло более 21 дня.
Врач может определить приблизительный возраст гематомы по снимкам компьютерной и магнитно-резонансной томографии (КТ и МРТ). От срока давности зависит выбор методов лечения.
По глубине расположения гематомы делятся на два вида:
- поверхностные (подкорковые);
- глубокие (в центральных отделах полушария).
Внутримозговые кровоизлияния, приводящие к гематомам, разделяют на две группы:
- первичные, вызванные артериальной гипертензией (70-90 % всех внутримозговых гематом) [9];
- вторичные, связанные с нарушениями свёртываемости крови, сосудистой патологией и кровоизлиянием в опухоль.
Существует два механизма развития кровоизлияния:
- излившаяся кровь расслаивает вещество головного мозга и формирует полость с жидкой средой и кровяными свёртками;
- кровь пропитывает вещество мозга, перемешиваясь с ним.
Осложнения гематомы головного мозга
Внутричерепная гематома как частое последствие черепно-мозговых травм вызывает ряд нарушений, связанных с работой мозга. Так как череп является замкнутой жёсткой костной структурой, он не способен растягиваться и увеличиваться в объёме. Поэтому образовавшееся внутри черепной коробки скопление крови давит на головной мозг, спинномозговую жидкость и сосуды головного мозга, вытесняя и занимая их место. Именно из-за этого состояние пациента осложняется ещё сильнее/> [4][5].
Вне зависимости от того, вызвана гематома травмой или заболеванием, проявление патологии схожее. Гематома вызывает следующие нарушения:
- Двигательные и чувствительные нарушения, например в ногах и руках. Возникают вследствие ограниченного проведения нервных импульсов.
- Гибель клеток мозга и отёк в результате сдавления сосудов головного мозга, ухудшения кровоснабжения и оттока крови.
- Смещение участков головного мозга.
- Повышение внутричерепного давления.
- Нарушение движения спинномозговой жидкости внутри черепа.
- Самое опасное последствие — вклинение ствола головного мозга в большое затылочное отверстие. Это приводит к остановке дыхания и сердечно-сосудистой деятельности.
Все вышеперечисленные процессы взаимосвязаны и влияют друг на друга. Последствия различаются в зависимости от объёма гематомы, расположения, наличия прорыва крови в желудочковую систему, нарушения циркуляции спинномозговой жидкости и других факторов. В самом худшем варианте — это смерть.
Часто после травмы головы с повреждением сосудов гематома развивается в течение трёх часов. Однако известны случаи отсроченных гематом, возникших через 72 часа. Невозможно точно указать время, когда гематома начнёт ухудшать состояние пациента, так как это зависит от её объёма. Малые гематомы, расположенные вне зон, регулирующих деятельность мышц и органов чувств, могут остаться незамеченными без проведения КТ и МРТ исследований.
Диагностика гематомы головного мозга
Как правило, пациенты или их родственники (если пациент находится в бессознательном состоянии) сперва сталкиваются не с неврологом или нейрохирургом, а с врачом скорой помощи, общей практики или терапевтом. Врач предполагает наличие внутричерепного кровоизлияния на основании состояния пациента, жалоб и сведений, полученных от него и сопровождающих лиц. В некоторых случаях определить гематому оказывается сложной задачей, и дальнейшую диагностику проводят врач-невролог или нейрохирург.
Для определения степени поражения головного мозга невролог и нейрохирург проводят оценку неврологического статуса (осмотр, проверка рефлексов). После этого подбирается тактика лечения.
Для подтверждения или опровержения гематомы, определения её расположения, сроков появления, размеров, степени сдавления головного мозга применяют методы нейровизуализации:
- Бесконтрастная компьютерная томография (КТ) — достоверный способ диагностики острых гематом головного мозга. КТ позволяет распознать гематому, её объём, воздействие на различные структуры головного мозга. На основании снимков КТ нейрохирург определяет тактику и объём оперативного вмешательства. Большинство стационаров, особенно оказывающих экстренную помощь, оснащены КТ аппаратами. Однако в хронической стадии и при пороках сосудов головного мозга без кровоизлияния КТ может не предоставить врачу нужной информации. В этих случаях применяют МРТ [8].
- Магнитно-резонансная томография (МРТ) позволяет более подробно рассмотреть мягкотканные структуры. Поэтому в случае затруднений при диагностике, несмотря на проведённое КТ исследование, врач может назначить МРТ.
- Церебральная ангиография (золотой стандарт визуализации аневризм головного мозга [10]), магнитно-резонансная ангиография (МРА) или КТ-ангиография дополняют МРТ исследования для определения патологии сосудов головного мозга. Преимущество КТ-ангиографии — возможность получить 3D-модель сосудов головного мозга и определить расположение относительно сосудистых или костных структур.
Ранее для диагностики широко применяли люмбальную пункцию. Однако этот метод имеет существенные недостатки и постепенно вытесняется вышеперечисленными, хотя в лечебных учреждениях, не оснащённых КТ и МРТ аппаратурой, применяется до сих пор.
Лечение гематомы головного мозга
Выделяют два вида лечения: консервативное и хирургическое.
Консервативное лечение
Методы консервативного (медикаментозного) лечения нормализуют жизненные функции организма:
- поддерживают артериальное давление на необходимом уровне: так, чтобы кровоснабжение головного мозга сохранялось, но объём гематомы при этом не увеличивался;
- воздействуют на свёртывающую систему крови;
- предотвращают и устраняют отёки;
- укрепляют сосудистую стенку.
Это крайне важный и ответственный этап лечения. Все мероприятия проводит врач, глубоко анализируя патогенетические процессы в организме человека. Многие методы основаны на лабораторных данных. Консервативную терапию ни в коей мере не могут контролировать или регулировать родственники либо сочувствующие лица из-за отсутствия у них этих знаний. Например снижение давления при гипотензивной терапии не должно быть резким. Его понижают до уровня, который не совпадает с показателями нормы для здорового человека. Давление поддерживают в определённых пределах: оно не должно быть слишком высоким, но и слишком низким. Это позволяет снизить риск продолжения кровоизлияния и сохранить адекватное кровенаполнение головного мозга для его защиты от вторичного повреждения из-за кислородного голодания.
Консервативные методы применяют для лечения в следующих случаях:
- гематомы небольших размеров и не оказывают значительного давления на мозг;
- гематомы не вызывают смещение структур головного мозга, грубого угнетения сознания, сопровождаются умеренными неврологическими нарушениями.
Хирургическое лечение
Хирургическое лечение заключается в механическом удалении гематомы. В результате прекращается давление гематомы на мозг.
Применяют несколько методов хирургичекого удаления внутримозговых гематом:
- Пункционный метод — выкачивание жидкой части гематомы (аспирация) через отверстие. Однако удалить всю гематому таким способом невозможно, так как обычно она на 80 % состоит из кровяных сгустков, а жидкий компонент составляет 20 % и меньше. Метод применяют только при тяжёлой форме заболевания для спасения жизни. Если после операции состояние пациента не улучшается, то используют радикальные методы удаления.
- Открытый метод — традиционный способ удаления гематомы путем создания отверстия в костной ткани черепа (трепанации), рассечения участка мозга (энцефалотомии) и аспирации отсосом как жидкой крови, так и её сгустков. Метод позволяет полностью удалить гематому. Однако сопровождается дополнительной хирургической травмой мозга, что приводит к нарастанию отёка, усилению смещения и деформации структур мозга и нередко вызывает повторное кровоизлияние.
- Эндоскопический метод — перспективная технология удаления внутримозговых гематом. Совмещает низкую травматичность пункционного метода с возможностью полного удаления гематомы. Но метод можно применять только при условии прозрачности среды в зоне операции. Например, при кровотечении проведение операции затруднено, а часто и невозможно.
- Стереотаксический метод — проводят при помощи специальных инструментов, погружённых в головной мозг через отверстие диаметром 5-10 мм. Особенность метода — перенос координат гематомы с помощью компьютерной томографии или рентгенографии. Технология уменьшила летальность глубоких гематом на 22 % в сравнении с консервативными методами лечения. Однако в 10-16 % случаев возможны повторные кровоизлияния в первые несколько суток после операции.
- Нейронавигационный метод — применяют нейронавигационные системы: ОртiсаI Тracking System «Radionics Inc» Compass Cygnus PFS System, «Compass» Vectorvision ВrаinLАВ. Метод с высокой точностью определяет расположение гематомы. Технология особенно эффективна при очагах в функционально значимых зонах мозга. Её широкое применение пока невозможно из-за высокой стоимости оборудования и ограниченного опыта операций у врачей [13].
Тактика оперативного вмешательства, его объём, меры для устранения сдавления головного мозга, сроки проведения операции и многое другое зависят от конкретной ситуации. Решение принимает врач-нейрохирург на основании состояния пациента, лабораторных данных и КТ/МРТ снимков.
Прогноз. Профилактика
Гематома головного мозга — это результат патологических изменений в организме, которые формируются постепенно под влияние различных причин. Поэтому прогноз в каждом конкретном случае будет различаться/> [3].
Исход во многом зависит от объёма и расположения гематомы. Быстрое ухудшение состояния с угнетением сознания является негативным признаком. Согласно зарубежным источникам, гематомы головного мозга в 55 % случаев приводят к значительному ухудшению состояния пациента и смерти [6]. Поэтому очень важно незамедлительно доставить пациента в специализированный стационар и оказать медицинскую помощь.
После выздоровления могут остаться последствия повреждения мозговой ткани: слабость в руке или ноге, когнитивные расстройства (нарушение мышления, памяти, снижение критики к своему состоянию и поведению).
Профилактика заболевания заключается в здоровом образе жизни в любом возрасте и внимательном отношении к своему состоянию в случае уже имеющихся болезней. Нередко пациенты с артериальной гипертензией не посещают кардиолога и терапевта, не контролируют уровень давления и показатели крови. Пациенты с сахарным диабетом зачастую игнорируют рекомендации эндокринолога, способствуя ухудшению своего состояния. Конечно, длительный приём препаратов и соблюдение диеты могут быть психологическим испытанием для человека, но это важный шаг к сохранению своего здоровья.
Кома при инсульте причины, симптомы, методы лечения и профилактики

Дата публикации: 07.03.2019
Дата проверки статьи: 02.12.2019
Кома при инсульте — распространенное серьезное осложнение, характеризующееся угнетением деятельности центральной нервной системы. Основными симптомами такого состояния врачи называют потерю сознания и непроизвольных рефлексов. Если больной впадает в кому, сердце и дыхательная система продолжают функционировать. Различают множество видов мозговой комы, но все они объединены общим признаком — глубокое поражение головного мозга. Прогнозы врачей при длительном пребывании пациента в коме неутешительны: только 60 % людей после первого месяца выходят из комы. У каждого пятого из них прежние функции организма восстанавливаются лишь наполовину.
Кома возникает при резком спазме и кровоизлиянии в мозг. В 80 % случаев коматозное состояние приводит к отеку мозга и в 20 % — сильный болевой шок. Наступает коматозное состояние преимущественно после геморрагического инсульта. Чтобы оно возникло при ишемическом инсульте, у пациента должно быть обширное поражение и обескровливание мозга. Недостаток кислорода в результате тромбоза или разрыва магистральной артерии провоцирует осложнение и требует срочное операционное вмешательство.
Коматозное состояние при инсульте сопровождается следующими симптомами:
- отсутствие рефлексов;
- слабое дыхание;
- нитевидный пульс;
- асимметрия лица;
- страбизм;
- отсутствие реакции на термические и болевые раздражители;
- непроизвольное мочеиспускание и дефекация;
- дыхание слабое, но ровное;
- судороги.
От обычного обморока и клинической смерти кома отличается продолжительностью и невозможностью самостоятельного выхода. Пациент пребывает в вегетативном состоянии. Организм получает искусственное питание с помощью специального аппарата. Подобное состояние наблюдается в течение нескольких часов, месяца или полугода. Если у больного сохраняется глотательный рефлекс, то его подкармливают с трубочки.
Врачи различают 5 степеней тяжести коматозного состояния:
- Прекома. Начальная стадия развития комы, характеризующаяся спутанностью сознания, ступором, или наоборот возбуждением. У больного отмечается нарушение координации движений, но рефлексы остаются в неизменном виде. Другие симптомы зависят от причины, вызвавшей прекоматозное состояние.
- 1 степень. Сопровождается оглушенным сонливым состоянием, но пациент может отвечать на вопросы и выполнять простые действия. Он способен самостоятельно глотать воду и пищу, поворачиваться в кровати. Реагирует на болевой фактор отдергиванием. Основные рефлексы сохраняются.
- 2 степень. Больной не контактирует и находится в глубоком сне. При этом могут происходить произвольные сокращения мышц, сохраняется глотательный рефлекс и зрачковый рефлекс, дыхание бывает шумным и прерывистым, с похрипыванием. Наблюдается самопроизвольное мочеиспускание и дефекация.
- 3 степень. Пациент не реагирует на боль, свет и прочие раздражители. У него понижается температура, а пульс становится нитевидным. Дыхание нарушается, поэтому необходимо подключение больного к аппарату вентиляции легких. Работа сердца сохранена, но уровень давления понижен.
- 4 степень. Самое тяжелое состояние. У пациента сохраняются незначительные признаки жизни. Самостоятельно дышать он не может. Сердце и органы пищеварения минимально функционируют. В большинстве случаев 4 степень комы заканчивается летальным исходом.
Лечение и уход за больным в коме
На догоспитальном этапе врач помогает восстановить проходимость дыхательных путей, подключают больного к аппарату искусственной вентиляции легких и предотвращают аспирацию. При резком падении кровяного давление используют альфа-адреномиметики. Они оказывают вазопрессорное действие. Для улучшения сократимости миокарда применяют сердечные гликозиды. Восполнить объем циркулирующей жидкости помогают низкомолекулярные декстраны и солевые растворы. Если у больного обнаружены судороги, ему показаны нейролептики и транквилизаторы. При необходимости требуется ингаляционный наркоз и барбитураты.
Когда пациента привозят в клинику, врачи выполняют такие действия:
- поддерживают оптимальный уровень поступления в организм кислорода;
- контролируют артериальное давление и корректируют работу сердца;
- вводят внутримышечно или подкожно прессорные амины;
- контролируют и корректируют кислотно-щелочной баланс в организме;
- ставят назогастральный зонд при наличии дисфагии;
- контролируют состояние кишечника и мочевого пузыря.
Если у больного ишемический инсульт, его выводят из коматозного состояния и немедленно восстанавливают утраченные функции с помощью медикаментов и физической реабилитации.
Уход за пациентом в первые дни после перенесенного инсульта зависит от его самочувствия и клинической картины. Больной должен лежать в постели, голова слегка приподнята вверх. Кожу пациента следует регулярно обтирать для предотвращения пролежней. Уже не 5 день после геморрагического инсульта можно начинать реабилитационные мероприятия. Больному следует освоить навыки самообслуживания и выполнять простые бытовые действия. Он должен учиться умываться, одеваться, принимать пищу и прочее. Важно психологически поддерживать пациента, чтобы он не расстраивался и не впадал в апатию при неудачных попытках совершить те или иные действия.
Если инсульт вызвал нарушение речи, потребуется помощь логопеда. Он назначит лекарства и подходящие упражнения для восстановления речи, при этом скорость реабилитации зависит от мотивации пациента и его стремлений.
Для восстановления двигательной активности больному ежедневно следует заниматься лечебной физкультурой. Врач-реабилитолог подбирает пассивные упражнения на первом этапе, все движения рук и ног пациента выполняются при помощи ассистента. В дальнейшем восстанавливать мышечную активность можно самостоятельно стоя, сидя или в положении лежа. Для улучшения кровоснабжения и восстановления функций мозга назначают физиотерапию. Хорошо себя зарекомендовали лазеротерапия, магнитотерапия и электростимуляция.
Согласно медицинской статистике, 27 % из впавших в коматозное состояние пациентов умирают в первые сутки, 40 % — в течение 3 месяцев с момента наступления комы. Существует высокий риск повторного инсульта. Он может возникнуть в первые 6 месяцев и провоцирует новое кровоизлияние и некроз. У 5 % больных повторный приступ геморрагического инсульта наступает в первые 3-5 дней и провоцируют коматозное состояние. Если в первые 7 часов после наступления комы негативные симптомы нарастают, она резко переходит из легкой стадии в тяжелую, в 99 % случаев это приводит к смерти.
Чтобы установить диагноз и определить причину комы, врач проводит МРТ головного мозга и энцефалограмму. Для выявления степени поражения клеток используют компьютерную томографию и ангиографию сосудов.
Профилактика повторного инсульта ориентирована на соблюдение сбалансированной диеты, поддержание физической активности и контроль за уровнем кровяного давления. В рацион необходимо внести свежие овощи и фрукты, орехи и семечки, исключить соль. Также следует отказаться от алкоголя и курения, минимизировать стрессовые ситуации, контролировать вес и поддерживать состояние при сахарном диабете. Полезно для восстановления умственной активности решать кроссворды, больше читать и писать, учить стихотворения.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- https://ProBolezny.ru/gematoma-golovnogo-mozga/.
- https://cmrt.ru/zabolevaniya/golovnogo-mozga/koma-pri-insulte/.
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).
- Moustafine R. I., Bobyleva V. L., Bukhovets A. V., Garipova V. R.,Kabanova T. V., Kemenova V. A., Van den Mooter G. Structural transformations during swelling of polycomplex matrices based on countercharged (meth)acrylate copolymers (Eudragit® EPO/Eudragit® L 100-55). Journal of Pharmaceutical Sciences. 2011; 100:874–885. DOI:10.1002/jps.22320.
- Patil H., Tiwari R. V., Repka M. A. Recent advancements in mucoadhesive floating drug delivery systems: A mini-review. Journal of Drug Delivery Science and Technology. 2016; 31: 65–71.DOI: 10.1016/j.jddst.2015.12.002.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая эффективность прототипа лекарственной формы соединения ЛХС-1208 для внутривенного введения // Российский биотерапевтический журнал. 2012. № 2. С. 49.