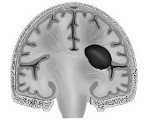
Эпидуральная гематома — это скопление крови, заполняющее образовавшееся в результате травмы пространство между костями черепа и твердой церебральной оболочкой. В типичных случаях характеризуется нарушением сознания с наличием светлого периода, признаками внутричерепной гипертензии и компрессии головного мозга, очаговыми проявлениями, соответствующими расположению гематомы. Диагностика осуществляется на основании клиники при помощи краниографии, Эхо-ЭГ, церебральной ангиографии, КТ и МРТ. Лечение преимущественно хирургическое — трепанация черепа, удаление гематомы, поиск и ликвидация источника кровотечения.
Общие сведения
Эпидуральная гематома формируется при скоплении крови над твердой церебральной оболочкой, что сопровождается отслоением последней от внутренней поверхности костей черепа. Поскольку в возрасте до 2-х лет и после 60-ти лет твердая оболочка плотно спаяна с костями черепа, то в эти возрастные периоды гематомы эпидуральной локализации наблюдаются крайне редко. В среднем эпидуральная гематома составляет около 1-1,5% от всех черепно-мозговых травм, однако при тяжелых ЧМТ она встречается у 9% пострадавших. В таких случаях эпидуральная гематома может сочетаться с ушибом головного мозга и субдуральной гематомой.
Наиболее часто эпидуральная гематома встречается среди молодых людей 16-25 лет. В этой возрастной категории 75% случаев составляют лица мужского пола. Среди детей младшего возраста и пожилых эпидуральное кровоизлияние у мальчиков и мужчин отмечается в 2 раза чаще, чем у девочек и женщин. Пациенты с посттравматическими гематомами совместно курируются специалистами в области травматологии и неврологии.
Эпидуральная гематома
Причины
Эпидуральная гематома имеет травматический генез. Наиболее типичны два механизма травмы. В первом случае предмет небольшой площади (молоток, палка, камень, бутылка и пр.) наносит удар по малоподвижной голове, во втором — происходит удар головой о неподвижный предмет (падение с велосипеда, удар об угол полки или ступеньки и т. п.). При этом зоной непосредственного приложения травмирующего фактора чаще всего выступает височная или нижнетеменная области черепа.
Источником кровотечения может являться средняя менингеальная артерия и ее ветви, менингеальные вены, венозные синусы и диплоические вены — расположенные в толще костей черепа венозные каналы. Повреждение сосудов зачастую обусловлено вдавленным переломом черепа.
Патогенез
До сих пор нет однозначного мнения о механизме формирования гематомы при эпидуральном кровотечении. Одни авторы утверждают, что вначале в результате травмы возникает отслойка твердой церебральной оболочка, а затем в образовавшейся полости скапливается кровь. Другие специалисты считают, что отслойка оболочки происходит по мере излития и накопления крови.
Обычно эпидуральная гематома в диаметре не превышает 8 см, а ее объем составляет от 80 до 120 мл, хотя может варьировать в диапазоне 30-250 мл. Отличительной особенностью гематомы эпидуральной локализации является уменьшение ее толщины от центра к периферии. Вследствие ограниченного объема полости черепа скопление крови над твердой оболочкой приводит к внутричерепной гипертензии и сдавлению подлежащих тканей мозга.
Симптомы эпидуральной гематомы
Наиболее частой является классическая клиническая картина эпидурального кровоизлияния, характеризующаяся выраженным светлым промежутком. Типична непродолжительная утрата сознания с его последующим восстановлением или сохранением некоторой оглушенности. Пострадавший жалуется на головокружение, слабость, умеренную головную боль. Наблюдается ретро- и конградная амнезия, невыраженная анизорефлексия, некоторая асимметрия носогубных складок, легкие менингеальные знаки, спонтанный нистагм. Состояние первоначально расценивается как легкая или средней тяжести ЧМТ. Длительность светлого промежутка варьирует от 30-40 мин до нескольких часов.
По прошествии светлого периода состояние пострадавшего резко ухудшается. Нарастает головная боль, появляются тошнота и рвота, психомоторное возбуждение сменяется быстро прогрессирующим расстройством сознания: от оглушенности до сопора и комы. Иногда наблюдается стремительное угасание сознания с переходом сразу в кому. Отмечается брадикардия, артериальная гипертензия; в неврологическом статусе — нарастающий брахиоцефальный парез (парез лицевого нерва и мышечная слабость в верхней конечности) с противоположной гематоме стороны. На стороне гематомы наблюдается расширение зрачка, а затем и отсутствие реакции на свет. В отдельных случаях эпидуральной гематомы на первый план выходит очаговая симптоматика (парез, анизокория), опережающая развитие симптомов сдавления головного мозга.
Нередко эпидуральная гематома протекает со стертым светлым периодом. Как правило, в таких случаях первоначально происходит глубокое нарушение сознания (кома), и ЧМТ расценивается как тяжелая. Спустя несколько часов кома сменяется сопором, становиться возможен некоторый словесный контакт с пациентом. По поведению пострадавшего становиться понятно, что у него интенсивная головная боль. Обычно отмечается легкий или умеренный гемипарез. Такой не ярко выраженный светлый период может продолжаться от нескольких минут до суток.
Вслед за этим состояние ухудшается: нарастает возбуждение, которое затем переходит в кому, усугубляется парез вплоть до полной плегии контралатеральных гематоме конечностей. Возможна горметония (тонические сокращения мышц паретичных конечностей), тяжелые вестибулярные и глазодвигательные расстройства, прочие проявления поражения ствола мозга. Возникают нарушения со стороны витальных функций.
Относительно редко встречается эпидуральная гематома без светлого периода. Наблюдается обычно при тяжелой ЧМТ с множественным повреждением головного мозга. Коматозное состояние развивается сразу же после травмы и остается без изменений.
Подострая эпидуральная гематома отличается большой продолжительностью светлого периода (до 10-12 суток). В этот промежуток сознание пострадавшего преимущественно ясное, отмечается склонность к брадикардии, отдельные легкие очаговые симптомы. В последующем происходит постепенное, иногда волнообразное, усугубление нарушений сознания до глубокого оглушения, которому предшествует сильная головная боль и возбуждение. На глазном дне при офтальмоскопии могут выявляться застойные диски зрительного нерва, свидетельствующие о церебральной компрессии.
Очаговые проявления, которыми сопровождается эпидуральная гематома, зависят от ее расположения. При кровоизлиянии в парасагиттальной области доминируют пирамидные расстройства с наибольшей выраженностью пареза в стопе. Эпидуральная гематома лобной доли сопровождается нарушениями психики с лобной окраской при малой выраженности прочей очаговой симптоматики. Эпидуральная гематома затылочной области проявляется выпадением одноименных полей зрения — гомонимной гемианопсией.
Диагностика
Эпидуральная гематома диагностируется неврологом или нейрохирургом при участии травматолога по данным анамнеза и типичным клиническим проявлениям: расстройство сознания, односторонний мидриаз и контралатеральный ему гемипарез, брадикардия и т. д. Диагностический минимум:
- Рентгенография. По данным рентгенографии черепа устанавливают наличие перелома, который пересекает борозды менингеальных сосудов. В 90% случаев эпидуральная гематома локализуется соответственно месту перелома. Эпидуральная гематома может быть подтверждена при проведении церебральной ангиографии, которая выявляет бессосудистую область в форме выпуклой линзы.
- Эхоэнцефалография. Обычно диагностирует прогрессирующее смещение серединного эхо. Эхо-ЭГ сохранила свое значение в диагностике внутричерепных гематом при отсутствии таких современных методов как МРТ или КТ.
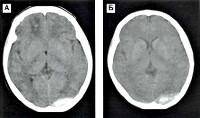
- Томография. Более точные данные об объеме и месте расположения гематомы, а также о других внутричерепных повреждениях, может дать КТ головного мозга. Изоденсивная и малая по размеру эпидуральная гематома визуализируется при помощи МРТ головного мозга. МРТ также применяется для дифференциации эпи- и субдуральных гематом, для оценки состояния базальных структур и ствола мозга.

КТ головного мозга. Эпидуральная гематома в височной области справа
Лечение эпидуральной гематомы
Консервативное лечение под постоянным динамическим контролем объема гематомы возможно в случаях, когда эпидуральная гематома не превышает в размере 30-50 мл, не вызывает грубой и прогрессирующей симптоматики, не сопровождается признаками компрессии мозга.
В большинстве случаев проводится хирургическое лечение. Над местом предполагаемой локализации гематомы делают фрезевое отверстие в черепе. При быстром нарастании церебральной компрессии через отверстие аспирируют часть гематомы, а потом производят полноценную трепанацию черепа с полным удалением эпидуральной гематомы, поиском и перевязкой поврежденного сосуда. При кровотечении из вен их коагулируют и тампонируют гемостатической губкой. При повреждении синусов производят их пластику и тампонаду. При кровотечении из диплоических вен применяют хирургический воск.
Операция проводится на фоне противоотечной, гемостатической и симптоматической терапии. В восстановительном периоде применяют рассасывающие и нейрометаболические препараты, для скорейшего восстановления силы в мышцах паретичных конечностях проводят массаж и лечебную физкультуру.
Прогноз
Около четверти эпидуральных кровоизлияний оканчиваются летальным исходом. Прогноз зависит от объема гематомы, возраста пострадавшего, сроков проведения хирургического лечения. При проведении операции на этапе умеренной декомпенсации смертность минимальная, преимущественно отмечается хорошее восстановление утраченных неврологических функций. Благоприятный исход также имеет проведенное в соответствии со строгими показаниями консервативное лечение подострых гематом малого размера. Тревожный прогноз имеют гематомы, прооперированные на этапе декомпенсации. В таких случаях смертность доходит до 40%, у выживших зачастую отмечается значительный неврологический дефицит.
Эпидуральная гематома головного мозга
Эпидуральная гематома представляет собой скопление крови, локализованное между внутренней поверхностью черепа и твердой оболочкой мозга. Вызывает общее и местное сдавление головного мозга. Возникает в результате нанесения травмы. Эпидуральная гематома головного мозга встречается с частотой до одного процента от всех черепно-мозговых травм.

Эпидуральная и субдуральная гематома
Описание
Средний ее объем достигает ста двадцати миллилитров; минимальный — тридцать, максимальный — двести пятьдесят. В диаметре составляет семь-восемь сантиметров. Обычная локализация эпидуральной гематомы — одна-две доли мозга; чаще встречаются гематомы височной области и смежных с ней участков. Для них характерна утолщенная центральная часть, сужающаяся к периферии.
Компрессия твердой мозговой оболочки и вещества мозга возникает в результате несжимаемости гематомы. Она как бы продавливает оболочку своей массой, образуя вмятину соответствующей величины. Чаще всего причиной появления гематомы служит средняя оболочечная артерия вместе с ветвями, иногда вены, синусы. Еще реже источником кровотечения является диплое.
У детей до двухлетнего возраста твердая мозговая оболочка сращена с внутренней поверхностью черепа плотнее, чем у взрослых. Поэтому эпидуральная гематома у детей наблюдается значительно реже.
Симптомы
Острая эпидуральная гематома имеет три основных варианта течения:
- Классическая клиническая картина. В момент нанесения черепно-мозговой травмы больной ненадолго утрачивает сознание. Затем происходит полное или частичное (до умеренного оглушения) восстановление последнего. Пациент предъявляет жалобы на головокружение, слабость во всем теле, головную боль. Возможна потеря памяти — пострадавший не помнит события, произошедшие до получения травмы. Обнаруживаются незначительно выраженные очаговые симптомы, менингиальные знаки.
Через несколько десятков минут или часов наступает резкое ухудшение состояния. Развивается психомоторное возбуждение; усиливается головная боль; возникает рвота. Возможно вторичная потеря сознания вплоть до комы. Приходит очередь стволовой симптоматики: повышается артериальное давление, урежается пульс, появляются нарушения ритма дыхания. По достижению комы наступают тяжелые расстройства витальных функций.
- Вариант, при котором «светлый» промежуток выражен незначительно. Встречается чуть реже, чем первый. Сохраняются те же фазы: утрата сознания, его восстановление, повторная утрата. Однако травма чаще всего очень тяжелая, первичная потеря сознания может достигать глубины комы.
Очаговая симптоматика носит грубый характер, витальные нарушения также крайне тяжелые. Затем наступает «светлый» промежуток — период времени, на протяжении которого возможно установить минимальный словесный контакт с больным. Вторичная потеря сознания сопровождается нарастанием психомоторного возбуждения, стволового синдрома, развитием горметонии.
- Вариант, при котором «светлый» промежуток отсутствует и не устанавливается даже при сборе анамнеза. Такие больные находятся в сопоре или коматозном состоянии с момента получения травмы до операции или летального исхода.
Подострые эпидуральные гематомы отличаются от острых форм длительностью «светлого» промежутка. Этот отрезок времени занимает в данном случае до одной-двух недель. Очаговые симптомы имеют сглаженную выраженность, витальные функции слабо изменены. Вторичной потере сознания предшествует усиление общемозговых и очаговых симптомов. Хронические эпидуральные гематомы практически не встречаются в практике.
Диагностика
Субдуральная и эпидуральная гематома клинически не имеют значительных отличий. Дифференциальной диагностике способствует компьютерная томография. Так, на КТ головного мозга эпидуральная гематома выглядит как двояковыгнутая линза, а субдуральная приобретает вогнутую форму серпа.

Снимок при эпидуральной гематоме
При постановке диагноза острота процесса определяется временным промежутком от начала травмы, после которого развились симптомы. Для острой гематомы этот период составляет не более трех суток, для подострой — две-три недели, и для хронической — больше трех недель.
Лечение
Диагноз «эпидуральная гематома» является показанием к неотложному оперативному вмешательству. Проводится трепанация черепа, удаление жидкой крови и ее сгустков при помощи аспиратора. Затем отыскивается источник кровотечения, осуществляется тщательный гемостаз. После наложения костного лоскута на место ушивается рана.
Консервативные методы лечения подразумевают ведение больного в послеоперационном периоде, сохранение витальных функций его организма. От операции можно воздержаться при незначительном объеме гематомы и отсутствии явления декомпрессии и дислокации головного мозга.
Последствия
Прогностически эпидуральная гематома по последствиям более благополучна, нежели чем субдуральная. Летальность сведена к минимуму, особенно в послеоперационный отрезок времени, после удаления скопившейся крови и остановке кровотечения наблюдаются хорошие результаты с практически полным восстановлением.
Острые формы показывают худшие исходы, чем подострые и хронические варианты течения. Происходит это вследствие дислокации структур головного мозга.
ГМ. Гематомы. Эпидуральная гематома (острая). +
Чт, 30/06/2011 — 01:40
#1
Не на сайте
Был на сайте: 2 года 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54878
Эпидуральные гематомы
Эпидуральные гематомы при закрытых травмах обычно локализуются в области перелома черепа, чаще всего его свода. Трудности диагностики этого осложнения усугубляются иногда и тем, что эпидуральные гематомы нередко наблюдаются и при отсутствии переломов кости или на стороне, противоположной перелому.
Различают три вида эпидуральных кровоизлияний:
1) из ветвей оболочечных артерий, чаще всего из средней артерии;
2) из вен наружной поверхности твердой мозговой оболочки и вен diploe;
3) из синусов и вен, идущих к синусам.
Повреждение средней оболочечной артерии обычно возникает в области приложения травмы и значительно реже — в области противоудара. Кровотечение из ветвей этой артерии обычно нарастает на протяжении первых суток. В связи с высоким давлением в артериальной системе гематома достигает значительного объема и, отслаивая твердую мозговую оболочку от кости, обрывает вены зпидурального пространства. Симптомы сдавления мозга обычно появляются через 12-36 ч после разрыва оболочечной артерии, когда гематома достигает 4-5 см в диаметре и 2-4 -см толщины, образуя на поверхности мозга блюдцеобразное вдавление. При обширных трещинах или переломах костей может наблюдаться ранение нескольких ветвей артерии. Относительно редко встречаются эпидуральные кровоизлияния из передней и задней оболочечных артерий.
Локальная симптоматика зависит от расположения наиболее массивных отделов гематомы.
Различают следующую л ока лизанию эпидуральных гематом:
1) переднюю (лобновисочную);
2) наиболее часто наблюдающуюся среднюю (височно-теменную);
3) заднюю (теменно-височно-затылочную);
4) базально-височную.
Наиболее характерна для эпидуральной гематомы, развившейся вследствие разрыва средней оболочечной артерии на фоне сотрясения и ушиба мозга легкой или средней степени, следующая клиническая картина:
1) светлый промежуток продолжительностью обычно 3-12 ч, после которого по мере увеличения объема гематомы и усиления реактивных изменений в мозговой ткани постепенно нарастают общемозтовые признаки сдавления мозга (заторможенность, сопорозное и, наконец, коматозное состояние);
2) очаговые симптомы в виде расширения зрачка на стороне гематомы и пирамидной симптоматики-на противоположной.
Симптоматика эпидуральной гематомы зависит от сопутствующих сотрясения и ушиба мозга. В одних случаях при очень тяжелых сотрясениях и ушибах мозга с первоначальным коматозным состоянием симптомы эпидуральной гематомы отступают на задний план, в других — при сотрясениях и ушибах легкой и средней степени — они выявляются на первом плане (клиника эпидуральной гематомы).
Обычно при эпидуральных гематомах, образующих глубокую вмятину в мозговой ткани и вызывающих компрессию мозга, находят 70-100 мл жидкой крови и сгустков, а количество 150 мл обычно несовместимо с жизнью. Клинические наблюдения с очевидностью указывают, что наряду с количеством излившейся в полость черепа крови главное значение имеет фактор времени—быстрота развития острых нарушений мозгового кровообращения и отека мозга, а также особенности дислокационных синдромов, степень тяжести сотрясения и ушиба мозга и возраст больного.
Важнейшим симптомом гематомы является расширение зрачка на стороне поражения. Однако незначительная и колеблющаяся аяизоксрия не имеет существенного диагностического значения.
Диагностическое значение имеет прогрессирующее и относительно стойкое расширение зрачка до размера в 3-4 раза большего, чем размер зрачка на противоположной стороне. Типично для нарастающей эпидуральной гематомы вначале отсутствие аниэокории, затем относительно непродолжительный период легкого сужения зрачка на стороне поражения, а. в последующих стадиях — характерное нарастающее расширение зрачка на стороне поражения почти до исчезновения радужной оболочки. Вначале зрачок удовлетворительно реагирует на авет, а затем становится неподвижным, не сужаясь при световом раздражении. В следующей стадии компрессии происходит максимальное расширение обоих зрачков; эта стадия считается уже необратимой.
Большинство авторов считают, что расширение зрачка настороне поражения связано с грыжеподобным тенториальным вклинением медиальных отделов височной доли, которая оказывает непосредственное давление на глазодвигательный нерв. Нередко анизокория наблюдается при средней тяжести и тяжелой формах закрытой травмы мозга и при отсутствии массивной внутричерепной гематомы, однако резко выраженный и стойкий мидриаз всегда указывает на возможность массивной гематомы на стороне очага. При этом и этот важнейший симптом при эпидуральщой гематоме появляется приблизительно в половине случаев. Нужно отметить, что иногда расширение зрачка наблюдается и на противоположной гематоме стороне.
Пирамидная симптоматика при эпидуральных гематомах выявляется часто и, как правило, на противоположной стороне, проявляясь либо признаками раздражения в виде джексоновских эпилептических припадков, либо симптомами выпадения в виде прогрессирующих парезов и параличей. Выявление стороны пареза или паралича конечностей возможно почти у всех больных независимо от степени потери сознания. Движение конечности в ответ на окрик, уколы, раздражение роговицы глаза, слизистой оболочки носа, наружного слухового прохода, положение парализованной нижней конечности с обычной ротацией кнаружи и отвисанием стопы, более быстрое падение и разгибание поднятой парализованной конечности по сравнению с конечностью на противоположной стороне наряду с другими пирамидными знаками позволяют установить сторону поражения.
Наиболее характерно следующее течение заболевания. После исчезновения острых явлений сотрясения мозга с восстановлением сознания состояние больных становится относительно удовлетворительным, но по прошествии нескольких, часов или 1-И/г сут отмечается прогрессировавшие общемозговых и локальных симптомов в виде гамолатерального расширения зрачка и контрлатерального гамипареза. Иногда наблюдаются сопутствующие судороги в пораженных конечностях, нарушения чувствительности по гемитипу и пирамидные знаки. Так называемый светлый промежуток при эпидуральных гематомах обычно длится от 3 до 12 ч, но иногда достигает l.5 сут. Одним из важнейших симптомов нарастающей компрессии мозга является постепенное увеличение загруженности, развитие сопорозного и, наконец, коматозного состояния, что свидетельствует о запоздалости правильного диагноза. Очень важно следить за степенью нарушения сознания и определить показания к операции еще до того, как разовьется полная потеря сознания. В некоторых случаях
удается отчетливо выявить клинику нарастающей эпидуральной гематомы без предшествующей симптоматики сотрясения мозга, и тогда распознание гематомы не представляет особых трудностей. Во многих случаях светлый промежуток уловить не удается. Причиной, затрудняющей выявление аветлого периода, могут быть очень тяжелые сотрясения и ушибы мозга, на фоне которых прогреасирования симптомов компрессии выявить не удается, либо быстрое нарастание компреасии с очень коротким светлым промежутком. Однако при тщательном неврологическом наблюдении за динамикой заболевания даже на фоне бессознательного состояния удается выявить симптоматику нарастания компреасии мозга.
Обычно при эпидуральной гематоме в аветлом промежутке наблюдается следующая динамика заболевания. При хорошем состоянии и -полном сознании больного частота пульса и АД обычно в пределах нормы. При уаилении внутричерепной гипертензии нарастают сонливость и загруженность, пульс вначале урежается, иногда выявляется повышение АД. В бессознательном состоянии наблюдается брадакардия, доходящая иногда до 40 ударов в минуту с достаточным наполнением пульса!. В некоторых случаях стадию брадикардии выявить не удается. Наконец, наступает декомпенсация кровообращения, пульс становится учащенным, аритмичным и нитевидным, АД падает. В этот период появляются нарушения дыхания вначале в виде учащения, затем затруднения его, неправильного ритма, хрипящего и, наконец, поверхностного дыхания. Дыхание типа Чейна-Стоке а является плохим прогностическим признаком. Подъем температуры до 39 °С и выше при отсутствии инфекционных осложнений является симптомом декомпенсации. Рвота-частый симптом нерезкого сдавления мозга, но в стадии декомпенсации она отсутствует. Соответственно нарастанию компрессии мозга возникают двусторонние патологические рефлексы, затем арефлексия, атония, отсутствие контроля за естественными отправления. Нередко в стадии декомпенсации возникает децеребранионная ригидность, но при своевременном и успешном удалении гематомы больные выздоравливают и после грозных явлений децеребрационной ригидности.
Только в 18-20% случаев наблюдается замедленное развитие эпидуральной гематомы и при этом симптоматика сдавления мозга проявляется спустя 5-6 сут и более после травмы. При отчетливой клинике нарастаний внутричерепной гематомы спинномозговая пункция противопоказана из-за опааноети усиления дислокации мозга.
Значительную помощь в диагностике гематомы оказывает эхоанцефалография, выявляющая при гематоме выраженное смещение срединных структур мозга.
В литературе имеются указания, что эпидуральные гематомы у детей возникают значительно реже, чем у взрослых, что связывают с эластичностью детского черепа и интим,ным сращением твердой мозговой оболочки и a. meningea с внутренней поверхностью кости и передачей диффузных механических воздействий на область особо эластичных соединительнотканных родничков. У детей, особенно раннего возраста, нередко очень трудно установить продолжительность и утрату сознания, но развивающиеся после травмы вялость, сонливость, а затем двигательное беспокойство с последующим усилением сонливости и заторможенности, указывают на возможность внутричерепного кровоизлияния.
В затруднительных для диагностики случаях следует произвести ангиографию мозга или же прибегнуть к наложению фрезевого отверстия для осмотра твердой мозговой оболочки. При больших эпидуральных гематомах на артериограммах выявляется смещение сосудистой системы мозга. Особенно информативным методом выявления внутричерепных гематом является компьютерная томография.
Приложения:
Чт, 07/07/2011 — 13:46
#2
Не на сайте
Был на сайте: 2 года 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54878
Чт, 07/07/2011 — 13:49
#3
Не на сайте
Был на сайте: 2 года 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54878
Вс, 07/08/2011 — 11:26
#4
Не на сайте
Был на сайте: 2 года 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54878
Приложения:
Пнд, 05/09/2011 — 22:18
#5
Не на сайте
Был на сайте: 2 года 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54878
Ср, 21/09/2011 — 14:37
#6
Не на сайте
Был на сайте: 2 года 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54878
Эпидуральная в 90 — 95% случаев сопровождается трещинами и переломами черепа. Наиболее часто образуется вследствие повреждения средней менингеальной артерии или её ветвей в месте перелома чешуи височной кости или теменной кости (в 60 — 70%). Возможно также повреждение артерии без перелома, формирование гематомы в результате венозного кровотечения (из диплоических вен, синусов твердой мозговой оболочки). Распространение гематом в эпидуральном пространстве ограничено костными швами, в связи с чем они обычно меньше по распространенности, больше по максимальной толщине, чем субдуральные гематомы, в связи с чем при меньшем объеме и раньше вызывают эффект сдавления мозга.
Клинически при артериальных кровотечениях (т.е. кровотечением под большим давлением) чаще наблюдается бурное развитие гематомы с быстрым (в течение минут и десятков минут) угнетением сознания вплоть до комы, развитием анизокории, а несколько позже и двустороннего мидриаза (стойкого расширения зрачков), развитием гемипареза на стороне гематомы или противоположной стороне, развитием брадикардии. При венозных кровотечениях клиническая картина развивается медленнее, но при достаточно большом объеме гематомы также может протекать быстро.
Вс, 04/12/2011 — 21:47
#7
Не на сайте
Был на сайте: 2 года 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54878
Приложения:
Вс, 01/01/2012 — 16:33
#8
Не на сайте
Был на сайте: 2 года 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54878
Эпидуральные гематомы — это кровоизлияния, локализующиеся между костью черепа и твердой мозговой оболочкой. Этот тип кровоизлияний чаще встречается у мужчин (M:Ж= 4,5:1). Обычно Эпидуральные гематомы локализуются в височной и теменных областях (60 — 70 %) в зоне перелома кости черепа. Иногда Эпидуральные гематомы встречаются в задней черепной ямке и на основании черепа.
1. КТ головного мозга пациента с двухсторонними эпидуральными гематомами.
2. КТ головного мозга, демонстрирующее редкий случай эпидуральной гематомы снования черепа (указано стрелкой)
3. Эпидуральная гематома основания черепа в области перелома задней черепной ямки (указано стрелками)
Пнд, 19/03/2012 — 23:08
#9
Не на сайте
Был на сайте: 2 года 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54878
Втр, 09/07/2013 — 23:05
#10
Не на сайте
Был на сайте: 2 года 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54878
Сб, 24/08/2013 — 22:31
#11
Не на сайте
Был на сайте: 2 года 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54878
Пнд, 03/03/2014 — 10:49
#12
Не на сайте
Был на сайте: 2 года 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54878
Приложения:
Втр, 01/07/2014 — 12:18
#13
Не на сайте
Был на сайте: 2 года 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54878
Приложения:
Ср, 29/10/2014 — 11:59
#14
Не на сайте
Был на сайте: 2 года 7 месяцев назад
Зарегистрирован: 22.03.2008 — 22:15
Публикации: 54878
Приложения:
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.
- Moustafine R. I., Bobyleva V. L., Bukhovets A. V., Garipova V. R.,Kabanova T. V., Kemenova V. A., Van den Mooter G. Structural transformations during swelling of polycomplex matrices based on countercharged (meth)acrylate copolymers (Eudragit® EPO/Eudragit® L 100-55). Journal of Pharmaceutical Sciences. 2011; 100:874–885. DOI:10.1002/jps.22320.
- Moustafine R. I., Bukhovets A. V., Sitenkov A. Y., Kemenova V. A., Rombaut P., Van den Mooter G. Eudragit® E PO as a complementary material for designing oral drug delivery systems with controlled release properties: comparative evaluation of new interpolyelectrolyte complexes with countercharged Eudragit® L 100 copolymers. Molecular Pharmaceutics. 2013; 10(7): 2630–2641. DOI: 10.1021/mp4000635.
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_neurology/epidural-hematoma.
- https://neurosys.ru/bolezni/gematoma-epiduralnaya.
- https://radiomed.ru/publications/13304-gm-gematomy-epiduralnaya-gematoma-ostraya.
- Мирский, «Хирургия от древности до современности. Очерки истории.» (Москва, Наука, 2000, 798 с.).
- Wise, «Review of the History of Medicine» (Л., 1967).
- Guardia, «La Médecine à travers les âges».
- Daremberg, «Histoire des sciences médicales» (П., 1966).