Особенности кровоснабжения ЩЖ
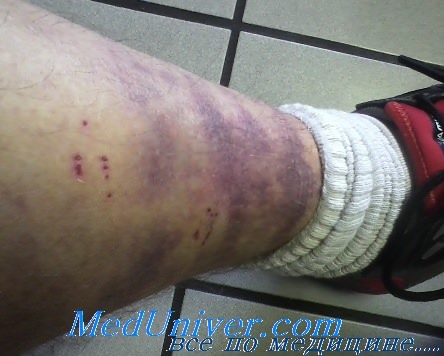
 Щитовидная железа (ЩЖ) — орган с высоким кровоснабжением. Поэтому кровоизлияния с образованием опухоли (гематомы) — это результат ее мощной сосудистой природы, артериовенозных шунтов и ослабленных венозных сосудов, в которых легко повышается венозное давление при напряжении, встречается во время дефекации или подъема тяжестей.
Щитовидная железа (ЩЖ) — орган с высоким кровоснабжением. Поэтому кровоизлияния с образованием опухоли (гематомы) — это результат ее мощной сосудистой природы, артериовенозных шунтов и ослабленных венозных сосудов, в которых легко повышается венозное давление при напряжении, встречается во время дефекации или подъема тяжестей.
Несмотря на то, что щитовидная железа сильно васкуляризована, самопроизвольное кровотечение в ней встречается редко. В литературе описаны лишь единичные случаи.
Симптомы и причины кровоизлияния в щитовидную железу
Подобно укусу пчелы, который в других местах совершенно безвреден, синяк на шее может иметь неприятные последствия, поскольку давит на гортань и трахею. Кровотечение в железе может привести к опасному для жизни сдавлению дыхательных путей.
Клинические симптомы включают:
- отек шеи,
- смещение трахеи,
- сильную одышку и даже асфиксию (удушье).
Клиническое течение делят на два этапа, сначала ограниченное кровотечение, а затем внезапное распространение опухоли на всю шею, с появлением одышки, осиплости голоса и невозможности дышать.
В этих случаях нужна срочная компьютерная томография (КТ), которая определит участок кровоизлияния. Если КТ отсутствует, тогда не обойтись без операции, цель которой эвакуировать быстро разрастающуюся гематому.
Причины кровоизлияния в щитовидную железу:
- Травма в зоне железы
- Постоянная антикоагуляционная терапия
- Аденомы, кисты, узлы щитовидной железы
- Хирургические манипуляции на железе
- Аневризма артерии и повышение сосудистого давления.
Травма
Травма может стать причиной внутрищитовидного кровоизлияния. В медицинской литературе описаны единичные случаи. Так велосипедистка после столкновения с машиной получила травму в области шеи. Через два часа после аварии она обратилась в отделение неотложной помощи с болезненным отеком шеи, одышкой и нарастающей охриплостью. Компьютерная томография с контрастным усилением выявила разрыв правой доли щитовидной железы с образованием гематомы и отклонение трахеи в противоположную сторону.
Другой случай, 69-летняя женщина, упала в ванной на скользкий пол и ударилась передней частью шеи. Примерно через три часа после происшествия она была доставлена в отделение неотложной помощи. КТ показала разрыв железы. У нее в анамнезе не было зоба, аденомы или гипертиреоза.
Нередко кровоизлияния носят отсроченный характер, симптомы могут появиться позже 24 часов после травмы. Вероятность кровоизлияния после травм резко возрастает при существующей зобной железе, что зачастую требует экстренной тотальной тиреоидэктомии.
Длительная антикоагуляционная терапия
Спонтанное кровотечение в зоб или узелок щитовидной железы иногда возникает при длительной терапии варфарином, аспирином или другими антисвертывающими препаратами.
Так, у пожилого пациента, принимающего варфарин по поводу фибрилляции предсердий, появился отек на правой стороне шеи за счет разрыва сосуда, который вызвал сдавление дыхательных путей.
Кровотечение из аденомы
Доброкачественные заболевания, такие как зоб, узелок, киста могут стать причиной осложнений. Кровоизлияние в аденомы щитовидной железы встречается относительно часто, но обычно не достигают клинического значения. Небольшие кровоизлияния, например, некроз или кистозная дегенерация узлов щитовидной железы явление частое. Массивное кровоизлияние в аденому щитовидной железы, вызывающее обструкцию дыхательных путей и требующее экстренного хирургического лечения, встречается редко.
Аневризма артерии щитовидной железы
Описан случай внезапно возникшего кровотечения у женщины 79 лет. Она простудилась, во время кашля у нее появился отек шеи. Сначала он возник с правой стороны, а затем распространился на обе стороны, присоединилась одышка. После обследования выяснилось, что у женщины были расширены вены железы, и при повышении давления во время кашля произошел разрыв сосуда.
Хирургические манипуляции
Тонкоигольная аспирационная биопсия (ТАБ) — это процедура, выполняемая тысячи раз в день во всем мире, как эффективный и безопасный способ оценки узлов щитовидной железы. Она выполняется в амбулаторных условиях с использованием местного анестетика с применением иглы калибра 22-27. Метод позволяет снизить количество тиреоидэктомий без злокачественной патологии. В редких случаях она может привести к значительному кровотечению, ведущему к нарушению дыхательных путей или значительной кровопотере.
Внутрикистозное кровоизлияние может иногда проявляться во время чрескожной микроволновой абляции (разрушения) кистозных узлов щитовидной железы под контролем УЗИ.
Заключение
- Кровоизлияния в железе бывают мелкие, они разрешаются самостоятельно, угрозы не представляют. Крупные кровоизлияния ведут к образованию опухоли (гематомы), она сдавливает дыхательные пути, человек начинает задыхаться. Требуется операция, чем раньше, тем лучше.
- Кровоизлияния в ЩЖ — патология редкая и трудно диагностируемая. Чтобы установить истинную причину нарастающего отека шеи без специального оборудования не обойтись.
- Встречается патология чаще у пожилых людей. Средний возраст — 62 года, женщин больше, чем мужчин. Существует определенная корреляция между спонтанным кровотечением и наличием образований железы (узлы, кисты, аденомы).
- В некоторых случаях кровотечение может быть первым признаком злокачественных новообразований.
Пульсирующая гематома в бассейне наружной сонной артерии, диагностированная после тиреоидэктомии
Формирование артериовенозных свищей обусловлено своеобразной патоморфологической перестройкой стенок образующих сосудов, получившей название венизации артерий и артериализации вен. Непосредственными причинами, обусловливающими структурную перестройку стенок сосудов, являются гемодинамические нарушения, вызывающие изменения их функциональной нагрузки и состояния сосудистых капилляров [1].
Причинами развития посттравматических осложнений, приводящих к формированию артериовенозных фистул, являются неадекватная обработка ран без ревизии сосудов (33,9%), диагностические ошибки, связанные с особенностями закрытых повреждений сосудов (31,6%), наличие тяжелых сочетанных и комбинированных травм (22,7%), неправильно выбранная хирургическая тактика [2]. Диагностика артериовенозных свищей основана на обнаружении постоянного шума в области патологического артериовенозного соустья, усиливающегося во время систолы. Сдавление питающей артерии приводит к исчезновению шума и дрожания. При локализации больших аневризм в области сонных артерий наряду с местными симптомами наблюдается выраженная системная симптоматика: сердцебиение, шум в голове, возможны одышка, цианоз [3, 4]. Однако период запоздалой диагностики при артериовенозном сбросе составляет в среднем 2 года [5].
Проблема диагностики и лечения артериовенозных свищей сложная и еще не решена, что связано с постоянным увеличением числа пострадавших с повреждениями сосудов, ошибками диагностики, возникающими в 30% случаев и обусловленными многообразием и сложностью анатомических вариантов, особенностью создавшихся гемодинамических нарушений. Неудовлетворительные результаты лечения наблюдают в 27-75% случаев [6, 7].
Приводим клиническое наблюдение.
Больной, 58 лет, 18.09.17 госпитализирован в клинику госпитальной хирургии НИУ «БелГУ» на базе ОГБУЗ «Белгородская областная клиническая больница Святителя Иоасафа» в плановом порядке по поводу узлового зоба II степени. Считает себя больным в течение последних 8 лет, когда появились жалобы на чувство давления в области шеи, одышку, сердцебиение, тремор верхних конечностей. Наблюдался у эндокринолога по месту жительства.
При поступлении общее состояние удовлетворительное. Кожные покровы и видимые слизистые оболочки обычной окраски, чистые. Частота дыхательных движений 17 в 1 мин. Аускультативно дыхание везикулярное, хрипов нет. Тоны сердца ясные, частота сердечных сокращений 76 в 1 мин. АД 135/80 мм рт.ст. При осмотре: по передней поверхности шеи визуализируется увеличенная щитовидная железа, плотноэластической консистенции, безболезненная, не спаянная с окружающими тканями. Глазные симптомы Грефе, Мебиуса, Кохера, Дельримпля, Штельвага, Краусса, Розенбаха положительные. По результатам КТ выявлено, что щитовидная железа резко увеличена: правая доля размером 65,5×52,3×82,3 мм, левая — 62,1×53,1×84,1 мм (с наличием кистовидных образований слева до 17,3 мм), перешеек диаметром до 33,2 мм.
Общий анализ крови: нейтрофилез 86,3%, лимфопения 7,8%. Биохимический анализ крови: глюкоза 6,7 ммоль/л, незначительная гипопротеинемия 57,2 г/л, тиреотропный гормон 0,03 мЕД/л, тироксин свободный 15,47 пмоль/л, паратгормон 10,86 пг/мл. Отклонений в коагулограмме и анализе мочи нет.
По данным клинического и инструментального обследований поставлен окончательный диагноз: узловой зоб II степени. Манифестный тиреотоксикоз в стадии медикаментозной субкомпенсации.
19.09.17 выполнена операция. Разрезом по Кохеру, с пересечением коротких мышц шеи выделена щитовидная железа. При ревизии: щитовидная железа диффузно увеличена в размерах: левая доля 10×6 см, перешеек 3×2 см, правая доля 10×6 см, представлена узлами диаметром от 2 до 3 см (рис. 1).
Рис. 1. Этап оперативного вмешательства — выделение правой доли щитовидной железы (интраоперационная фотография). Выполнена тиреоидэктомия.
На 8-е сутки после операции у пациента появились икота и ощущение пульсации в области шеи справа. По данным ультразвукового дуплексного сканирования от 28.09.17, в ложе правой доли щитовидной железы определена пульсирующая гематома размером 60×30×40 мм, распространяющаяся до уровня бифуркации общей сонной артерии и начального отдела наружной сонной артерии, ветви наружной сонной артерии расширены, извиты, в одной из ветвей дефект стенки, сообщающийся с полостью гематомы.
При ангиографии и спиральной компьютерной томографии (СКТ) шеи в ложе щитовидной железы справа обнаружена гематома с пульсирующим компонентом, артериовенозной фистулой между верхней щитовидной артерией и правой лицевой веной. Объем пульсирующей части гематомы около 20 см³ (рис. 2, 3).
Рис. 2. Ангиограмма сосудов шеи справа. Пульсирующая гематома бассейна правой наружной сонной артерии (указано стрелкой). Рис. 3. Спиральная компьютерная томография шеи с внутривенным контрастированием. Пульсирующая гематома бассейна правой наружной сонной артерии (указано стрелкой).
При осмотре ангиохирургом сформулирован диагноз: пульсирующая гематома ложа правой доли щитовидной железы с повреждением верхней щитовидной артерии и формированием артериовенозного сброса в правую лицевую вену.
05.10.17 произведено оперативное вмешательство — разобщение артериовенозной фистулы верхней щитовидной артерии с ветвями лицевой вены справа с удалением гематомы.
При детальной ревизии в зоне ложа правой доли щитовидной железы выявлена расширенная лицевая вена с систоло-диастолическим дрожанием. Верхняя щитовидная артерия выделена, перевязана, резецирована проксимальнее дефекта и в области устья. Лицевая вена выделена, перевязана, резецирована дистальнее и проксимальнее дефекта. Полость гематомы подвергнута ревизии, тромботические массы эвакуированы, полость дренирована. Наложены швы на рану.
Послеоперационный период без осложнений, больной выписан на 10-е сутки в удовлетворительном состоянии. Осмотрен через 3 мес, жалоб не предъявляет, чувствует себя удовлетворительно.
Представленное клиническое наблюдение демонстрирует редкий случай возникновения артериовенозного свища верхней щитовидной артерии с ветвями лицевой вены справа с формированием пульсирующей гематомы как возможного осложнения тиреоидэктомии и успешное лечение данного состояния.
Авторы заявляют об отсутствии конфликта интересов.
The s declare no conflicts of interest.
Сведения об авторах
Куликовский В.Ф. — : kulikovsky@bsu.edu.ru
Карпачев А.А. — : karpachev_a@bsu.edu.ru
Солошенко А.В. — : soloshenko@bsu.edu.ru;
Ярош А.Л. — https://orcid.org/0000-0003-3574-7887; : yarosh_a@bsu.edu.ru
Ружицкая Л.В. — : lida_ruz-7@mail.ru;
Фетисова В.И. — : Valmel93@yandex.ru;
Шкилева И.Ю. — : iceirinka1395@yandex.ru;
Шелякина Е.В. — : lenochka0395@rambler.ru.
Автор, ответственный за переписку: Ярош А.Л. — : yarosh_a@bsu.edu.ru
Куликовский В.Ф., Карпачев А.А., Солошенко А.В., Ярош А.Л., Ружицкая Л.В., Фетисова В.И., Шкилева И.Ю., Шелякина Е.В. Пульсирующая гематома в бассейне наружной сонной артерии, диагностированная после тиреоидэктомии. Хирургия. Журнал им. Н.И. Пирогова. 2019;5:68-70. https://doi.org/10.17116/hirurgia201905168
Травмы щитовидной железы
Все заболевания щитовидной железы можно поделить на несколько категорий. Но надо сказать, что все будет зависеть от самого повреждения. Если есть нарушения в работе щитовидной железы, то нарушаются основные ее функции, поэтому начинают образовываться узловые заболевания.
Особенно к опасным заболеваниям приводят травмы щитовидной железы.
Как правило, специалисты после травмы могут диагностировать такие заболевания, как зоб, воспаление и увеличение железы, увеличение гормонов, возникновение большого количества узлов.
Признаки и основные симптомы, которые возникают при травме щитовидной железы
Вследствие травмы щитовидной железы, как правило, ее активность значительно понижается, а это является первым признаком возникновения гипотериоза, так как количество гормонов может варьироваться.
Пациент, у которого наблюдаются такие отклонения, может чувствовать такие симптомы, как:
• Чрезмерная утомляемость после недолгой работы;
• Постоянная забывчивость, так как память слабеет с каждым днем;
• Чувство холода;
• Запоры и проблемы с кишечником;
• Понижается влажность кожи, она становится сухой и начинает шелушиться;
• Может появляться отечность;
• Усиливается менструация.
Такие симптомы нельзя оставлять без внимания, особенно если им сопутствовала травма. Человеку, который обнаружил у себя такие проблемы, стоит обязательно обратиться к врачу, который сможет диагностировать заболевание и назначить правильное лечение.
Чем опасна травма щитовидной железы
Надо обратить внимание, что последствия травмы могут заключаться в:
• Если повреждается структура органа, то также может сжаться трахея или пищевод, а это приведет к затрудненному дыханию и глотанию.
• Стоит ли говорить о том, что человек, который имеет зоб, выглядит не совсем привлекательно.
• Когда травма щитовидной железы приводит к образованию кисты, то может наблюдаться боль.
Естественно, что это не все симптомы. Можно наблюдать дополнительно и резкую потерю веса, сильную потливость в ночное время, но и, конечно же, гормональный сбой. Если человек получил травму щитовидной железы, то лучше всего сразу обратиться к врачу для проверки органа, чтобы исключить возникновение проблемы вообще.
Какая диагностика проводится при травме
В первую очередь при травме органа врач отправит вас сделать УЗИ щитовидной железы. Дело в том, что этот метод диагностики помогает человеку точно узнать, какая травма была нанесена, какие могут быть последствия, если есть отклонения — вовремя начать лечение, но самое главное, что это абсолютно не вредит здоровью. Врач — узист, если заметит увеличение органа, сможет с точностью указать размеры, а лечащий врач сможет назначить необходимую терапию, чтобы снять воспаление.
Необходимо помнить, что любые травмы для щитовидной железы являются очень серьезными и требуют немедленного обследования. Для этого надо выбирать клиники, которые долгое время специализируются на лечении и диагностировании щитовидной железы. Именно таким учреждением мы и являемся, поэтому будем рады принять вас.
Лечение и анализы АНОНИМНО!
Анализ осложнений после различных оперативных вмешательств на щитовидной железе
Осложнения после хирургических вмешательств встречаются в 2-10% случаев. При операциях на щитовидной железе (ЩЖ) нередко возникают осложнения, связанные с повреждением щитовидных артерий (0,3-5%), возвратных гортанных нервов (0,3-13,5%) и околощитовидных желез — ОЩЖ (3,5-34,2%), что обусловлено исключительной вариабельностью топографии данных анатомических структур [1-5].
Наиболее частым специфическим осложнением операций на ЩЖ является поражение возвратных гортанных нервов, проявляющееся нарушениями фонации и/или дыхания, а травма верхнего гортанного нерва вызывает анестезию надгортанника, поэтому пища, особенно жидкая, попадает в гортань и больной «поперхивается». И так как все проходит в течение 2-3 дней, обычно это редко рассматривают как осложнение [6-8].
Еще Н.И. Русанова (1969) отмечала, что когда учитывали только «выраженные нарушения фонации и дыхания», повреждение возвратных гортанных нервов было отмечено у 4,4% из 1230 оперированных. Когда же у 100 больных после операции произвели ларингоскопию, поражение нервов было установлено у 18%, т. е. в 4 раза чаще.
Это осложнение, как и всякое другое, находится в прямой зависимости от тяжести и объема вмешательства, а также от методики и техники операции. Все же можно утверждать, что колебания частоты повреждений от 0,1 до 5% связаны с недостаточно скрупулезным учетом всех субъективных изменений фонации и дыхания после операции, а также с отсутствием ларингологического контроля за состоянием голосовых связок [9-11].
Другие авторы считают, что тиреоидэктомия, даже выполненная опытным хирургом, чревата серьезными осложнениями и повреждение возвратного нерва происходит в 5,2-15%, а гипопаратиреоз вследствие удаления или травмы ЩЖ развивается в 2,5-20,1% случаев [2, 12-14].
Согласно результатам рандомизированных исследований, проведенных МНИОИ им. П.А. Герцена совместно с несколькими онкологическими диспансерами, после тиреодэктомии по поводу рака ЩЖ I и II стадии выживают без рецидивов и метастазов 5 лет и более 94,1% больных, при выполнении гемиструмэктомии с перешейком в аналогичной группе больных — 93,4%. Это означает, что у больных имеется достаточно благоприятный прогноз и осложнения после хирургических вмешательств могут существенно снизить качество жизни.
Конечно, заканчивая операцию, хирург должен тщательно осмотреть рану и убедиться в отсутствии кровотечения, иначе в ближайшем послеоперационном периоде можно столкнуться с кровотечением или с образованием гематомы. Клинически это в отсутствие адекватного оттока (недостаточный дренаж) вызывает деформацию передней поверхности шеи, а также ухудшение дыхания больного, что требует срочного хирургического вмешательства в виде ревизии раны.
К стандартным осложнениям можно отнести свищи в зоне операции, как правило лигатурные (рис. 1), в очень редких случаях — наружные трахеальные свищи как результат слишком сильной коагуляции трахеи.
Рис. 1. Лигатурный свищ в зоне послеоперационной раны.
Известно, что голосовые связки могут быть парализованы в состоянии разведения в стороны, при повреждении возвратного гортанного нерва они располагаются по средней линии — тогда происходит обтурация просвета гортани. Поэтому при наличии такого осложнения необходима срочная трахеотомия по жизненным показаниям. Обычно это делается сразу после операции при выходе больного из наркоза и удалении эндотрахеальной трубки. Так как ЩЖ удалена, то наложение трахеостомы не вызывает трудностей (рис. 2).
Рис. 2. Больной после тиреоидэктомии с наложенной в экстренном порядке трахеостомой.
Решение данной проблемы при стойком двустороннем параличе возвратного нерва заключается в выполнении реконструктивной операции (аритеноидэктомия с латерофиксацией), чтобы избавить больного от трахеотомической трубки.
Односторонний паралич суживает просвет гортани наполовину, клинически проявляясь одышкой при физической нагрузке. Голосовая функция при этом страдает незначительно, но это чрезвычайно важно людям с определенными профессиями: дикторам, певцам и т. д. Достоверно определить, поврежден ли возвратный нерв, можно только при визуальном осмотре гортани при помощи ларингоскопии (рис. 3).
Рис. 3. Парез правой половины гортани (ларингоскопия).
Отметим, что при временном парезе возвратного нерва (в результате травмы или нарушения кровоснабжения) после 2-3 нед лечения голосовая функция полностью восстанавливается.
Возвращаясь к истории вопроса, отметим, что С.А. Ярославцев (1975) констатировал 11 поражений возвратного нерва (7,7%) на 143 операции по поводу рецидивного зоба. В клинике Мейо частота поражений возвратного нерва при рецидивном зобе составляет 6% [4]. Huber (1960) на 1634 операции при рецидивном зобе наблюдал поражения гортанных нервов в 16% при первом рецидиве и в 62% при четвертом рецидиве. Scheicher (1962), сообщивший о 2870 операциях при рецидивном зобе, обнаружил поражение возвратного нерва у 20% больных.
В наших наблюдениях за последний год при выполнении стандартных операций у 2,28% больных после хирургического вмешательства отмечено нарушение фонации или дыхания. Из этих 70 больных у 18 был рак, потребовавший тиреоидэктомии, и у 3 больных тиреоидит Риделя II стадии (2 тиреоидэктомии, 1 субтотальная резекция ЩЖ). У 1 пациентки голос восстановился полностью, а у 2 фонация значительно улучшилась за счет смещения здоровой связки в сторону парализованной. У всех остальных больных голос восстановился в сроки от 1-2 нед до 2-4 мес.
Относительно лечения тиреоидита Риделя все авторы сходятся во мнении необходимости хирургического вмешательства, но по поводу объема операции имеются разногласия. Известно, что Ридель наблюдал излечение после иссечения небольшого участка железы. О подобном феномене писали и другие хирурги [1, 14].
Этими же проблемами объясняется то, что при хроническом аутоиммунном тиреоидите с выраженной компрессией ряд авторов рекомендуют производить иссечение перешейка железы с подшиванием с той и другой стороны к плоскости разреза претрахеальных мышц [9, 15]. Такая минимальная операция полностью устраняет сдавление трахеи и дает материал для гистологического подтверждения диагноза.
Мы также наблюдали рецидивный диффузный токсический ретровисцеральный зоб и узловой зоб с явлениями периструмита, при котором до операции подозревали рак, в связи с чем удалили всю боковую долю. Изменения голоса наступили через 2-3 дня после операции, и в эти же сроки установлен парез голосовой связки. По-видимому, у этих больных имелся послеоперационный отек нерва.
Следует указать, что изредка в нашей практике встречались случаи, когда фонация или дыхание во время операции изменялись на короткое время, а затем наступало полное восстановление голоса и дыхания.
На следующий день после операции предъявляли жалобы на «поперхивание» 3,5% наблюдаемых больных. С их слов, пища, особенно жидкая, попадала в гортань — «не в то горло». Это состояние нами расценивалось как поражение чувствительных волокон верхнего гортанного нерва. Для подтверждения собственных предположений мы просили больного проглотить воду при наклоне головы в сторону, противоположную той, на которой предполагалось поражение нерва, глотание происходило нормально. Но если больной наклонял голову в сторону, где имелось поражение данного нерва, «поперхивание» было особенно заметно и мучительно. Радовало только то, что все нарушения акта глотания купировались в течение 3 дней.
Вторая важная проблема после операций на ЩЖ — нарушение работоспособности ОЩЖ. Грубые нарушения функции ОЩЖ во время операции проявляются клинически хорошо известной симптоматикой (онемение губ, покалывания кончиков пальцев, судороги). Субклинический гипопаратиреоз можно выявить только лабораторными методами (определение концентрации кальция). Следует различать временный и стойкий гипопаратиреоз, их частота, по данным литературы, существенно разнится — 2,4 и 15% соответственно. Важно вовремя начать адекватное лечение, поскольку в его отсутствие возможны летальные исходы. Для купирования острого приступа судорог внутривенно медленно вводят 10-20 мл (в тяжелых случаях — 40-50 мл и более) 10% раствора кальция хлорида или глюконата. Для предупреждения приступа внутримышечно вводят раствор кальция глюконата, тахистин, витамин D2.
Более редкие осложнения часто встречаются при более расширенных операциях, как правило, у больных раком Щ.Ж. Это пневмоторакс, пересечение пищевода, повреждение крупных нервов и магистральных сосудов шеи; особо следует отметить лимфорею при повреждении грудного лимфатического протока в терминальной его части (рис. 4), что происходит из-за плохой визуализации последнего или отсутствия у оперирующих хирургов данных о топографоанатомических вариантах его расположения.
Рис. 4. Накопившаяся лимфа после тиреоидэктомии и шейной лимфодиссекции слева (8-е сутки после операции).
Еще одно из осложнений послеоперационного периода — тиреотоксический шок. Мы считаем, что стойкое устранение тиреотоксикоза до хирургического вмешательства служит гарантией от послеоперационного тиреотоксического криза. Консервативная терапия обычно осуществляется мерказолилом в дозе 60 мг/сут от 1 до 3 мес с контролем уровня тиреоидных гормонов.
Следует отметить, что в наших наблюдениях при повторных операциях на ЩЖ число осложнений возросло в 10 раз, что связано со спаечным процессом в зоне вмешательства.
При злокачественных опухолях ЩЖ химиотерапия имеет значение лишь при лимфосаркоме, обычно в сочетании с лучевым воздействием. Гормонотерапия с применением высоких доз тиреоидных препаратов может быть использована для замедления роста нерезектабельных злокачественных опухолей ЩЖ.
С целью уточнения послеоперационных осложнений нами проанализирован операционный материал на основании 1009 операций на ЩЖ за 10 лет наблюдения. Патология Щ.Ж., по поводу которой произведены различного рода вмешательства, показаны в табл. 1.
Таблица 1. Распределение больных по полу и патологии (n=1009)
Основной патологией были многоузловой зоб и рак Щ.Ж. Осложнения послеоперационного периода разделены в зависимости от объема оперативного вмешательства (табл. 2).
Таблица 2. Количество послеоперационных осложнений в зависимости от объема операции
В целом при тиреоидэктомии констатировано 68 (9,98%) осложнений (с лимфодиссекцией — 8 (27,5%)), при субтотальной резекции- 13 (12,5%), после гемитиреоидэктомии — 9 (3,88%) и при резекции ЩЖ осложнений не выявлено.
Таким образом, основными осложнениями следует считать повреждение возвратных гортанных нервов и ОЩЖ, а также грудного лимфатического протока; кроме того, возможно, требуется более тщательное исследование на анатомическом материале, что позволит получить благоприятные результаты лечения у больных, оперированных на ЩЖ.
Эндовидеохирургическое лечение. С 2013 по 2014 г. на основании 19 выполненных нами операций на ЩЖ и ОЩЖ при помощи эндовидеохирургической техники мы получили следующие результаты.
У 12 больных имелись заболевания ЩЖ (у 3 — онкопатология) и у 7 — заболевания ОЩЖ. Показаниями к тиреоидэктомии были узловой зоб диаметром до 3,0 см с ростом узла, при этом объем узла менее 20 мл; объем доли ЩЖ <40 мм по данным ультразвукового исследования или рак без регионарных метастазов.
Показаниями к паратиреоидэктомии служили первичный гиперпаратиреоз — 5 случаев и третичный гиперпаратиреоз — 2 случая.
Всего прооперированы 17 женщин и 2 мужчин. Средняя продолжительность вмешательств составила 95 (65-115) мин при геми- или тиреоидэктомии и 70 (55-90) мин при удалении аденомы ОЩЖ. Все разрезы были ≤3 см, при этом отсутствовали разрезы на передней поверхности шеи (рис. 5).
Рис. 5. Пациентка после окончания операции.
Один пациент подвергся расширению разреза до 4 см в связи с недооценкой размеров железы для извлечения последней. В 18 случаях был достигнут ожидаемый эффект от оперативного вмешательства. В 1 случае результат операции (по поводу первичного гиперпаратиреоза) рассматривали как неудовлетворительный, поскольку в послеоперационном периоде не наблюдалось снижения уровня паратгормона и морфологическое исследование показало, что во время операции была удалена гипертрофированная ОЩЖ, а не аденома. Поскольку во всех случаях вмешательства выполнялись прецизионно, дренирования раны не требовалось.
Интраоперационно после пересечения нижней щитовидной артерии удалось визуализировать возвратный гортанный нерв по анатомическим ориентирам: трахеопищеводная борозда, бугорок Zuckerkandle, связка Berry, ОЩЖ, нижний рог щитовидного хряща. В послеоперационном периоде проводился мониторинг оперированных пациентов с помощью оценки клинически приходящих изменений голоса и путем определения гормонов ОЩЖ. Средняя длительность пребывания больных в стационаре в послеоперационном периоде составила 2 дня. Осложнений в области послеоперационных ран, парезов голосовых связок и прочих мы не наблюдали. Мы не считали подкожную эмфизему осложнением, так как это являлось следствием технологического процесса.
Осложнения в послеоперационном периоде у больных с заболеваниями ЩЖ и ОЩЖ встречаются довольно часто и зависят от объема хирургического вмешательства. Для профилактики основных часто встречающихся послеоперационных осложнений необходимо знать топографоанатомические варианты расположения возвратных гортанных нервов, ОЩЖ и терминальной части грудного лимфатического протока.
Применение эндоскопической видеоассистированной тиреоидэктомии и паратиреоидэктомии показано пациентам, у которых есть склонность к образованию келоидных рубцов, и молодым пациенткам. При хирургическом лечении первичного гиперпаратиреоза необходимо интраоперационное морфологическое подтверждение адекватности оперативного пособия во всех случаях, в том числе при доказанном до операции доброкачественном характере заболевания.
- Pund A. U., Shandge R. S., Pote A. K. Current approaches on gastroretentive drug delivery systems. Journal of Drug Delivery and Therapeutics. 2020; 10(1): 139–146. DOI: 10.22270/jddt.v10i1.3803.
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение II // Российский биотерапевтический журнал. 2015. № 3. С. 41-47.
- Wise, «Review of the History of Medicine» (Л., 1967).
- https://RadioiodTerapia.ru/your_thyroid_gland/krovoizliyanie_v_shchitovidnuyu_zhelezu.html.
- https://www.mediasphera.ru/issues/khirurgiya-zhurnal-im-n-i-pirogova/2019/5/1002312072019051068.
- https://mesedclinic.ru/endokrinologiya/bolezni-shchitovidnoy-zhelezy/travmy-shchitovidnoy-zhelezy/.
- https://www.mediasphera.ru/issues/endoskopicheskaya-khirurgiya/2014/6/101025-72092015068.
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.
- Wise, «Review of the History of Medicine» (Л., 1967).
- Киржанова Е. А., Хуторянский В. В., Балабушевич Н. Г., Харенко А. В., Демина Н. Б. Методы анализа мукоадгезии: от фундаментальных исследований к практическому применению в разработке лекарственных форм. Разработка и регистрация лекарственных средств. 2014; 3(8): 66–80. DOI: 10.33380/2305-2066-2019-8-4-27-31.