Содержание Этапы лечения врожденного вывиха бедра:
Рис. 1 Ребенок в функциональной гипсовой повязке. Присланные Вами рентгенограммы врач всегда расчерчивает и оценивает состояние тазобедренных суставов и пишет Вам свои рекомендации по дальнейшему лечению ребенка. Также высылает расчерченную рентгенограмму, для того чтобы Вы сами увидели изменения! Имеются так называемые «невправимые» врожденные вывихи бедра, они бывают очень редко, но определить их можно только во время вправления. По рентгенограмме и при осмотре ребенка до лечения, это определить невозможно. В случаях «невправимого врожденного вывиха бедра» показана операция «Открытого вправления вывиха бедра». Как проходит лечение у врача Колесова Вячеслава Владимировича, а также результаты лечения Вы можете узнать по ссылке Стоимость всего лечения вывиха бедра составляет 25 000 руб. При себе необходимо иметь медицинскую карточку ребенка и снимки.
Информация для иногородних:По аренде жилья можете обратиться по нижеуказанным номерам, напрямую к проверенным собственникам, с которыми мы сотрудничаем на протяжении многих лет. 8-927-217-00-05 Анна 8-906-338-53-77 Наталья 8-903-333-70-12 Антонина Дмитриевна 8-848-230-93-22 Галина 8-927-780-04-12 Владимир Андреевич 8-909-363-10-10 Наталья В начало страницы |
Врожденный вывих бедра
Врожденный вывих бедра (ВВБ) — это анатомическая патология тазобедренного сустава, при которой отсутствует максимально полное вхождение головки бедренной кости в вертлужную впадину тазовой кости. ВВБ встречается достаточно часто: 1 случай на 7000 новорождённых для мальчиков и 5/7000 для девочек. Врождённый вывих сразу двух бёдер (двусторонний вывих) встречается вдвое реже одностороннего.
Несвоевременное выявление и позднее начало лечения ВВБ грозит хромотой и инвалидизацией ребёнка, зачастую неустранимой. В этой связи критически важным является обнаружение ВВБ на первом году жизни ребёнка (идеально — в первые 3-4 месяца), для чего родителям нужно иметь ясное представление, почему может возникнуть и какими внешними признаками проявляется данная патология.
Кратко об анатомии тазобедренного сустава
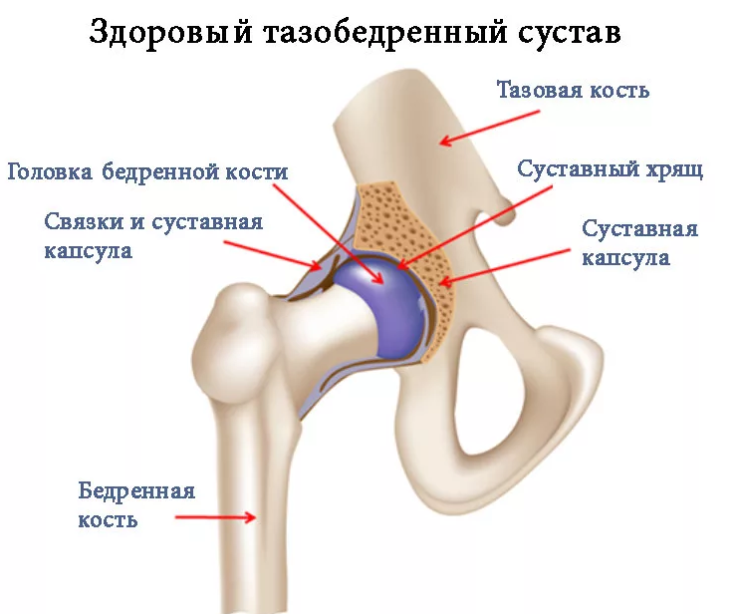
Тазобедренный сустав является точкой соединения тазовой и бедренной кости. Сустав образуется путём вхождения головки бедренной кости в чашеобразную вертлужную впадину тазовой кости, что делает его многоосным, то есть способным осуществлять движение сразу во многих направлениях, включая и возможность кругового вращения.
В человеческом теле главная функция тазобедренного сустава — это обеспечение такой двигательной активности, как ходьба, бег, прыжки и прочее. При врождённой неразвитости (неполноценности) этого сустава двигательная активность оказывается ограниченной вплоть до полной невозможности самостоятельного передвижения.
Причины врожденного вывиха бедра
Основной и, по сути, единственной причиной врождённого вывиха бедра является дисплазия тазобедренного сустава (ДТС) — врождённая неполноценность сустава, создающая предпосылки для возникновения вывиха. Важно понимать, что понятийно дисплазия тазобедренного сустава — это не вывих бедра, однако на практике эти два термина являются почти синонимами, потому что ДТС всегда ведёт к ВВБ той или иной степени, а ВВБ не наступает без ДТС.
Различают следующие формы дисплазии тазобедренного сустава:
- У суставной впадины слишком покатые края или слишком маленькая глубина, из-за чего головка бедренной кости не фиксируется в надлежащей степени.
- Нарушена геометрии сустава в горизонтальной плоскости, что делает невозможным его правильную работу, поскольку ось движений головки бедренной кости не совпадает с осью вертлужной впадины.
- Суставная капсула, обеспечивающая стабилизацию сустава, не выполняет свою стабилизирующую функцию.
Каждая из перечисленных форм ДТС приводит к тому, что тазобедренный сустав не справляется с возлагаемыми на него нагрузками, что приводит или к выпадению (вывиху) головки бедренной кости из вертлужной впадины, или к развитию коксартроза (артроз тазобедренного сустава) с медленным разрушением сустава из-за неравномерности нагрузки.
Признаки ВВБ у младенца
Несвоевременное обнаружение признаков ВВБ чревато постепенным разобщением сочленяющихся поверхностей сустава, что неотвратимо происходит по мере роста ребёнка в отсутствие адекватной терапии. Ситуация осложняется тем, что выявить эти признаки до проявления ребёнком двигательной активности (попытки сидеть, вставать или ходить) достаточно сложно, а лечение патологии с момента самостоятельной двигательной активности малыша уже далеко не так результативно из-за травматизации тканей сустава при вывихе.
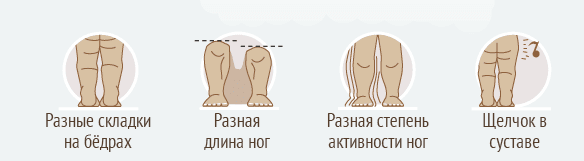
Именно поэтому так важно не пропустить мимо внимания те симптомы, которые указывают на наличие у детей дисплазии тазобедренного сустава и/или врождённого вывиха бедра:
- Асимметрия кожных складок. При укладывании ребёнка на живот наблюдается асимметрия расположения подколенных, паховых и/или ягодичных складок.
- Укорочение ноги. При укладывании ребёнка на спину с выпрямленными ножками заметно, что одна нога короче другой.
- Ограничение отведения ноги. При попытке отвести ногу ребёнка в сторону (во время купания или переодевания) ощущается заметное «сопротивление», в то время как другая нога (при одностороннем ВВБ) отводится свободно.
- Наружная ротация ноги. Стопа ребёнка повёрнута наружу, что особенно заметно во время сна.
- Симптом «щелчка». Более специфический признак, когда при попытках согнуть бёдра к животику ребёнка из тазобедренной области слышится характерный щелчок.
При наличии любого из перечисленных симптомов ребёнка нужно незамедлительно показать врачу, чтобы как можно скорее приступить к лечению.
Виды (стадии) врождённого вывиха бедра
Выраженность внешних признаков во многом зависит от формы (или стадии, если патология развивается постепенно), которую приобрёл ВВБ. Всего различают три степени врождённого вывиха бедра:
- Предвывих. Головка бедренной кости занимает правильное положение в вертлужной впадине, но дальнейшее правильное развитие сустава невозможно из-за имеющейся дисплазии.
- Подвывих. Головка бедренной кости всё ещё пребывает в области вертлужной впадины, но занимает неправильное положение, что осложняет двигательную активность и делает невозможным дальнейшее правильное формирование сустава.
- Вывих. Головка бедренной кости находится за пределами вертлужной впадины, иногда — с повреждением тканей сустава.
Способы лечения
Клинический диагноз ставится на основании результатов УЗИ, рентгенографии, МРТ и/или артрографии тазобедренного сустава. Исходя из сложности патологии назначается консервативное или хирургическое лечение.
Консервативная терапия
Основная задача консервативной терапии при ВВБ заключается в правильном сопоставлении и фиксации головки бедренной кости и вертлужной впадины, чтобы обеспечить таким образом правильное формирование сустава в дальнейшем. Для достижения этой цели применяются специальные бедренные ортопедические ортезы. В частности, на ранних стадиях ДТС применяется шина «Перинка Фрейка», иногда называемая подушкой Фрейка.

Перинка Фрейка — это специальное ортопедическое приспособление, напоминающее подушку, которая размещается и закрепляется между ног ребёнка, что позволяет зафиксировать бёдра в отведённом положении под требуемым углом (90⁰ и выше). Ношение перинки Фрейка показано детям в возрасте до 1 года при предвывихе или подвывихе бедра, чтобы обеспечить правильное формирование тазобедренного сустава при подтверждённой дисплазии. При полном вывихе тазобедренного сустава изделие противопоказано.
Размеры перинки Фрейка подбираются лечащим врачом индивидуально исходя из возраста и телосложения ребёнка. Длительность ношения шины тоже устанавливается лечащим врачом, но в основном ребёнка оставляют в перинке Фрейка на протяжении всего дня за исключением периода выполнения гигиенических, гимнастических или физиотерапевтических процедур.
Для детей в возрасте старше 1 года показано ношение отводящих ортезов по Джону и Корну: специальных устройств, которые не позволяют ребёнку свести ноги вместе, но одновременно оставляют возможность самостоятельной ходьбы. Такие ортезы тоже носят при предвывихе или подвывихе бедра, а также в послеоперационный период для корректной реабилитации.

Важно понимать, что оптимальный возраст для начала консервативного лечения ДТС — это первые дни жизни ребёнка. Если патология была обнаружена после достижения малышом 1-2 лет или при явном вывихе бедра, то эффективность бандажирования существенно снижается, а потому ребёнку рекомендуют оперативное вмешательство.
Хирургическое лечение
Хирургическое вмешательство при ДТС назначается детям старше 12-24 месяцев в случае безрезультатности или бесперспективности (по мнению лечащего врача) консервативной терапии, а также при наличии полного вывиха бедра.
Основные усилия при этом направляются на устранение первопричины проблемы, то есть дисплазии тазобедренного сустава: углубление вертлужной впадины и/или коррекция проксимального отдела бедренной кости (головки, шейки, малого и большого вертелов). В послеоперационный период ребёнку показано ношение отводящих ортезов, иногда на длительный срок — до 12 месяцев.
Вправление вывиха
В отдельных случаях решить проблему ВВБ помогает закрытое вправление вывиха с последующим длительным (не менее 6 месяцев) ношением отводящих ортезов. Этот метод наиболее результативен при возрасте ребёнка до 24 месяцев. В дальнейшем эффективность закрытого вправления снижается, а после 5-ти лет его применение становится даже противопоказано.
6 основных вопросов о врождённом вывихе бедра
1. Почему возникает дисплазия тазобедренного сустава?
Нарушения формирования тазобедренных суставов возникают ещё в период внутриутробного развития ребёнка, однако точные причины появления ДТС современной медицине пока не известны. Считается, что на вероятность развития ДТС влияют такие факторы, как наследственность, инфекционные болезни в период беременности, неблагоприятная экологическая обстановка, вредные привычки беременной женщины (наркомания и алкоголизм), а также тазовое предлежание плода.
2. Всегда ли дисплазия тазобедренного сустава ведёт к врождённому вывиху бедра?
Всегда, но иногда более заметная симптоматика патологии проявляется только в возрасте, когда ребёнок начинает самостоятельно вставать, ходить и пр.
3. Могут ли вылечить врождённый вывих бедра мануальные терапевты?
Нет, не могут. Нужно понимать, что ВВБ — это не простой травматический вывих, а следствие неполноценности самого тазобедренного сустава. Опытный мануальный терапевт может в некоторых случаях вправить сустав на место, но это не отменяет последующей необходимости ношения отводящих ортезов или даже хирургического вмешательства, поскольку без устранения первопричины (ДТС) проблема будет обнаруживаться снова и снова.
4. Не лучше ли сразу оперировать дисплазию тазобедренного сустава?
Хирургическое вмешательство в формирующийся сустав не принесёт никакого положительного результата, а потому ДТС у ребёнка всегда стараются устранить ношением отводящих ортезов, применяемых как часть комплексного лечения патологии.
5. Как своевременно обнаружить врождённый вывих бедра?
Диагностика вывиха бедра считается уже запоздалой. Оптимальный вариант — это выявление ДТС до наступления подвывиха или вывиха. Чтобы своевременно обнаружить ДТС, ребёнок должен быть осмотрен ортопедом в первые дни после рождения, причём с обязательным проведением УЗИ тазобедренных суставов, а потом ещё раз осмотрен аналогичным образом на 3-м месяце жизни или раньше при наличии подозрения на ВВБ.
6. Можно ли выявить дисплазию тазобедренного сустава на внутриутробной стадии?
К сожалению, пренатальная диагностика пока не располагает достаточным инструментарием, чтобы уверенно обнаруживать ДТС на внутриутробной стадии, а потому проверять ребёнка на наличие таких отклонений нужно сразу после рождения.
Клинические прогнозы
Ключевым фактором для формирования благоприятного прогноза является ранняя диагностика ДТС. При своевременно начатом лечении удаётся полностью устранить ВВБ или даже предупредить его развитие, если ДТС была обнаружена в младенческом возрасте. После первых 3-4 месяцев жизни ребёнка прогноз успешности консервативного лечения ухудшается, а необходимый курс терапии занимает гораздо больше времени.
В случае запоздалого обращения речь нередко уже идёт только об устранении болевого синдрома и восстановлении опороспособности ноги. Эндопротезирование тазобедренного сустава позволяет успешно решать обе названные проблемы, но проведение такой операции возможно лишь для взрослых пациентов с уже сформировавшимся скелетом.
Консультант интернет-магазина netran.ru
Володьков Алексей Викторович
ипсовые повязки [1976 — — Справочник операционной и перевязочной сестры]
 БИБЛИОТЕКА МАНИПУЛЯЦИИ ЗАБОЛЕВАНИЯ БАЗОВЫЕ ВОПРОСЫ КУРОРТОЛОГИЯ ССЫЛКИ О САЙТЕ | Гипсовые повязкиГипсовые повязки широко распространены в травматологии и ортопедии и применяются для удержания отломков костей, а также суставов в приданном им положении. Медицинский гипс представляет собой полуводную сернокислую соль кальция — CaSO4×0,5 Н20 и выпускается в виде порошка в мешках по 50 кг. При соединении с водой через 5-7 мин начинается процесс отвердения (кристаллизации) гипса, который заканчивается через 10-15 мин. Полную прочность гипс приобретает только после высыхания всей повязки. Путем различных добавок можно ускорить или, наоборот, замедлить процесс затвердевания гипса. Если гипс плохо застывает, его нужно замачивать в горячей воде (35-40°). В воду можно добавить алюминиевых квасцов из расчета 5-10 г на 1 л или поваренную соль (1 столовая ложка на 1 л). 3% раствор крахмала, глицерина задерживает схватывание гипса. Гипс хранят обязательно в сухом теплом месте, так как он очень гигроскопичен. Гипсовые бинты изготавливают из обычных марлевых бинтов. Для этого бинт постепенно разматывают и на него наносят тонкий слой порошка гипса, после чего бинт снова рыхло скатывают в рулон. Очень удобны для работы готовые гипсовые неосыпающиеся бинты, изготовленные Ямницким цементным заводом. Гипсовый порошок закрепляется на этих бинтах специальным полимерным клеем. Бинты герметически упакованы в полиэтиленовые мешки, поэтому их можно хранить в любых условиях. Гипсовая предназначена для выполнения следующих манипуляций: обезболивания переломов, ручной репозиции отломков костей и репозиции с помощью вытягивающих аппаратов, наложения клеевого вытяжения, гипсовых и клеевых повязок. В некоторых случаях допустимо производить в гипсовой наложение скелетного вытяжения. Гипсовая работает по режиму чистой перевязочной с соблюдением строгих правил асептики. Лучше иметь в крупном стационаре единую гипсовую для плановой и экстренной работы. Она должна быть совмещена в едином блоке с травматологической операционной и рентгеновским кабинетом. Гипсовая состоит из 1-2 гипсовальных залов, стерилизационной и помещения для хранения гипса, шин, подставок и прочего оборудования. Большое значение для правильного и быстрого наложения гипсовых повязок имеет достаточное оборудование гипсовального зала. Оно состоит из 2 гипсовальных высоких столов (размерами 180×70×85 см), ортопедического стола для реклинаций и наложения сложных повязок, стола для раскатывания гипса, шкафов для хранения гипса и медикаментов, инструментального стола, аппаратов и различных устройств для закрытых репозиций. В водопроводной системе гипсовой должен быть устроен отстойник для гипса, чтобы предупредить засорение слива. Поскольку сложные репозиции отломков, вправление вывихов производят под наркозом, в гипсовой должна быть сделана подводка кислорода и закиси азота. Из аппаратов для закрытой репозиции желательно иметь аппарат Соколовского для репозиции переломов предплечья, пуг-аппарат для репозиции переломов голени, пояс Гельфердинга для репозиции переломов таза и некоторые другие. В гипсовой должны изготовляться различного рода ватно-марлевые подушечки, лямки, резиновые и песочные подушки, валики, без которых невозможно осуществлять консервативное лечение переломов. Приготовление повязокГипсовые бинты опускают в холодную или слегка подогретую воду. При этом хорошо видны пузырьки воз-духа, выделяющиеся при намокании бинтов. В этот момент не следует надавливать на бинты, так как часть бинта может не пропитаться водой. Через 2-3 мин бинты готовы к применению. Их вынимают, слегка отжимают и раскатывают на гипсовальном столе или же непосредственно бинтуют поврежденную часть тела больного. Для того чтобы повязка была достаточно прочной, нужно не менее 5 слоев бинта. При наложении больших гипсовых повязок не следует замачивать сразу все бинты, иначе сестра не успеет использовать часть бинтов в течение 10 мин, они затвердеют и будут непригодны для дальнейшего применения. Потребное количество гипсовых бинтов для некоторых повязок:
Наложение повязокПравила наложения.
Способы наложения. По способу наложения гипсовые повязки разделяются на подкладочные и бесподкладочные. При подкладочных повязках конечность или другую часть тела вначале обматывают тонким слоем ваты, затем поверх ваты накладывают гипсовые бинты. Бесподкладочные повязки накладывают непосредственно на кожу. Предварительно костные выступы (область лодыжек, мыщелков бедра, ости подвздошных костей и т. д.) изолируют тонким слоем ваты. Первые повязки не сдавливают конечность и не дают пролежней от гипса, но не фиксируют достаточно прочно отломки костей, поэтому при их наложении часто происходит вторичное смещение отломков. Бесподкладочные повязки при невнимательном наблюдении могут вызвать сдавление конечности вплоть до ее некроза и пролежни на коже.
Рис. 123. Гипсовые повязки. а — окончатая; б — мостовидная Виды повязок. По строению гипсовые повязки делятся на лонгетные и циркулярные. Циркулярная гипсовая повязка охватывает поврежденную часть тела со всех сторон, лонгетная — только с одной. Разновидностью циркулярных повязок являются окончатые (рис. 123, а) и мостовидные (рис. 123, б) повязки. Окончатая повязка — это циркулярная повязка, в которой вырезано окно над раной, свищом, дренажем и т. п. Нужно следить, чтобы края гипса в области окна не врезались в кожу, иначе при ходьбе мягкие ткани резко отекут, что ухудшит условия заживления раны. Выпячиванию мягких тканей можно воспрепятствовать, если каждый раз после перевязки закрывать окно гипсовым лоскутом. Мостовидная повязка показана в тех случаях, когда рана располагается по всей окружности конечности. Вначале проксимальнее и дистальнее раны накладывают циркулярные повязки Затем обе повязки соединяют между собой П-образно изогнутыми металлическими стременами. При соединении только гипсовыми бинтами мост очень непрочен и ломается от одной тяжести периферического отдела повязки. Повязки, накладываемые на различные части тела, имеют свои названия, напримет: корсет, кокситная повязка, «сапожок» и т. д. Повязка, фиксирующая только один сустав, называется тутором. Все другие повязки должны обеспечивать неподвижность не менее 2 соседних суставов, а тазобедренная — трех (голеностопного, коленного и тазобедренного). Наиболее распространенные гипсовые повязки. Гипсовую лонгету на предплечье накладывают чаще всего при переломах лучевой кости в типичном месте. Бинты раскладывают равномерно на всю длину предплечья от локтевого сустава до основания пальцев кисти.
Рис 124. Гипсовая лонгетная повязка на область голеностопного сустава Гипсовая лонгета на область голеностопного сустава (рис. 124) показана при переломах наружной лодыжки без смещения отломка, разрывах связок голеностопного сустава. Гипсовые бинты раскатывают с постепенным расширением в верхней части повязки. Замеряют длину стопы больного и соответственно на лонгете делают 2 надреза в поперечном направлении на месте сгиба повязки. Лонгету накладывают на задней поверхности голени и на подошву стопы. В месте перегиба края лонгеты укладывают внахлест. Лонгету моделируют и укрепляют мягким бинтом. Лонгеты очень легко превратить в циркулярные повязки. Для этого достаточно их укрепить на конечности не марлевым, а 4-5 слоями гипсового бинта. Подкладочная циркулярная гипсовая повязка накладывается после ортопедических операций и в тех случаях, когда отломки костей спаяны костной мозолью и не могут сместиться (рис. 125). Вначале конечность обматывают тонким слоем ваты. Для обкладывания берут серую вату, скатанную в рулон. Обкладывать отдельными кусками ваты разной толщины нельзя, так как вата сваляется и повязка будет доставлять больному много неудобств при ношении. После этого поверх ваты накладывают гипсовыми бинтами циркулярную повязку в 5-6 слоев. Большие гипсовые повязки типа корсета, тазобедренной и др. предназначены для длительного ношения. Поэтому они должны быть максимально удобными и не вызывать у больного неприятных ощущений. При плохо наложенной повязке больные обычно жалуются на боли в местах сдавления, на сползание повязки, если она слишком свободна, на зуд под гипсом вследствие осыпания гипса. Приношении плохой повязки могут образоваться потертости и пролежни под гипсом.
Рис. 125. Подкладочная гипсовая повязка на голень. . а — обертывание конечности ватой; б — окончательный вид повязки
Рис. 126. Гипсовый корсет Гипсовый корсет (рис. 126) предназначен для лечения заболеваний и повреждений позвоночника. Корсет должен быть следующих размеров: спереди верхний край-на уровне яремной вырезки, нижний на уровне лона, сзади — от V-VI грудного позвонка до крестца. При реклинации на ортопедическом столе больной лежит на спине, при рек- линации при помощи высокой подставки — на животе. После анестезии места перелома и укладывания больного на ортопедический стол постепенно придают положение резкого переразгибания позвоночника. В таком положении больной находится в течение 10-15 мин, после чего уменьшают переразгибание и в таком положении накладывают корсет. Клеолом приклеивают ватно-марлевые подушки на обе подвздошные ости и на область позвоночника от IV грудного позвонка до крестца. Затем соответственно всей поверхности будущего корсета накладывают 2-3 слоя гипсовых бинтов циркулярными турами. После этого накладывают лонгеты и повязку подрезают под мышками так, чтобы больной мог свободно опустить руки. Соответсвенно средней части живота вырезают окно. Повязку укрепляют 2-3 слоями гипсовых бинтов, окончательно отделывают и моделируют. Больного укладывают на жесткую кровать с валиком под поясницей. Гипсовый корсет сушат феном, соллюксом или рефлектором. Тазобедренная (кокситная) повязка применяется при повреждениях и заболеваниях бедра, коленного и тазобедренного суставов. В тех случаях когда необходимо сохранить постоянным угол отведения в тазобедренном суставе, накладывают так называемую большую кокситную повязку. Размеры повязки: от уровня сосков (V ребра) до концов пальцев стопы больной конечности и до коленного сустава здоровой. По задней поверхности больной и здоровой конечности на уровне нижней трети бедра устанавливают деревянную распорку. Во многих случаях накладывают облегченную кокситную гипсовую повязку, верхний край которой располагается на уровне мечевидного отростка. Повязку накладывают только на больную ногу. В этой повязке больной может свободно ходить на костылях. Последовательность гипсования: больного укладывают крестцом на специальную тазовую подставку или, лучше, на ортопедический стол. Таз обертывают тонким ватником, длинный ватник укрепляют в паху. Обе стопы закрепляют в ногодержателе, коленные суставы подвешивают при помощи бинта. Таким образом, больной опирается о стол только областью лопаток, крестца, коленными суставами и спиной (рис. 127). Очень важно придать небольшое отведение (25-30°) в тазобедренном суставе.
Рис. 127. Наложение тазобедренной гипсовой повязки Тазовый пояс и область тазобедренного сустава гипсуют циркулярно гипсовыми бинтами, как при обычной колосовидной повязке (3- 4 слоя). Затем раскатывают 4 гипсовые лонгеты по 70-80 см и одну лонгету длиной 100 см. Более короткими гипсовыми лонгетами укрепляют пояс и область тазобедренного сустава, а длинную лонгету укладывают по задней поверхности голени, бедра и таза. Лонгеты укрепляют круговыми ходами гипсовых бинтов. Освобождают стопу и на нее накладывают повязку от концов пальцев стопы. Повязку моделируют, окончательно отделывают и маркируют. Торако-брахиальная повязка показана при заболеваниях и повреждениях области плеча и плечевого сустава. Повязка состоит из двух частей: одну накладывают на грудную клетку в виде «майки», а другую — на больную конечность до основания пальцев кисти. Обе части соединяют друг с другом в области плечевого сустава деревянной распоркой, идущей от верхней трети предплечья до грудной стенки. Последовательность гипсования: конечность устанавливают в средне физиологическое положение (это делает помощник), в подмышечную впадину вставляют валик из ваты, грудную клетку обертывают тонким ватником с плечиками из стандартных ватничков. На грудную клетку накладывают 3-4 слоя гипсовых бинтов циркулярными ходами. Готовят 3 лонгеты длиной 60 см и одну лонгету длиной около 1 м. Короткие лонгеты укрепляют циркулярно на туловище, длинную — по наружно-задней поверхности плеча и предплечья от основания пальцев до здоровой Лопатки. Лонгеты укрепляют 2-3 слоями гипсовых бинтов, затем вставляют и укрепляют гипсом распорку. Повязку окончательно отделывают и маркируют. Гипсовый воротник (ошейник) применяют для лечения переломов шейного отдела позвоночника. В отличие от других повязок его накладывают в положении больного сидя или стоя с вертикальным вытяжением за голову при помощи петли Глиссона или скелетного вытяжения за теменные бугры. В зависимости от типа перелома позвоночника голове придают положение сгибания или разгибания. Шею, область подбородка, затылка, оба надплечья обертывают ватой или к ним приклеивают ватно-марлевые подушки. Размеры воротника — на палец выше края нижней челюсти, по краю ушей и по верхней границе затылочной области. Нижняя граница проходит от остистого отростка VII грудного позвонка к обоим плечевым суставам и затем к мечевидному отростку. Раскатывают 2 лонгеты длиной 50 см, 4 лонгеты по 30 см, 2 лонгеты по 20 см. Длинные лонгеты укладывают от подбородка до мечевидного отростка и от затылка до VII грудного позвонка, четыре более короткие лонгеты укладывают рядом с предыдущими, короткие лонгеты — по боковой поверхности шеи. Лонгеты укрепляют круговыми ходами гипсового бинта. Воротник моделируют и маркируют. В правильно наложенном ошейнике больной может поднять руки и не может повернуть голову. * * * Во многих случаях по высыхании повязок, наложенных на нижнюю конечность, к подошвенной части повязки прикрепляют каблуки, сделанные из гипса. Для этого замачивают узкий гипсовый бинт и пригипсовывают его другим бинтом к пяточной части стопы ближе к середине. Очень удобно металлическое стремя: его изгибают и затем прикрепляют к повязке гипсовым бинтом или лейкопластырем. Снятие гипсовой повязки. Повязку снимают с помощью гипсовых ножниц, пилки, гипсовых щипцов и металлического шпателя. Если повязка свободна, то для ее снятия можно сразу применить гипсовые ножницы. В других случаях надо вначале просунуть под повязку шпатель с тем, чтобы защитить кожу от порезов ножницами. Повязки разрезают на той стороне, где больше мягких тканей. Например, циркулярную повязку до средней трети бедра — по задне-наружной поверхности, корсет — на спине и т. д. Для снятия лонгеты достаточно разрезать мягкий бинт. |
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- М.П. Киселева, З.С. Смирнова, Л.М. Борисова и др. Поиск новых противоопухолевых соединений среди производных N-гликозидов индоло[2,3-а] карбазолов // Российский онкологический журнал. 2015. № 1. С. 33-37.
- Ковнер, «Очерки истории M.».
- https://www.doctor-kolesow.ru/metodika_kolesov.php.
- https://www.netran.ru/articles/poleznaja-informacija/ortezi-i-bandagi-kak-vibrat/vrozhdennyy-vyvikh-bedra-/.
- https://m-sestra.ru/books/item/f00/s00/z0000004/st103.shtml.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая эффективность прототипа лекарственной формы соединения ЛХС-1208 для внутривенного введения // Российский биотерапевтический журнал. 2012. № 2. С. 49.
- Baas, «Geschichte d. Medicin».
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая эффективность прототипа лекарственной формы соединения ЛХС-1208 для внутривенного введения // Российский биотерапевтический журнал. 2012. № 2. С. 49.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Доклиническое изучение противоопухолевой активности производного индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. № 1. С. 129.