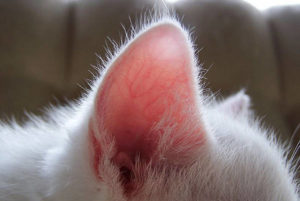
Что делать, если ребенок обморозил щеки, ухо или нос? Обморожение детей
Понижение температуры воздуха зимой ниже 20 градусов уже повод для отказа идти на прогулку с ребенком младше 3-х лет, чтобы избежать обморожения. Однако риск обморожения открытых частей тела у детей не снижается даже при отсутствии сильных морозов.
Если ребенок длительное время находится на улице, особенно при сильном ветре и высокой влажности, то уже эти негативные факты могут стать причиной обморожения. Чаще всего обморожению подвергаются открытые и выступающие участки головы ребенка — щеки, уши и нос.
Первые признаки обморожения взрослые распознают сразу, при этом появляется покраснение кожи, легкое жжение и покалывание. Но дети, как правило, на все эти признаки не обращают внимания, поскольку щеки, уши и нос могут покраснеть и от активной игры на морозе, а легкий дискомфорт в начале обморожения они не воспринимают всерьез.
Вместе с тем, уже на этой стадии обморожения надо принять срочные меры для восстановления кровообращения на поврежденном участке кожи. При дальнейшем обморожении кожа становится белой или серовато-желтой, она теряет чувствительность и уже не болит на холоде. Боль на обмороженном месте появляется по мере согревания или растирания.
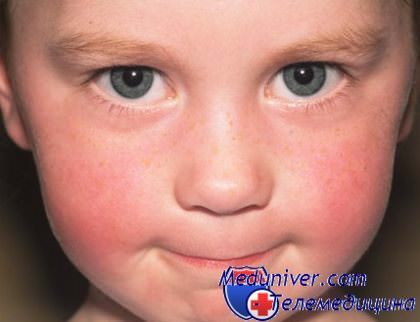
Заметив обморожение ребенка надо завести его в теплое помещение и дать ему выпить горячий чай с медом. Это заставит кровь лучше циркулировать. Когда коже вернется чувствительность и ребенок начнет жаловаться на боль в обмороженной части, следует аккуратно делать растирания кожи на поврежденной части кончиками пальцев.
Не пытайтесь растирать кожу снегом или теплыми варежками прямо на улице, так можно поцарапать кожу на обмороженном участке и занести инфекцию. Также нельзя по совету бабушек растирать этот участок кожи спиртом, алкоголь через поврежденную кожу очень быстро всасывается в кровь. Запрещается греть обмороженные участки кожи феном, прикладывая к батареям отопления или обогревателям.
Сухое тепло может обжечь потерявшую чувствительность кожу. Смазывать гусиным или свиным жиром, вазелином, жирными кремами лицо ребенка надо за 1,5 часов до выхода на улицу, а не после обморожения кожи, как это делают многие родители. Для ускорения кровообращения коже нужно дышать, а толстый слой жирных средств только забивает все поры на коже.
Если после согревания кожа на месте обморожения покраснела, то это говорит о восстановлении кровоснабжения. Дальше можете закреплять результат согревающими повязками и легким массажом. При легкой форме обморожения кожа краснеет уже через 15-20 минут, но если за это время ничего не меняется, то это признак обморожения более глубоких слоев тканей.
Появление волдырей и отеков на коже требует более серьезного лечения. В этом случае надо будет обрабатывать пораженные участки марганцовкой или спиртом, а лучше всего для этого обратиться за помощью к врачу. Полное восстановление целостности кожного покрова после высыхания пузырей происходит в случаях обморожения более тяжелой степени не раньше 15-20 дней.
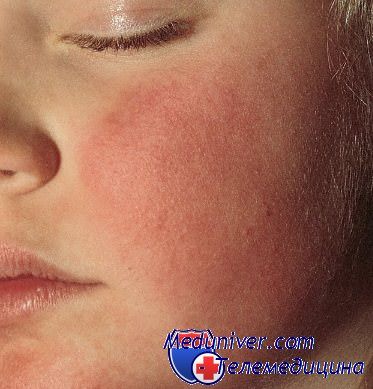 Холодовой панникулит у ребенка после обморожения.
Холодовой панникулит у ребенка после обморожения.
Ускорить заживление пораженных мест помогают мази траумель, винитан и бепантен. Кроме того, для лечения обморожения можно использовать все мази, которые ускоряют процесс регенерации клеток тканей, снимают отеки и обладают противовоспалительным эффектом. Например, мазь «Левомеколь», крем «Боро плюс» и другие.
Самые тяжелые степени обморожения 3-4 степени у ребенка могут наблюдаться только в случае заблуждения в лесу или падения в ледяную воду. Если ребенок при холодной и ветряной погоде гуляет на улице без шапки, то не исключено отморожение ушных раковин 2-4 степени. Самостоятельное лечение отечных ушных раковин с большими волдырями может привести к полной их ампутации. Поэтому при любых сильных формах обморожения лечение нужно проводить под контролем врача в стационаре.
Обморожений детей можно избежать, если своевременно научить их правильно вести себя во время зимних прогулок. Ведь обморожение ушей, щек и носа наблюдается в основном у тех детей, у которых нет четкого распорядка дня. Не умея планировать свой день, они гуляют на улице очень долго, увлекаясь играми или спортом.
Некоторые подростки и молодые девушки даже в морозные дни отказываются носить головной убор и теплые перчатки. Все это и приводит к обморожению открытых частей тела. Отпуская ребенка на улицу попросите его не находиться долго на улице, объясните ему, чем опасно обморожение. Ведь лучше беречь здоровье ребенка, чем потом его долго лечить.
Место кожи, перенесшее обморожение, становится особенно чувствительной к воздействию холода и поэтому его нужно тщательно беречь от повторных обморожений. Обморожение в этих частях кожи может возникнуть даже при не очень морозной погоде, а протекают они уже с более тяжелыми последствиями.
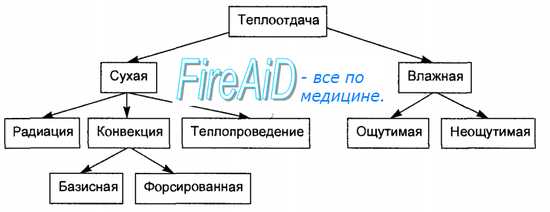 Варианты теплоотдачи организма, приводящие к обморожению
Варианты теплоотдачи организма, приводящие к обморожению
— Вернуться в оглавление раздела «Профилактика заболеваний»
Автор: Искандер Милевски
Отморожение ушной раковины
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Отморожения — это локальное поражение, вызванное местным охлаждением тканей. Чаще всего наблюдаются отморожения ушной раковины, затем носа и щек. Поражения возникают тем быстрее, чем ниже температура воздуха и выше скорость ветра, влажность воздуха и кожи.
В мирное время отморожения ушной раковины возникают редко и только после изменения микроклимата в зоне подвергающегося охлаждению участка кожи. Указанный микроклимат обусловлен тончайшим слоем согретого кожей воздуха, прилегающим непосредственно к ней. Низкая температура и обдувание ветром удаляют этот слой и приводят к значительным потерям тепла тканями. Для предотвращения переохлаждения человек пользуется средствами, создающими искусственный микроклимат (одежда, обувь, головные уборы, отопление помещений и др.). Утрата механизмов искусственной защиты от холода в бытовых условиях чаще всего наступает в состоянии алкогольного опьянения или в таких климатометеорологических условиях, при которых действия холодового и ветрового факторов преодолевают существующие у него средства защиты. Частота отморожений в военное время и в различных экстремальных производственных и спортивных (альпинизм) условиях многократно возрастает.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Код по МКБ-10
T33-T35 Отморожение
T33.0 Поверхностное отморожение головы
Патогенез отморожения ушной раковины
В основе патогенеза лежат следующие механизмы. Прежде всего это холодовой спазм сосудов кожи, обусловливающий нарушение микроциркуляции. Так, кровоток в венах прекращается при температуре кожи 4-8°С, а в артериях — при 0°С. Уменьшение скорости кровотока в тканях начинается уже при температуре 23°С. При охлаждении живой ткани в ней повышается связывание кислорода с гемоглобином в 3-4 раза, что сводит к минимуму разницу между содержанием кислорода и углекислого газа в артериальной и венозной крови, а это в свою очередь приводит к гипоксии тканей, подвергающихся холодовому воздействию.
В патогенезе отморожений различают два периода — до лечебного согревания отмороженной ткани (скрытый или дореактивный период) и после согревания (реактивный период), когда в тканях начинается демаркационный процесс, при котором проявляются участки поражения. В скрытом периоде нельзя определить ни клинически, ни гистологически признаков реактивного воспаления или некроза, поскольку в охлажденных тканях не созданы оптимальные температурные условия для реализации этих процессов. Только после согревания и по истечении нескольких дней можно установить окончательные границы и глубину поражения. При этом следует иметь в виду, что эпителиальные элементы кожи (сальные и потовые железы) гибнут раньше, чем ее соединительнотканная основа, потому в первые периоды развития процесса очаги некроза могут располагаться гнездно.
По глубине поражения различают:
- отморожение I степени, при котором поражается поверхностный слой эпидермиса;
- отморожение II степени, когда поражение достигает базального слоя эпидермиса с образованием пузырей;
- отморожение III степени, сопровождающееся некрозом кожи, подкожной клетчатки и участков надхрящницы (если речь идет об ушной раковине или пирамиде носа);
- отморожение IV степени, при котором наряду с некрозом кожи и надхрящницы наблюдается некроз хряща.
Симптомы отморожения ушной раковины
В клинической картине отморожения ушной раковины (равно как и других частей лица) различают латентный период, период начальных проявлений реактивного воспаления, период разгара, в котором формируются очаги некроза, период демаркации и отторжения некротизированиых тканей, период стихания воспалительного процесса и заживления через рубцевание с обезображиванием пораженных участков тела или их полной утратой.
В скрытом периоде субъективные ощущения сводятся к специфическому ощущению холода, покалыванию и жжению, а также к особому чувству «холодовой боли». Затем наступает полная утрата чувствительности пораженного участка кожи, о чем пострадавшие узнают при дотрагивании до него, но чаще от встречных лиц, замечающих белый цвет отмороженного участка лица или ушной раковины. Сильно отмороженные ушные раковины в скрытом периоде становятся хрупкими, как пластина льда, и могут быть надломлены при попытке растирания или сгибания для отогревания. В периоде после согревания отмороженной ушной раковины (и носа) начинают развиваться признаки реактивного воспаления и некроза, и лишь к концу 10-15-го дня можно окончательно классифицировать данное поражение по его степени.
В клиническом течении отморожения ушной раковины можно выделить периоды экспозиции (время действия холодового фактора), во время которого развивается дореактивный период, характеризующийся отмеченными выше субъективными признаками и резким побледнением пораженного участка кожи. В реактивном периоде различают стадии воспаления и некроза. Наиболее ранними признаками в реактивном периоде (после отогревания) являются отек, гиперемия кожи с синюшным оттенком, затем (кроме отморожения I степени) появление пузырей, содержащих желтоватую опалесцирующую серозную жидкость. Геморрагическое содержимое пузырей свидетельствует о том, что тяжесть отморожения превышает II степень. В первые минуты согревания (процедуры обязательной в комплексном лечении отморожения), еще до развития воспалительных и деструктивных явлений, в пораженной ушной раковине возникает боль.
Отморожения III степени сопровождаются сильными болями, иррадиирующими в слуховой проход, височную и затылочную области. Кожа пораженной ушной раковины остается холодной, синюшной, образовавшиеся пузыри наполнены геморрагическим содержимым.
Отморожения ушной раковины IV степени наблюдаются реже и лишь в том случае, когда она подвергается холодовому воздействию в течение 2-3 ч при отсутствии защищающего головного убора в периоде анестезии у лица в состоянии алкогольного опьянения. Возникающий в этом случае некроз может протекать в виде влажной гангрены, но чаще имеет место мумификация тканей ушной раковины. Процессы отторжения омертвевших тканей, развитие грануляций, эпителизация и рубцевание протекают длительно, особенно при вторичном инфицировании пораженных участков.
Лечение отморожений ушной раковины
Оказание первой помощи при отморожении имеет решающее значение для последующего развития процесса. Целью этого вида помощи является скорейшее восстановление кровообращения и нормализация обменных процессов в пораженной ушной раковины, для чего пострадавшего размещают в отапливаемом помещении и согревают ушную раковину. Для этого ушную раковину осторожно протирают теплым 70% спиртом или теплым раствором фурацилина или калия перманганата, просушивают ее мягкой тканью, затем прикладывают к ушной раковине теплую на ощупь (не более 40-45°С) грелку на 30-40 мин либо облучают лампой «соллюкс» или УВЧ в слабой тепловой дозе. До оказания более эффективной первой помощи согревание ушной раковины возможно путем прикладывания к ним теплых ладоней самого пострадавшего или оказывающего первую помощь лица. После этого на ушную раковину накладывают повязку с антисептиком, пострадавшему дают горячую пищу, стакан красного согретого вина с медом или 30 мл водки, коньяка, вводят обезболивающие (при необходимости), противостолбнячную сыворотку и столбнячный анатоксин. Дальнейшее лечение определяется глубиной поражения. При наличии демаркационного процесса и участков некроза нежизнеспособные ткани удаляют хирургическим путем. Раневой процесс ведут при использовании соответствующих методов и средств. Для ускорения заживления пораженных участков ушной раковины применяют соответствующие средства: в период распада ткани — препараты с протеолитическими ферментами (иркусол моно, трипсин, фибролан), особенно те из них, которые содержат антибиотики (для профилактики вторичной инфекции или лечения при ее появлении), а в период реконвалесценции — препараты, ускоряющие заживление ран (актовегин, солкосерил, эхиноцин жидкий и др.).
В отдаленном периоде после завершения процесса рубцевания и в зависимости от степени деформации ушной ракоины возможно применение методов пластической хирургии для восстановления формы ушной раковины. Вопрос о раннем хирургическом пластическом лечении остается дискутабельным.
Обморожение: степени, первая помощь, профилактика
Обморожение представляет собой повреждение какой-либо части тела (вплоть до омертвения) под воздействием низких температур. При длительном пребывании вне помещения, особенно при высокой влажности и сильном ветре, обморожение можно получить осенью и весной при температуре воздуха выше нуля.
К обморожению на морозе приводят тесная и влажная одежда и обувь, физическое переутомление, голод, вынужденное длительное неподвижное и неудобное положение, предшествующая холодовая травма, ослабление организма в результате перенесенных заболеваний, потливость ног, хронические заболевания сосудов нижних конечностей и сердечно-сосудистой системы, тяжелые механические повреждения с кровопотерей, курение и пр.
Статистика свидетельствует, что почти все тяжелые обморожения, приведшие к ампутации конечностей, произошли в состоянии сильного алкогольного опьянения.
Под влиянием холода в тканях происходят сложные изменения, характер которых зависит от уровня и длительности снижения температуры. При действии температуры ниже -30 градусов С основное значение при обморожении имеет повреждающее действие холода непосредственно на ткани, и происходит гибель клеток. При действии температуры до -10-20 градусов С, при котором наступает большинство обморожений, ведущее значение имеют сосудистые изменения в виде спазма мельчайших кровеносных сосудов. В результате замедляется кровоток, прекращается действие тканевых ферментов.
Признаки обморожения и общего переохлаждения:
— кожа бледно-синюшная;
— температурная, тактильная и болевая чувствительность отсутствуют или резко снижены;
— при отогревании появляются сильные боли, покраснение и отек мягких тканей;
— при более глубоком повреждении через 12-24 ч. возможно появление пузырей с кровянистым содержимым;
— при общем переохлаждении человек вял, безучастен к окружающему, его кожные покровы бледные, холодные, пульс частый, артериальное давление снижено, температура тела ниже 36°С
Выделяют несколько степеней обморожения:
Обморожение I степени (наиболее легкое) обычно наступает при непродолжительном воздействии холода. Пораженный участок кожи бледный, после согревания покрасневший, в некоторых случаях имеет багрово-красный оттенок; развивается отек. Омертвения кожи не возникает. К концу недели после обморожения иногда наблюдается незначительное шелушение кожи. Полное выздоровление наступает к 5-7 дню после обморожения. Первые признаки такого обморожения — чувство жжения, покалывания с последующим онемением пораженного участка. Затем появляются кожный зуд и боли, которые могут быть и незначительными, и резко выраженными.
Обморожение II степени возникает при более продолжительном воздействии холода. В начальном периоде появляется побледнение, кожа становится холодной, утрачивается чувствительность, но эти явления наблюдаются при всех степенях обморожения. Поэтому наиболее характерный признак — образование в первые дни после травмы пузырей, наполненных прозрачным содержимым. Полное восстановление целостности кожного покрова происходит в течение 1-2 недель, грануляции и рубцы не образуются. При обморожении II степени после согревания боли интенсивнее и продолжительнее, чем при обморожении I степени, беспокоят кожный зуд, жжение.
При обморожении III степени продолжительность периода холодового воздействия и снижения температуры в тканях увеличивается. Образующиеся в начальном периоде пузыри наполнены кровянистым содержимым, дно их сине-багровое, нечувствительное к раздражениям. Происходит гибель всех элементов кожи с развитием в исходе обморожения грануляций и рубцов. Сошедшие ногти вновь не отрастают или вырастают деформированными. Отторжение отмерших тканей заканчивается на 2-3-й неделе, после чего наступает рубцевание, которое продолжается до 1 месяца. Интенсивность и продолжительность болевых ощущений более выражена, чем при обморожении II степени.
Обморожение IV степени возникает при длительном воздействии холода, снижение температуры в тканях при нем наибольшее. Оно нередко сочетается с обморожением III и даже II степени. Омертвевают все слои мягких тканей, нередко поражаются кости и суставы.
Поврежденный участок конечности сильно синюшный, иногда с мраморной расцветкой. Отек развивается сразу после согревания и быстро увеличивается. Температура кожи значительно ниже, чем на окружающих участок обморожения тканях. Пузыри развиваются на менее обмороженных участках, где есть обморожение III-II степени. Отсутствие пузырей при развившемся значительно отеке, утрата чувствительности свидетельствуют об обморожении IV степени.
В условиях длительного пребывания при низкой температуре воздуха возможны не только местные поражения, но и общее охлаждение организма. Под общим охлаждением организма следует понимать состояние, возникающее при понижении температуры тела ниже 34 градусов С.
Первая помощь при обморожениях
Прежде всего необходимо согреть пострадавшего в теплом помещении. Согревание пораженной части тела должно быть постепенным, медленным, преимущественно пассивным. Недопустимо (!) растирать отмороженные участки тела руками, тканями, спиртом и уж тем более снегом! (Подобные рецепты на редкость живучи и до сих пор бытуют в народе.) Дело в том, что эти меры способствуют тромбообразованию в сосудах, углубляя процессы деструкции пораженных тканей.
Пострадавшего нужно укутать в теплое одеяло (при общем переохлаждении) или (при отморожении) наложить на пораженную часть тела термоизолирующую ватно-марлевую повязку (7 слоев) для кумуляции тепла и предотвращения преждевременного согревания поверхностных тканей (и, соответственно, образования перепада температур между поверхностными и глубокими тканями). Применение термоизолирующей повязки позволяет в несколько раз замедлить внешнее согревание пораженного участка при обеспечении общего согревания организма.
Если отморожена рука или нога, ее можно согреть в ванне, постепенно повышая температуру воды с 20 до 40° С и в течение 40 минут нежно (!) массируя конечность. На внутреннюю поверхность бедра или плеча можно дополнительно положить теплую грелку. Пострадавшему дают обильное теплое питье — например, сладкий чай.
Из медикаментозного лечения целесообразно применение обезболивающего(анальгин — 0,1 г) и сосудорасширяющего(эуфиллин — 1/4 таблетки, ношпа — 0,005 г или никотиновая кислота — 0,01 г) средств, а также настойки валерианы или пустырника (5-10 капель) в качестве успокаивающего.
Если отогревание после отморожения сопровождается умеренными болями (пострадавший постепенно успокаивается), восстанавливаются чувствительность, температура и цвет кожных покровов, самостоятельные полноценные движения, то конечность вытирают насухо, кожу обрабатывают 70 % спиртом (или водкой) и накладывают сухую повязку с ватой. Ухо, нос или щеку обильно смазывают вазелином и накладывают сухую согревающую повязку с ватой.
Профилактика переохлаждения и обморожений
Есть несколько простых правил, которые позволят вам избежать переохлаждения и обморожений на сильном морозе:
— Не пейте спиртного — алкогольное опьянение вызывает большую потерю тепла. Дополнительным фактором является невозможность сконцентрировать внимание на признаках обморожения.
— Не курите на морозе — курение уменьшает периферийную циркуляцию крови, и таким образом делает конечности более уязвимыми.
— Носите свободную одежду — это способствует нормальной циркуляции крови. Одевайтесь как «капуста» — при этом между слоями одежды всегда есть прослойки воздуха, отлично удерживающие тепло.
— Тесная обувь, отсутствие стельки, сырые грязные носки часто служат основной предпосылкой для появления потертостей и обморожения. Особое внимание уделять обуви необходимо тем, у кого часто потеют ноги. В сапоги нужно положить теплые стельки, а вместо хлопчатобумажных носков надеть шерстяные — они впитывают влагу, оставляя ноги сухими.
— Не выходите на мороз без варежек, шапки и шарфа. Лучший вариант — варежки из влагоотталкивающей и непродуваемой ткани с мехом внутри. Перчатки же из натуральных материалов хоть и удобны, но от мороза не спасают. Щеки и подбородок можно защитить шарфом. В ветреную холодную погоду перед выходом на улицу открытые участки тела смажьте специальным кремом.
— Не носите на морозе металлических (в том числе золотых, серебряных) украшений.
— Пользуйтесь помощью друга: следите за лицом друга, особенно за ушами, носом и щеками, за любыми заметными изменениями в цвете, а он или она будут следить за вашими.
— Не снимайте на морозе обувь с обмороженных конечностей — они распухнут и вы не сможете снова одеть обувь. Необходимо как можно скорее дойти до теплого помещения. Если замерзли руки — попробуйте отогреть их подмышками.
— Вернувшись домой после длительной прогулки по морозу, обязательно убедитесь в отсутствии обморожений конечностей, спины, ушей, носа и т.д.
— Как только на прогулке вы почувствовали переохлаждение или замерзание конечностей, необходимо как можно скорее зайти в любое теплое место — магазин, кафе, подъезд — для согревания и осмотра потенциально уязвимых для обморожения мест.
— Прячьтесь от ветра — вероятность обморожения на ветру значительно выше.
— Не мочите кожу — вода проводит тепло значительно лучше воздуха. Не выходите на мороз с влажными волосами после душа. Мокрую одежду и обувь (например, человек упал в воду) необходимо снять, вытереть воду, при возможности одеть в сухую и как можно быстрее доставить человека в тепло. В лесу необходимо разжечь костер, раздеться и высушить одежду, в течение этого времени энергично делая физические упражнения и греясь у огня.
— Перед выходом на мороз надо поесть.
— Дети и старики более подвержены переохлаждению и обморожениям. Отпуская ребенка гулять в мороз на улице, помните, что ему желательно каждые 15-20 минут возвращаться в теплое помещение и согреваться.
Наконец, помните, что лучший способ выйти из неприятного положения — это в него не попадать.В сильный мороз старайтесь не выходить из дому без особой на то необходимости.
Люцко В.Н., врач травматолог-ортопед
УЗ «22-я городская поликлиника»
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- Wise, «Review of the History of Medicine» (Л., 1967).
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение I // Российский биотерапевтический журнал. 2015. № 2. С. 71-77.
- https://meduniver.com/Medical/profilaktika/obmorogenie_detei.html.
- https://ilive.com.ua/health/otmorozhenie-ushnoy-rakoviny_107872i15951.html.
- https://mag.103.by/zdorovje/15826-obmorozhenie-stepeni-pervaya-pomosh—profilaktika/.
- Haeser, «Handbuch der Gesch. d. Medicin».