Образование тромбов — опасное состояние, угрожающее жизни. Сгусток крови, перекрывающий ход кровотока, может привести к смерти, если его оперативно не удалить. Больше всего подвержены тромбозу вены нижних конечностей.
Содержание:
Что такое тромбы и почему они появляются
Где появляются тромбы
Как возникают тромбы
Факторы тромбообразования
Когда нужно заподозрить тромб
Что такое тромбы и почему они появляются
Тромбы — это сгустки, которые образовываются из соединений клеток крови. Тромбоциты, склеиваясь в цепочки, образуют комки, которые закрепляются на стенках сосудов. В одних ситуациях, тромбы образовываются из-за нарушений системы кроветворения, в других — в результате повреждений внутренней стенки сосуда.
Крупные наросты внутри вены не позволяют кровотоку проходить затрудненный участок. В результате образуется застой в венах, приводящий к варикозному расширению. В случае, когда тромб перекрывает просвет, случается инфаркт — гибель ткани, не получившей с кровотоком кислород.
На образование тромбов влияет несколько факторов из повседневной жизни человека:
Сидящий образ жизни. Отсутствие активной подвижности приводит к застою крови в нижних отделах ног. Поэтому постоянное сидение за компьютером, как и выбор в пользу эскалатора вместо лестницы, дают крови повод застаиваться и формировать сгустки.
Недостаточное потребление жидкости. Качество крови напрямую зависит от того, что человек ест. При недостаточном употреблении жидкости кровь становится густой, а это значит, она не может полноценно выполнять свои функции и дает большую нагрузку на сердце. Жидкую кровь качать по системе легко, а густую гораздо сложнее.
Прием препаратов, влияющих на систему кроветворения. В медицинской практике часто используются средства для лечения тех или иных заболеваний, одним из побочных эффектов которых является сгущение крови. Поэтому такие лекарства должны обязательно приниматься одновременно с антикоагулянтами, препятствующими образованию тромбов.
Защитить себя от закупорки вен тромбами можно, регулярно подвергая тело физической активности, употребляя достаточно жидкости, а также включив в рацион больше растительной пищи, богатой клетчаткой.
Где появляются тромбы
Нельзя сказать, что тромбы образуются преимущественно в венах, минуя артерии. Густые образования могут появляться как в сосудах, так и в других протоках. В артериях тромбы образуются преимущественно из-за нарушений целостности внутренней поверхности кровеносной системы. Венозные тромбы нарастают чаще всего из-за сгущения консистенции биологической жидкости, а сосуды рискуют стать перекрытыми тромбами, когда снижается интенсивность кровотока или увеличивается свертываемость.
Как возникают тромбы
Если тромб образовался на стенке артерии, его появление можно описать следующими этапами:
Какой-то процесс повреждает стенку артерии.
Организм замечает нарушение и начинает строить защиту от потери крови, образовывая большое число особых кровяных телец — тромбоцитов, которые, прикрепляясь к поврежденному месту, образуют некое подобие латки.
При нарушениях свертываемости или изменениях в системе кроветворения образование тромбоцитов не останавливается вовремя и продолжается дольше положенного. Из-за чего на стенке образуется слишком большой нарост. Или тромбоциты, находящиеся в небольшом количестве в крови, проплывая мимо с кровотоком, прилипают к образовавшемуся скоплению.
Причинами, повреждающими стенки сосудов, могу быть:
механическое нарушение структуры вследствие травм;
инфекционное поражение;
высокое содержание молекул глюкозы в крови;
дисфункция иммунной системы.
Если факторы, способствующие образованию тромбов, отсутствуют — любая травма или иное повреждение не приведет к крупному скоплению кровяных клеток. Под слоем тромбоцитов стенка артерии затянется и восстановится, а корочка со временем рассосется.
Выделяют несколько стадий формирования тромба:
нарушение структуры внутренней поверхности артерии;
активация факторов свертываемости крови;
налипание тромбоцитов в месте повреждения;
появление веществ, запускающих цепь реакций, образовывающих фибриновые нити, которые способствуют тромбообразованию;
формируется подобие сети из фибриновых нитей, в которую попадают кровеносные тельца, создавая крупный сгусток;
со временем сгусток уплотняется, образуя тромб.
Когда тромб под воздействием каких-либо факторов отрывается, он начинает движение по кровотоку. Как только он попадет в ближайшее узкое место, будет перекрыт кровоток. Если подобная ситуация случается вне медицинского учреждения, спасти человека не удается.
Факторы тромбообразования
Увеличение риска появления тромбов вызывают:
Генетическая наследственность к предрасположенности.
Заболевания, вынуждающие ограничивать физическую активность, например, соблюдение постельного режима.
Высокая степень свертываемость крови.
Аритмия, кардиомиопатия и другие заболевания, нарушающие силу и ритм кровеносных толков по системе.
Варикоз вен.
Дисфункция печени.
Алкоголизм.
Курение.
Высокий индекс массы тела.
Возрастные изменения уровня гормонов как у мужчин, так и у женин.
На некоторые из перечисленных факторов повлиять невозможно, например, на генетическую предрасположенность. Однако можно уберечь себя от серьезных последствий образования тромбом через ведение активного и здорового образа жизни.
Когда нужно заподозрить тромб
Обращение за помощью медиков при первых признаках тромбофлебии может спасти жизнь. Поэтому важно обращать внимание на следующие симптомы:
Временная хромота, не связанная с очевидной травмой, или внезапная трудность переставлять ногу. Как правило, вторая нога, при этом, поддается командам мозга без нарушений.
Появление видимой сосудистой сетки на коже, которая возникла в результате скопления больших объемов крови из-за затрудненного кровотока.
Внезапное затруднение дыхания.
Необъяснимая слабость без физических и умственных нагрузок.
Шум в ушах.
Временная и внезапная спутанность сознания.
Чаще всего такие симптомы дает оторвавшийся тромб небольшого диаметра, который создает временную трудность для кровотока. Под действием давления он разбивается на более мелкие фрагменты, благодаря чему кровоток восстанавливается, и состояние пациента нормализуется.
Опубликовано: 8 Января 2021
Автор
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Тромбофлебит нижних конечностей
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
При повреждении выстилающего стенки сосудов эндотелия поддерживаемый им процесс образования и разрушения тромбов и общая гемодинамика нарушаются, и это — одно из главных условий развития тромбофлебита. В большей мере страдают вены, так как более 60% крови находится именно в них. Любое повреждение внутренних тканей вен вызывает воспалительную реакцию с немедленной адгезией (слипанием) тромбоцитов крови в месте повреждения, и данное заболевание чаще локализуется в сосудах ног и называется тромбофлебит нижних конечностей. Это болезнь системы кровообращения, код по МКБ 10 — I80.0-I80.3, I82.1 (класс IX).
Код по МКБ-10
I80.0 Флебит и тромбофлебит поверхностных сосудов нижних конечностей
I82.1 Тромбофлебит мигрирующий
Причины тромбофлебита нижних конечностей
Патогенез воспалительно-тромботических нарушений связан с тем, что сгусток крови прикрепляется к внутренней оболочке вены (интиме), что приводит к началу воспалительного процесса в эндотелии.
Поверхностный тромбофлебит нижних конечностей может возникать спонтанно или как осложнение медицинского вмешательства (например, при внутривенной инфузии).
Хотя истинная этиология часто остается невыясненной, тромбофлебит нижних конечностей, поражающий поверхностные вены, как правило, ассоциируется с одним из компонентов так называемой триады Вирхова, а именно: повреждением интимы (которое может быть вызвано травмами и инфекцией); снижением скорости венозного кровотока или застоем крови; изменениями состава крови с повышением ее прокоагуляционных факторов, увеличивающих свертываемость (тромбоспондина, эндотелина, фибронектина, активатора плазминогена и т.д.), или снижением факторов антикоагуляционных (простациклина, тромбомодулина и др.).
Причины тромбофлебита нижних конечностей в любом случае кроются в патологических изменениях эндотелия вен, поскольку синтезируемые эндотелиоцитами или находящиеся в его клетках протеины и протеиновые рецепторы обеспечивают динамическое равновесие всей системы гемостаза.
Перечисляя возможные причины тромбофлебита нижних конечностей, в том числе глубоких вен, специалисты относят к ним следующие факторы риска возникновения данной патологии:
- расширение вен при варикозе (у 55-60% пациентов с варикозом со временем развивается тромбофлебит);
- повышенный уровень эстрогена (при беременности, гормональной терапии, длительном использовании пероральных противозачаточных средств);
- генетически обусловленное нарушение свертывания крови (дефицит циркулирующего в крови фактора протромбинового комплекса белка S);
- врожденную тромбофилию (дефицит в плазме крови синтезируемого печенью белка-антикоагулянта C);
- дефицит антитромбина III;
- наследственную гиперкоагуляцию (фактор V Лейдена);
- аутоиммунный антифосфолипидный синдром (синдром антифосфолипидных антител APS или APLS);
- дисбаланс тромбоцитарного фактора роста, синтезируемого клетками костного мозга;
- недостаточный синтез гепарина печенью (гепарин-ассоциированная тромбоцитопения);
- васкулит, в том числе болезнь Бехчета;
- полиартериит, периартериит, болезнь Бюргера;
- системную красную волчанку;
- полицитемию (гиперплазию клеточных элементов костного мозга);
- повреждение стенок сосудов при повышенном уровне гомоцистеина в крови (гомоцистеинемии);
- наследственное нарушение обмена метионина (гомоцистинурию);
- повышение в крови уровня липидов (гиперлипидемию); бактериальные и грибковые инфекции;
- курение;
- ожирение;
- инсульт или инфаркт;
- рак поджелудочной железы, желудка или легких (мигрирующий тромбофлебит);
- пожилой возраст;
- длительную иммобилизацию конечностей (например, при постельном режиме);
- ятрогенные факторы (применение противогельминтного средства левамизол, фенотиазинов, цитостатиков и др.).
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Симптомы тромбофлебита нижних конечностей
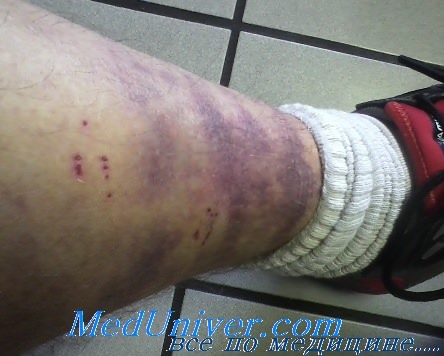
Первые признаки любого тромбофлебита нижних конечностей ощущаются тяжестью в ногах и их отечностью. Затем к ним присоединяются покраснение и болезненность кожи над пораженным сосудом.
Симптомы тромбофлебита нижних конечностей в острой форме манифестируют болью различной интенсивности. В случаях острого тромбофлебита глубоко расположенных вен на участке пораженного сосуда возникает сильная боль, отмечается синюшность кожи, ее болезненность и развитие отека подлежащих мягких тканей; температура тела может подскочить до +39°С. В таких ситуациях требуется срочная медицинская помощь, до оказания которой человека нужно уложить и ничего без врача не предпринимать, чтобы не спровоцировать отрыв сгустка крови от стенки сосуда.
При остром поверхностном тромбофлебите ног чаще всего поражаются большие подкожные вены задней поверхности голени и бедра, кожа над которыми становится сначала красной, а потом синеет. При пальпации вена плотная и болезненная, нога отекает, фиксируется повышение температуры тела.
В клинической флебологии отмечают такие типичные симптомы тромбофлебита нижних конечностей, как:
- усиливающиеся при движении болевые ощущения; при этом боли при тромбофлебите нижних конечностей бывают ноющими, распирающими, жгущими; могут ощущаться только вдоль пораженного сосуда либо охватывать всю ногу;
- односторонняя отечность мягких тканей конечности;
- вдоль пораженной наружной вены отчетливая гиперемия и припухлость, кожа горячая;
- гиперчувствительность кожи на ногах или парестезия (выражается онемением и «мурашками»);
- поверхностные вены налиты кровью;
- вена может быть растянута проксимальнее места прикрепления тромба к эндотелию;
- изменение внешнего вида кожи на больной ноге: сначала она бледная, затем красная или синевато-лиловая;
- наличие симптома Пратта (глянцевый вид кожи).
Наиболее частые осложнения появляются при поверхностном тромбофлебите большой подкожной вены или поражении глубоко расположенных вен. Во-первых, происходит нарушение работы венозных клапанов, вследствие чего развивается хроническая венозная недостаточность (часто называемая постфлебитным или посттромботическим синдромом). Это выражается болями в ногах, отеками и парестезиями.
Из-за нарушения трофики (питания тканей) в качестве осложнений могут образовываться сначала экзематозные очаги на поверхности кожи, а затем, на их месте, появляются трофические язвы при тромбофлебите нижних конечностей (в 10-15% случаев).
Самые опасные последствия данного заболевания могут быть при отрыве кровяного сгустка от стенки вены и попадании его в кровоток. В этом случае угроза легочной эмболии (тромбоэмболии легочной артерии) — с возможным летальным исходом — абсолютно реальна. По данным клинической статистики, чаще всего этот риск возникает при тромбофлебите подкожных бедренных и глубоких вен. При этом симптоматика легочной эмболии отмечается у 2-13% пациентов, и при отсутствии лечения смертность от нее доходит до 3%.
Классификация тромбофлебита нижних конечностей
При всей многофакторности патогенеза данного заболевания классификация тромбофлебита нижних конечностей учитывает только локализацию патологии и клиническую форму болезни.
Поверхностный тромбофлебит нижних конечностей возникает в большой или малой подкожных венах, реже во внешней яремной вене; врачи-флебологи чаще определяют его как тромбофлебит подкожных вен нижних конечностей (ТПВ). По многолетним наблюдениям, поверхностный тромбофлебит при отсутствии варикозных вен развивается относительно редко (5-10% всех случаев). Специалисты отмечают, что тромбофлебит большой подкожной вены (на который приходится в среднем 70% случаев) может прогрессировать в глубокую венозную систему.
Тромбофлебит глубоких вен нижних конечностей (ТГВ) развивается в венах, находящихся между мышцами (например, в передних и задних большеберцовых, малоберцовых, бедренной вене). Данная разновидность болезни может именоваться как внутренний тромбофлебит нижних конечностей.
Оба вида тромбофлебита почти в 57% случаев диагностируются одновременно у одного пациента. Обычно они имеют хронический характер (отек и боли выражены незначительно с усилением после физических нагрузок), но отличаются рецидивирующим течением (в 15-20% случаев). Поэтому бывает периодическое обострение тромбофлебита нижних конечностей — с усилением проявления симптомов.
Отдельно рассматривается неожиданно возникающий острый тромбофлебит вен нижних конечностей, который может быть как поверхностным, так и глубоким. Боль может развиваться и прогрессировать быстро в течение нескольких часов; в патологический процесс может быть вовлечен только изолированный сегмент вены либо затронут весь сосуд. Данная клиническая форма заболевания, по мнению исследователей, чаще всего связана с патологической гиперкоагуляцией.
Если сгусток крови и ткани стенки подкожной вены воспаляются и подвергаются некрозу, то их гнойное расплавление вызывает гнойный тромбофлебит нижних конечностей (чаще всего в него трансформируется острый поверхностный тромбофлебит). Септический гнойный тромбофлебит может быть диагностирован у пациентов с постоянной бессимптомной бактериемией (наличием бактерий в кровяном русле) или имеющих периваскулярные воспаления.
Травматическим (химическим) тромбофлебитом нижних конечностей принято считать тромбофлебит, который развивается после склеротерапии, применяемой для лечения варикозного расширения вен.
Посттравматический тромбофлебит нижних конечностей — следствие переломов костей или повреждения мягких тканей, к примеру, ее гиперкомпрессии при ушибах. При злокачественных заболеваниях, поражающих поджелудочную железу или желудок, может развиваться мигрирующий тромбофлебит ног (синдром Труссо) с характерным появлением небольших тромбов в разных местах поверхностных вен.
Хирурги также делят тромбофлебит нижних конечностей в зависимости от отсутствия или наличия варикозного расширения вен.
[14], [15], [16], [17]
Диагностика тромбофлебита нижних конечностей
Внешний вид вен при их простом визуальном осмотре и пальпация не является стопроцентно надежным методом определения состояния периферической венозной системы, поскольку такие клинические признаки, как эритема, отек и боль, являются общими для многих других заболеваний нижних конечностей.
Современная диагностика тромбофлебита нижних конечностей включает анализы крови, в том числе коагулограмму крови — исследование сворачиваемости и определением сывороточных уровней тромбоцитов, фибриногена, антитромбина и др. Также берется анализ крови на выявление антител к фосфолипидам.
Проводится развернутая инструментальная диагностика с помощью:
- контрастирующей ангиографии,
- УЗИ тромбофлебита нижних конечносте — ультразвуковой допплерографии и дуплексного (одновременно в двух УЗ-режимах) ангиосканирования вен обеих ног. Дуплекс УЗИ выявляет наличие, расположение и степень венозного тромбоза, а также дает возможность установит наличие других патологий, которые могут быть источником жалоб пациента.
Также назначается УЗИ-сканирование грудной клетки, чтобы не пропустить наличия тромба в легочной артерии: по некоторым данным, бессимптомная легочная эмболия обнаруживается у 24% пациентов.
При тромбофлебитах необходима дифференциальная диагностика, чтобы отличить их от таких патологий, как лимфангит, неврит, разрыв медиальной головки икроножной мышцы, тендинит, липодерматосклероз, лимфедема и др.
[18], [19], [20], [21], [22], [23], [24], [25], [26]
Лечение тромбофлебита нижних конечностей
Для подавляющего большинства пациентов с поверхностной локализацией заболевания (ТПВ) лечение тромбофлебита нижних конечностей является симптоматическим и состоит из приема нестероидных противовоспалительных препаратов типа Ибупрофена — для уменьшения боли и снятия воспаления; приема антикоагулянтов (Варфарина или Гепарина) — для предотвращения образование новых тромбов; внутривенных инъекций тромболитического средства Стрептокиназа (Альтипаза) — для растворения существующего тромба; поддержки вен компрессионным трикотажем или бинтованием ног эластичным бинтом — для уменьшения дискомфорта. Если есть доказательства инфекции, может быть предписан короткий курс антибиотиков.
Также рекомендуется делать теплые компрессы с сульфатом магния, наносить на кожу Гепариновую мазь и не держать ноги в опущенном положении.
В каждом случае должны рассматриваться факторы риска конкретного пациента, включая нарушения коагуляции или злокачественные заболевания, и это позволяет индивидуализировать план лечения.
В некоторых ситуациях флебологом может быть рекомендовано хирургическое лечение тромбофлебита нижних конечностей, вплоть до удаления поврежденного отрезка вены.
Рекомендуемая медиками профилактика ставит перед собой цель — минимизировать действие факторов, способствующих формированию в венах тромбов. Для этого нужно больше ходить пешком и вообще двигаться, сбросить лишний вес, не носить тесной одежды, подолгу не сидеть и не стоять. Что еще нам по силам? Посмотрите еще раз раздел Причины тромбофлебита нижних конечностей, и, возможно, ваш перечень профилактических мер расширится…
И если по всем правилом лечить тромбофлебит нижних конечностей, то его прогноз может быть вполне приемлемым, если не обращать внимания на осложнения, точнее, постараться их избежать.
- Pund A. U., Shandge R. S., Pote A. K. Current approaches on gastroretentive drug delivery systems. Journal of Drug Delivery and Therapeutics. 2020; 10(1): 139–146. DOI: 10.22270/jddt.v10i1.3803.
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая эффективность прототипа лекарственной формы соединения ЛХС-1208 для внутривенного введения // Российский биотерапевтический журнал. 2012. № 2. С. 49.
- https://aptstore.ru/articles/pervye-priznaki-trombov/.
- https://ilive.com.ua/health/tromboflebit-nizhnih-konechnostey_109624i15949.html.
- Puccinotti, «Storia della medicina» (Ливорно, 1954—1959).
- ОФС.1.2.1.1.0003.15 Спектрофотометрия в ультрафиолетовой и видимой областях // Государственная фармакопея, XIII изд.