ПОЛИТРАВМА / POLYTRAUMA
Якушин О.А., Новокшонов А.В., Крашенинникова Л.П.
ГАУЗ КО «Областной клинический центр охраны здоровья шахтеров», г. Ленинск-Кузнецкий, Россия
ФГБУ «ННИИТО им. Я.Л. Цивьяна» Минздрава России, г. Новосибирск, Россия
КЛИНИЧЕСКИЙ СЛУЧАЙ ПОЛНОГО ФУНКЦИОНАЛЬНОГО ВОССТАНОВЛЕНИЯ ПОСЛЕ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТКИ С ОСЛОЖНЕННОЙ ТРАВМОЙ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Лечение пострадавших с повреждениями позвоночника и спинного мозга, обусловленное грубыми неврологическими нарушениями, большим количеством осложнений, высокими показателями летальности и инвалидности, является одной из значимых проблем травматологии и нейрохирургии, [1-3].
Повреждения шейного отдела позвоночника регистрируются до 60 % наблюдений. Примерно в 75 % случаев диагностируются травмы на уровне С3-С7 позвонков. Неврологической симптоматикой сопровождается от 40 до 60 % наблюдений [4, 5].
Несмотря на значительный прогресс в организации оказания ургентной помощи, активную хирургическую тактику, современные принципы реанимации и интенсивной терапии, на протяжении длительного времени при осложненных травмах шейного отдела позвоночника сохраняется высокий процент летальных исходов, достигающий 70-88 % в зависимости от уровня повреждения [6, 7]. Основными причинами летальности являются осложнения респираторного характера, сердечно-сосудистой системы и нейротрофические расстройства, приводящие к сепсису [4, 7].
Улучшение функциональных результатов лечения, уменьшение количества осложнений и повышение качества жизни у пострадавших с осложненной травмой шейного отдела позвоночника возможны за счет проведения раннего оперативного лечения и комплексной реабилитации [8, 9].
Цель — показать пример полного функционального восстановления у пациентки с осложненной травмой позвоночника на шейном уровне после проведенного раннего хирургического лечения в условиях специализированного нейрохирургического центра.
Исследование выполнено в соответствии с этическими принципами Хельсинкской декларации (World Medical Association Declaration of Helsinki — Ethical Principles for Medical Resarch Involving Human Subjects, 2013) и «Правилами клинической практики в Российской Федерации» (Приказ Минздрава РФ от 19.06.2003 г. № 266), с получением письменного согласия пациента на участие в использовании данных и одобрено локальным этическим комитетом ГАУЗ КО ОКЦОЗШ (протокол № 7 от 05.03.2018 г.).
КЛИНИЧЕСКИЙ ПРИМЕР
Пациентка Д. 54 лет доставлена в приемное отделение ГАУЗ КО ОКЦОЗШ специализированной транспортной бригадой через 6,5 часов после травмы с жалобами на боли в шейном отделе позвоночника, ограничение активных движений в руках, чувство онемения в пальцах обеих кистей, задержку мочеиспускания.
Обстоятельства травмы: Травма бытовая 10.12.2017 г. около 18:30. Пострадавшая каталась с горы на надувной подушке, во время спуска с горы ее занесло, упала, ударилась головой. После чего отмечает появление болей и ограничение движений в шейном отделе позвоночника, слабость в руках, задержку мочеиспускания. Сознание не теряла. Бригадой станции скорой медицинской помощи пострадавшая доставлена в приемное отделение ближайшей медицинской организации. После проведенного осмотра и обследования пострадавшая госпитализирована в отделение реанимации с диагнозом: «Закрытая черепно-мозговая травма. Ушиб головного мозга. Компрессионный перелом тел С3-С4 позвонков со сдавлением спинного мозга. Спинальный шок».
Проводилась интенсивная терапия. Для дальнейшего лечения пациентка на реанимобиле в сопровождении специализированной врачебной бригады транспортирована в приемное отделение центра. При поступлении пострадавшая осмотрена нейрохирургом, проведена компьютерная томография шейного отдела позвоночника, пациентка госпитализирована в отделение реанимации и интенсивной терапии.
Объективный статус при поступлении: Общее состояние тяжелое, стабильное. Тяжесть состояния обусловлена полученной травмой, болевым синдромом и неврологической симптоматикой. Температура тела 36,5ºС. Дыхание самостоятельное, адекватное, ЧД = 16 в минуту. В легких дыхание проводится по всем легочным полям, хрипов нет. Сердечные тоны ритмичные, пульс на лучевых артериях 82 удара в минуту, АД = 140/70 мм рт. ст. Живот мягкий, безболезненный во всех отделах. Перистальтические шумы кишечника выслушиваются, вялые. Мочевыделение по катетеру, моча светлая, диурез достаточный.
Неврологически: Пациентка в сознании, адекватна, критична, ориентирована, доступна продуктивному контакту. Со стороны 12 пар черепных нервов без особенностей. Шейный отдел позвоночника фиксирован жестким воротником Филадельфия. Визуально отмечается усиление шейного лордоза. При пальпации мышцы шеи напряжены, резко болезненные. Перкуссия остистых отростков на уровне С4-С7 болезненная. Тонус мышц в верхних конечностях умеренно снижен, без разницы сторон. Ограничены активные движения в суставах кисти и пальцев обеих верхних конечностей. Снижена сила мышц разгибателей предплечья, сгибателей и разгибателей кисти и пальцев до 2-3 баллов, D = S. Гипестезия пальцев обеих кистей. Двигательных и чувствительных нарушений в нижних конечностях не выявлено. В позе Ромберга и пальценосовые пробы не исследованы. На момент осмотра патологической и менингеальной симптоматики не выявлено.
Проведено обследование:
— СКТ шейного отдела позвоночника: выявлен перелом передней и задней дуги С1 справа без смещения. Сцепившийся вывих С5 позвонка. Перелом верхнего суставного отростка С6 позвонка слева (рис. 1).
Рисунок 1. Пациентка Д., 54 года: СКТ шейного отдела позвоночника при поступлении: Перелом передней и задней дуги С1 справа без смещения. Сцепившийся вывих С5 позвонка.
— Рентгенография ОГК: пневмо-гематоракса не выявлено. Переломов костных отрезков ребер не выявлено. В легких без очаговых и инфильтративных изменений.
По результатам обследования установлен диагноз: «Закрытая позвоночно-спинномозговая травма. Двусторонний скользящий, сцепившийся вывих С5 позвонка, перелом верхнего суставного отростка С6 позвонка слева. Перелом передней и задней дуги С1 позвонка справа без смещения. Нарушение проводимости по спинному мозгу по сегментарному типу с уровня С5 позвонка, ASIA-C. Верхний парапарез. Нарушение функции тазовых органов по типу задержки».
Исходя из современных представлений патогенеза травматической болезни спинного мозга, пострадавшей через 8,5 часов после травмы выполнили хирургическое вмешательство: удаление межпозвонкового диска С5-С6, открытое вправление вывиха С5 позвонка, устранение переднего сдавления спинного мозга и корешков. Передний межтеловой спондилосинтез С5-С6 межтеловым кейджем с фиксацией шейной пластиной и винтами. Из протокола операции: «При ревизии по ходу операционного доступа определяется выраженная имбибиция кровью мягких тканей и паравертебральных мышц, повреждение межпозвонкового диска с образованием ступенеобразной деформация на уровне С5-С6 позвоночно-двигательного сегмента. Проведено удаление межпозвонкового диска С5-С6 до замыкательных пластинок смежных позвонков, открытое ручное вправление вывиха С5 позвонка, достигнута передняя декомпрессия спинного мозга и корешков. В положении тракции по оси и разгибания шейного отдела позвоночника в межпозвонковый промежуток установлен межтеловой металлический кейдж размером 6,0 × 12,0 мм, стояние имплантата прочное. Дополнительно произведена фиксация позвоночно-двигательного сегмента С5-С6 шейной пластиной и винтами». На контрольных рентгенограммах стояние имплантатов удовлетворительное (рис. 2). Длительность операции составила 1 час, анестезиологического пособия — 1 час 30 минут.
Рисунок 2. Пациентка Д., 54 года: рентгенография шейного отдела позвоночника после оперативного лечения: Вправленный вывих С5 позвонка. Передний межтеловой спондилодез С5-С6 межтеловым кейджем, с фиксацией шейной пластиной и винтами в телах С5-С6 позвонков.
После окончания операции лечение пациентки проводилось в отделении реанимации и интенсивной терапии. На фоне высокого уровня сознания через три часа пациентка переведена на самостоятельное дыхание, интубационная трубка удалена. Общий срок лечения в отделении реанимации и интенсивной терапии составил 1 койко-день. Продолжена интенсивная терапия в профильном нейрохирургическом стационаре. На вторые сутки после оперативного лечения начато восстановительное лечение по индивидуальной программе, направленное на восстановление общей активности, мышечного тонуса в конечностях и активных движений, подготовка пациентки к вертикализации. Послеоперационный период протекал без осложнений. Швы сняты на 14-е сутки со дня операции, заживление первичным натяжением. Продолжена фиксация шейного отдела позвоночника жестким корсетом Филадельфия. Пациентка вертикализирована на 7-е сутки, передвигается самостоятельно, без помощи посторонних предметов.
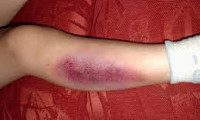
В неврологическом статусе на фоне проводимого лечения положительная динамика. Функция тазовых органов восстановилась на четвертые сутки после операции. Отмечался постепенный регресс неврологической симптоматики в виде увеличения объема активных движений и силы мышц в верхних конечностях. На момент выписки на амбулаторное лечение достигнут полный объем активных движений в суставах верхних конечностей, тонус мышц в верхних конечностях умеренно снижен, без разницы сторон. Восстановление силы мышц сгибателей и разгибателей кисти и пальцев до 4-5 баллов, D = S. Сохраняется легкая гипестезия пальцев обеих кистей. Функциональный результат лечения через один месяц со дня травмы представлен на рисунке 3. Общий срок стационарного лечения составил 31 койко-день. На амбулаторном этапе продолжено комплексное восстановительное лечение.
Рисунок 3. Пациентка Д., 54 года: функциональный результат лечения через 1 месяц с момента травмы.
Пациентка повторно осмотрена через семь месяцев после операции. Неврологическая симптоматика регрессировала, функциональное восстановление полное. Трудоспособность восстановлена в полном объеме. Общий срок лечения составил 182 дня. Функциональный результат комплексного лечения пациентки расценен как хороший.
ЗАКЛЮЧЕНИЕ
Таким образом, продемонстрированный клинический пример подтверждает необходимость раннего перевода пострадавших с осложненными повреждениями позвоночника в специализированные центры. Активная хирургическая тактика и комплексное восстановительное лечение у пациентов с позвоночно-спинномозговой травмой позволяют получить хорошее функциональное восстановление утраченных функций.
Информация о финансировании и конфликте интересов
Исследование не имело спонсорской поддержки.
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
ЛИТЕРАТУРА / REFERENCES:
1. Barinov AN, Kondakov EN. Clinical and istical characteristics of acute spine and spinal cord injury. Spine Surgery. 2010; (4): 15-18. Russian (Баринов А.Н., Кондаков Е.Н. Клинико-статистическая характеристика острой позвоночно-спинномозговой травмы //Хирургия позвоночника. 2010. № 4. С. 15-18)
2. Morozov IN, Mlyavykh SG. Epidemiology of spine and spinal cord injury. Medical Almanac. 2011; 4(17): 157-159. Russian (Морозов И.Н., Млявых С.Г. Эпидемиология позвоночно-спинномозговой травмы //Медицинский альманах. 2011. № 4(17). С. 157-159)
3. Shchedrenok VV, Zakhmatova TV, Moguchaya OV. Features of changes in spinal arteries in trauma. Grekov Surgery Herald. 2017; 176(6): 44-48. Russian (Щедренок В.В., Захматова Т.В., Могучая О.В. Особенности изменений позвоночных артерий при травме //Вестник хирургии им. И.И. Грекова. 2017. Т. 176, № 6. С. 44-48)
4. Neurosurgery. European manual. Two volumes. Edited by Gulyaev DA. M.: Panfilov Publishing Office; BINOM. Laboratoriya Znaniy, 2013. Vol. 2. 360 p. Russian (Нейрохирургия. Европейское руководство. В 2-х томах /под ред. Д.А. Гуляева. М.: Издательство Панфилова; БИНОМ. Лаборатория знаний, 2013. Т. 2. 360 с.)
5. Neurosurgery: manual for doctors. Vol. 2. Lectures, seminars, clinical studies. Edited by Dreval ON. M.: Litterra, 2013; 864 p. Russian (Нейрохирургия: руководство для врачей. Том 2. Лекции, семинары, клинические работы /под ред. О.Н. Древаля. М.: Литтерра, 2013. 864 с.)
6. Ardashev IP, Gatin VR, Ardasheva EI, Shpakovskiy MS, Grishanov AA, Veretelnikov IYu, et al. Experience with surgical treatment of injuries to middle and lower middle spine after diving. Traumatology and Orthopedics of Russia. 2012; 3(65): 35-40. Russian (Ардашев И.П., Гатин В.Р., Ардашева Е.И., Шпаковский М.С., Гришанов А.А., Веретельников И.Ю. и др. Опыт хирургического лечения повреждений средне- и нижнешейного отделов позвоночника, полученных при нырянии //Травматология и ортопедия России. 2012. № 3(65). С. 35-40)
7. Pervukhin SA, Lebedeva MN, Elistratov AA, Palmash AV, Filichkina EA. Respiratory failure in patients with complicated cervical spine injury. Siberian Scientific Medical Journal. 2015; 35(5): 60-64. Russian (Первухин С.А., Лебедева М.Н., Елистратов А.А., Пальмаш А.В., Филичкина Е.А. Дыхательная недостаточность у пациентов с осложненной травмой шейного отдела позвоночника //Сибирский научный медицинский журнал. 2015. Т. 35, № 5. С. 60-64)
8. Yakushin OA, Vaneev AV, Fedorov MYu, Novokshonov AV, Krashennikova LP. A case of complex treatment of a patient with cervical spinal injury. Polytrauma. 2016; (2): 68-72. Russian (Якушин О.А., Ванеев А.В., Федоров М.Ю., Новокшонов А.В., Крашенинникова Л.П. Случай комплексного лечения пациента с позвоночно-спинномозговой травмой на шейном уровне //Политравма. 2016. № 2. С. 68-72)
9. Fedorov MYu, Yakushin OA, Vaneev AV, Krashennikova LP. A case of successful complex treatment of a patient with thoracic spinal cord injury with polytrauma. Polytrauma. 2017; (3): 64-69. Russian (Федоров М.Ю., Якушин О.А., Ванеев А.В., Крашенинникова Л.П. Случай успешного комплексного лечения пациентки с позвоночно-спинномозговой травмой на грудном уровне при политравме //Политравма. 2017. № 3. С. 64-69)
Статистика просмотров
Ссылки
- На текущий момент ссылки отсутствуют.
: , L1 — . . .
. ,
, , , , .
https://www.allbest.ru/
, L1 —
1.
: . .
p: 13.03.1992 . (24 )
:
p (., p., .)
p: ., . , .3
p :
p: 15.01.2017 .
p —
— 27.01.2017 .
: .
p
,
() 15.01.17. 15 26 2017 .
. . : , — , , , , . . .
2.
us localis ( ): . . , L1. . . .
:
1. — p
2. —
3. —
) — ;
) — , ;
) p — ;
) — ;
) — ;
) p — , , . , . . . .
:
l.parasternalis | 5 | — |
l.medioclavicularis | 6 | — |
l.axillaris anterior | 7 | 7 |
l.axillaris | 8 | 8 |
l.axillaris posterior | 9 | 9 |
l. scapularis | 10 | 10 |
l.paravertebralis | 11 . | |
) p pp — , 72 . ., 120/80 … , , 72 . .
— :
— , — 3 , — 1,5 .
:
— , — 4 , — 1,5 .
) p p — , , , . p , p p p . .
) — , ( ), , p- p , p p, pp , , p, p, p , p ).
p — p
p: . : ( ). .
Locus morbi: L1, .
. .
, .
, , , . .
— . . (, , , ) . .
.
(.) — | 57 | 57 |
(.) — | 34 | 34 |
(.)- | 32 | 32 |
(.) — | 90 | 90 |
(.) — | 45 | 45 |
(.) — | 43 | 43 |
. | . | . | . | . |
/ | 90/0/45 | 90/0/45 | 90/0/45 | |
/ | 90/0/40 | 90/0/40 | 90/0/40 | |
/ | 60/0/60 | 60/0/60 | 60/0/60 | |
/ | 150/0/0 | 150/0/0 | 150/0/0 | |
/ | 90/0/90 | 90/0/90 | 90/0/90 | |
/ | 70/0/80 | 70/0/70 | 70/0/70 | |
/ | 30/0/20 | 30/0/20 | 30/0/20 | |
— | / | 180/0/60 | 180/0/60 | 180/0/60 |
/ | 130/0/10 | 130/0/10 | 130/0/10 | |
/ | 45/0/30 | 40/0/30 | 40/0/30 | |
/ | 35/0/15 | 30/0/15 | 30/0/15 | |
/ | 130/0/10 | 130/0/10 | 130/0/10 | |
/ | 50/0/30 | 50/0/30 | 50/0/30 | |
30 | — | — | ||
30 | — | — | ||
( ) | 30 — 40 | — | — | |
30 | — | — | ||
*: — .
( )
29 | 29 |
25 | 25 |
21 | 21 |
24 | 24 |
25 | 25 |
21 | 21 |
18 | 18 |
16 | 16 |
50 | 50 |
45 | 45 |
38 | 38 |
37 | 37 |
35 | 35 |
33 | 33 |
31 | 31 |
28 | 28 |
:
. , , 5 , — 5 . . , 5 , , — 5 .
3.
P 2 :
: L1 , Th22 .
:
27.01.2017.
:
— (L1-S1): . . . 5 . , , L1, . 11 . . Th22 , . . L5-S1. .
L3-L4 L4-L5-S1 2. . , . , .
: L1 . Th22 . — . L4-L5 L5-S1.
08.02.2017.
: Th22-L2. L1 . — — (, ).
— :
26.01.2017.
:
1 2 . .
L1 5 1,2 .
0,4 .
. Th22.-L1 Th22- L1.
Th22-L1, L5/S1, 0,2 , . 2,4 .
L5/S1, 0,3 , . 1,5 .
, L3-S1, , .
L1, 1 2, .
. . , . .
: L1 , Th22-L1. — — . L1-L2 L5-S1.
27.01.2017.
: , 75 . .
pp :
27.01.2017.
— 3,9310^12/
Hb- 159 /
— 12, 6710^9/
— 19%
— 4%
. — 72%
— 5%
C — 10 /
16910^9/
: , .
06.02.2017.
— 5,7610^12/
Hb- 160 /
— 9, 4810^9/
— 31%
— 6%
. — 49%
.- 1%
— 13%
C — 16 /
23610^9/
:
09.02.2017.
— 4,5710^12/
Hb- 124 /
— 15, 7810^9/
— 10%
. — 74%
.- 1%
— 15%
C — 34 /
20910^9/
: , , .
27.01.2017.
: (4)
— — 27.01.2017.
: , .
31.01.2017. — 4, 53
:
27.01.2017.
— 34, 4 .
— 2,9 /
:
27.01.2017.
. 72 /
5,02 /
4,60 /
.13,5 /
4,4 /
: 1 /.
27.01.2017.
/
1012
—
—
.
— . . .
— . . .
:
06.02.2017.
/
1006
—
— .
.
— . . .
..() — . . .
:
09.02.2017.
.
1006
—
— .
0,033
— 5-4-5
— 1-0-1
..() — 3-4-2
: . .
4.
1. , , . .
( ) . . (, , )
. . » «: , . — . . — . . .
2. . . . , , , .
3. . : , , . . , , .
4. . , , . 2 , . , » » ( ) «» .
, .
5.
: , ;
: 15.01.2017. 15 26 2017 ;
: . . , L1. . . .
— :
: L1 , Th22
27.01.2017.
: L1 . — Th22 . — . L4-L5 L5-S1.
26.01.2017.
: L1 , Th22-L1. — — . L1-L2 L5-S1.
27.01.2017.
: , .
: , L1 — . Th22 . .
:
:
( — )
Rp: Sol. Promedoli 2% 1,0 ml
D.S. ,
Rp.: Ketonali 1,0
D.S. / 2/.
:
Rp: Sol. Papaverini hydrochlorici 1% 2,0 ml
D.S. , 1 2 % 10 0,9 % , 2
:
Rp: Tab. Pentoxifyllini 0,4
D.t.d. N40
S. , 3
:
Rp.: Ceftriaxoni 1,0
D.t.d. N. 5 in amp.
S. 1 10 ,
/ 2 .
:
Rp: Sol. Acesol 200 ml
D.S. 2 200
:
Rp: Sol. Pyridoxini hydrochloridi 1,0 ml
D.S. 3 ,
Rp: Calcium-D3 Nycomed Forte 0,5
D.t.d. 120
S. , 2 2
( )
, ,
:
(6-10- ): , ( 1 0).
(10-20- ) , . . 20. , . . 1 .
6.
( L1), , , , . — (27.01.2017.): L1, . Th22 .
07.02.2017 . : Th22- L2
:
14.01.2017.
.
. . . 36,7. , . . , , . 16 . , . 75 . 75 . 130/75 … , . . . .
15.01.2017.
.
. . . 36,6. , . , . , , . 16 . , . 80 . 80 . 120/80 … , . . . .
16.01.2017.
.
. . ( ) . 36,6. , . , . , , . 18 . , . 72 . 74 . 110/70 … , . . . .
p
. . 13.03.1992 13 . 27.01.2017 . . L1 ,
, L1 — . Th22 . .
: , .
: 15.01.17. 15 26 2017 .
: . . . . 36,8. , , 16 . , , 85 . ., 130/80 . . , . . .
us localis ( ): — . . , L1. . . .
. . :
27.01.2017.: L1 . — Th22 . — . L4-L5 L5-S1.;
08.02.2017.: Th22-L2. — L1 . — — -(, ).
(26.01.2017.) : L1 , Th22-L1. — — . L1-L2 L5-S1.
(27.01.2017.) : , .
:
07.02.2017 . : Th22- L2 .
: — (), (), (), (), (), (), (-D3-, ), (),
( )
, ,
p
p , p p p, 1 .
P :
p 12 , 1 ;
( — — D3 — 2 , );
;
.
:
— 20-60- . , , . . 30 1 , 1 0 — 1 5 . , , 2 .
— 60-80- . . — . 10-20 . . .
60-80 , , , . 31/2-4 . 8-10 , , .
1. : / [. . ]; . . . . — 3- ., . . — 2016. — 592 .: .
2. : . 3- . / . .. . . — .: , 2007. — 592 .
3. : / . .. , . . — .: -, 2008. — 808 . — ( » «).
4. .
5. . . . 2- .
Allbest.ru
…
, . — L2-L3 . . .
[20,8 K], 07.12.2011
. . , . : , .
[20,7 K], 16.09.2013
. . . , . . .
[12,7 K], 23.03.2009
. . . . . . . .
[21,2 K], 10.11.2008
. , . .
[1,9 M], 15.04.2011
- ?
, , ..
PPT, PPTX PDF- .
.
Травмы шейного отдела позвоночника: последствия и реабилитация
По данным ВОЗ, 500 тысяч человек каждый год получают травму позвоночника, в том числе травму шейного отдела. Большинство травм шеи вызваны повреждениями во время автомобильной аварии, неудачного прыжка в воду, прямого удара по спине. Также травмы шеи могут произойти во время занятий спортом и особенно часто случаются среди легкоатлетов и спортсменов различных видов борьбы.
Анатомически шея — сложная часть тела человека. В шейном отделе позвоночника расположены кости, суставы, мягкие ткани и нервы, которые позволяют удерживать голову и двигать ей. Повреждение одной составляющей влияет на работу всех остальных. Если последствия незначительных травм шеи (например, растяжение связок или ушиб шейного отдела позвоночника) беспокоит человека несколько дней или недель, то сложные травмы могут привести к пожизненным последствиям. Значительная доля людей получает временную или постоянную инвалидность.
При компрессии или повреждении спинного мозга человек может оказаться парализованным, зависимым от ухода окружающих. Человек с травмой спинного мозга чувствует онемение тела, испытывает трудности с контролем мышц рук или ног, кишечника и мочевого пузыря. У человека после травмы существует высокий риск вторичных осложнений, таких как тромбоз глубоких вен, пролежни, инфекции мочевыводящих путей, воспаление лёгких, значительная потеря веса (кахексия). В некоторых случаях при травмах шеи происходит нарушение глотания и дыхания. Резкое изменение образа жизни и внешнего облика может вызвать депрессию.
Человеку с тяжёлой травмой шеи требуется качественный уход и помощь медицинских специалистов. Современная медицина позволяет реабилитировать человека после травмы шеи и адаптировать его к повседневной жизни.
Важно! Если вы увидели человека с травмой шеи в результате аварии, удара или падения — незамедлительно вызовите скорую помощь. До приезда скорой не перемещайте человека и посоветуйте ему не двигаться. От этого может зависеть жизнь пострадавшего.
Виды травм шейного отдела позвоночника
Способ лечения и последующая реабилитация зависят от причины, характера травмы и степени повреждения. Рассмотрим виды наиболее часто встречающихся травм шеи.
Растяжение связок
Связки — это полосы соединительной ткани, которые скрепляют кости. Растяжение связок может быть спровоцировано падением, резким скручиванием шеи или чрезмерной нагрузкой на неё.
Симптомы растяжения связок: боль в задней части шеи, которая усиливается при движении; головная боль; спазмы в верхнем плечевом отделе; боль в горле, онемение в области затылка; покалывание в руках; общая слабость. При симптомах покалывания в руках необходимо скорее обратиться к врачу.
«Хлыстовая травма»
Чаще всего случается при автомобильных авариях, во время занятий спортом, неудачном нырянии в воду. Сильный удар в задней части шеи приводит к внезапному разгибанию и затем сгибанию шеи. При лобовом столкновении в автомобильной аварии наоборот происходит сначала сгибание, а затем разгибание. При таком ударе человек может потерять сознание.
В результате этой травмы повреждаются суставы или диски, что может вызвать раздражение корешков спинного мозга, появление неврологических симптомов. К ним относятся: боль, слабость, онемение, покалывание в руках или другие ощущения, напоминающие электрический разряд. Также возможны скованность движений, головокружение или нарушения сна. Некоторым пациентам после травмы шеи немедленно требуется вызвать скорую помощь. Если симптомы появились через несколько дней после травмы, тоже следует обратиться к врачу.
Смещение шейных позвонков
Смещение обычно происходит в результате травмы или дегенеративных изменений. Симптомы смещения позвонков: головные боли; сонливость; общая слабость; боль в шее с переходом на ключицу и плечи; онемение в руках.
При тяжелом смещении кость полностью сдвигается вперед и фиксируется в этом положении, вызывая разрыв связок. Смещение позвонков шейного отдела может повредить спинной мозг и потребовать хирургического вмешательства. При менее серьезных повреждениях позвонки могут вернуться на место самостоятельно, но в любом случае стоит обратиться к врачу.
Перелом позвонка
Переломы шейного отдела позвоночника составляют 20-30% всех переломов позвоночника, из них 10-20% включают повреждение спинного мозга. При переломе необходима немедленная медицинская помощь. Из-за осложнений большинство пострадавших не смогут вернуться к прежней жизни, некоторые становятся инвалидами. Одни из наиболее частых переломов — перелом позвонков С5 и С6 — они наиболее мелкие и хрупкие. Наиболее распространенная причина — неудачный прыжок в воду.
Симптомы перелома нижних шейных позвонков: головокружение, тошнота, полный или частичный паралич конечностей, слабость, мышечный тремор, затрудненное дыхание, боль в месте перелома, возможно нарушение речи. Для постановки точного диагноза необходимо сделать рентген или МРТ. Лечение будет зависеть от характера перелома и наличия осложнений.
Реабилитация после травмы шейного отдела позвоночника
Если при незначительном повреждении шеи рекомендуется отдых, ледяной компресс и приём противовоспалительных препаратов, то при тяжёлых травмах человеку требуется интенсивная реабилитация и качественный уход. Как правило, после таких травм период восстановления занимает несколько месяцев.
Реабилитация должна быть комплексной и проходить при участии:
- физического терапевта
- эрготерапевта
- невролога
- нейропсихолога или психолога
- логопеда и/или специалиста по глотанию
- нейроуролога
- помощников по уходу
При поступлении пациента сотрудники реабилитационного центра должны оценить его состояние по специальным шкалам (например, по FIM). Оценка состояния поможет правильно назначить восстановительные процедуры, а также прогнозировать результаты реабилитации. Все процедуры и занятия в реабилитации направлены на то, чтобы сделать человека максимально независимым.
Если в результате травмы произошел гемипарез или тетрапарез — паралич верхних и/или нижних конечностей — человек может пожизненно оказаться в инвалидной коляске. В этом случае потребуется реабилитация, направленная на адаптацию человека к нормальной жизни и помощь в достижении максимальной самостоятельности и независимости в быту и уходе за собой.
Пострадавшему помогут научиться заново держать столовые приборы и самостоятельно принимать пищу, выполнять простые гигиенические действия, менять одежду, пересаживаться с инвалидного кресла, перемещаться в пространстве и использовать привычные предметы при приготовлении еды, уборке и других базовых бытовых активностях. Психологи помогут перестроиться на новый образ жизни и не потерять социальных связей. Такая работа может потребовать участия семьи человека с шейной травмой.
Центр реабилитации «Три сестры» занимается восстановлением пациентов как с незначительными, так и тяжёлыми травмами шейного отдела позвоночника. План реабилитации составляется индивидуально в зависимости от утраченных функций человека. Специалисты нашего центра помогут вернуть максимальную независимость и при необходимости научат близких правильным процедурам ухода и перемещения.
Посмотрите историю Евгения Смирнова, попавшего на реабилитацию после 5 месяцев реанимации в обездвиженном состоянии. За три курса реабилитации его состояние сильно изменилось: большинство ран затянулось, укрепились мышцы спины, появились движения в руках, уменьшился болевой синдром. Евгению сняли мочевой катетер и трахеостому. Он научился сидеть в инвалидном кресле и есть при помощи адаптированных приборов.
- ОФС.1.2.1.1.0003.15 Спектрофотометрия в ультрафиолетовой и видимой областях // Государственная фармакопея, XIII изд.
- Харенко Е. А., Ларионова Н. И., Демина Н. Б. Мукоадгезивные лекарственные формы. Химико-фармацевтический журнал. 2009; 43(4): 21–29. DOI: 10.30906/0023-1134-2009-43-4-21-29.
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.
- https://poly-trauma.ru/index.php/pt/article/view/114/317.
- https://revolution.allbest.ru/medicine/00776645_0.html.
- https://three-sisters.ru/blog/travma-shei.
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение II // Российский биотерапевтический журнал. 2015. № 3. С. 41-47.
- Baas, «Geschichte d. Medicin».