Судорожный синдром при черепно-мозговой травме. Выделяют стволовые тонические (см. Горметония при ЧМТ) и эпилептические судороги.
Эпилептический судорожный синдром.
Появление эпилептических судорожных припадков в остром периоде ЧМТ — зримая и эмоционально насыщенная картина, что обычно требует пересмотра врачебной тактики в плане ускорения диагностики и активизации способов лечения. Судорожный синдром, с одной стороны, дестабилизирует состояние пострадавших, а с другой стороны, несет ценную диагностическую информацию, но может отражать и патологические процессы, причинно не связанные с острой ЧМТ, выполняя таким образом маскирующую роль.
Встречаемость эпилептического судорожного синдрома при внутричерепных гематомах более чем в 10 раз выше, чем при ушибах мозга (при сотрясении мозга припадки, причинно обусловленные травмой головы, не встречаются). Следовательно, появление судорожного синдрома, причинно обусловленного острой ЧМТ, настораживает относительно формирования очага сдавления головного мозга.
Клиническая оценка эпилептических судорожных проявлений включает:
- сроки возникновения припадков;
- характер их двигательной формулы;
- распределение судорог по мышечным группам;
- количество;
- частоту припадков.
Время появления ранних эпилептических судорожных приступов с момента травмы является параметром, в ряде случаев предрешающим особенности развития и степень значимости СС. По характеру моторнотонического проявления преобладающей формулой припадков является тонико-клоническая с различной выраженностью этих фаз. По критерию топографического распределения и последовательности вовлечения мышечных групп в припадок выделяют парциальные, первично и вторично генерализованные судороги. При последних нередко сохраняется локальный акцент судорожного синдрома.
Количество припадков определяется сочетанием характера, тяжести и множественности поражения мозга, степени влияния фоновых факторов и не может быть выражено каким-либо однозначным соотношением. Такое же заключение можно сделать и в отношении частоты судорожных приступов. Их ритмичность, характерная для течения эпилепсии, обычно нарушается, отражая динамичность развития травматического процесса с возможным прекращением припадков при утяжелении состояния пострадавшего. Частота припадков не коррелирует со степенью их развернутости.
Эпилептический судорожный синдром при острой ЧМТ обычно имеет явную кортикальную окраску. В большинстве случаев это — парциальные припадки. Наиболее частый их вариант — фациальный или фацио-брахиальный, включающий тонико-клонические сокращения мимической мускулатуры половины лица с распространением (марш) на мышцы одноименной руки, чаще с преобладанием судорог в сгибателях. Такой тип припадков встречается при наличии очага поражения в базальных отделах задне-лобно-височной области со стороны, противоположной месту развертывания приступа. Однако фацио-брахиальные приступы отмечены и при отсутствии повреждения мозга — при церебральной гипоксии, что снижает локально-диагностическую ценность этого варианта парциальных судорог. Большей топической очерченностью обладают адверсивные припадки, начинающиеся с сочетанного отклонения глаз или головы и глаз в сторону; при этом очаг поражения (обычно оболочечные гематомы и гигромы) располагается преимущественно в конвекситальных отделах лобно-теменной области с противоположной стороны. Появление или присоединение фарингооральных припадков (причмокивание, сосательные движения) в большинстве случаев указывает на более базальное местоположение основной массы гематомы или на наличие ушиба полюса височной доли мозга.
Все это свидетельствует о том, что даже одномоментная оценка СС во многих случаях позволяет сделать ориентировочное суждение о латерализации и о долевом расположении внутричерепного поражения. Однако иногда определение сторонности очага клиническими способами бывает крайне затруднено. Это наблюдается в случаях несовпадения стороны повреждения при сопоставлении характера судорожных проявлений, других неврологических знаков и данных дополнительных методов обследования. Хотя развитие судорожного синдрома имеет большое локальнотопографическое значение, при наличии двухсторонних объемных очагов могут быть и односторонние, и генерализованные припадки без четкого фокального оттенка. Более чем в половине наблюдений парциальные припадки имеют тенденцию ко вторичной генерализации с утратой сознания.
Первично генерализованные судорожные припадки отмечены при ограниченных очагах повреждения (ушиб, сдавление) медиально-базальных отделов лобных долей и в случаях инструментально подтвержденного бокового вклинения поясной извилины под большой серповидный отросток.
Двигательная формула, сроки появления, частота припадков могут указывать на топографию очага, но не на его морфологию. Однако компрессия мозга — основа для развития процесса его дислокации. Припадок, сопровождаемый содроганием тела (головы), выраженными ликвородинамическими нарушениями, выступает как фактор, ускоряющий дислокацию, срывающий компенсаторные механизмы. Все это влечет за собой изменение клинической картины в сторону утяжеления состояния и появления дислокационных симптомов после однократных или повторных судорожных приступов.
Поэтому решающим клинически регистрируемым отличием эпилептического судорожного синдрома при внутричерепных гематомах и других объемных очагах является не характер припадков, не их повторяемость, а влияние на изменение клинической картины в целом с тенденцией к переходу в стадию декомпенсации.
Ушиб головы причины, симптомы, методы лечения и профилактики

Дата публикации: 21.03.2019
Дата проверки статьи: 02.12.2019
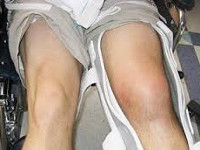
Главное отличие ушиба голова от других разновидностей черепно-мозговых травм — кожные покровы остаются целыми. Разделяется на ушибы мягких тканей и ушиб головного мозга. Вероятность возникновения того или иного вида зависит от интенсивности провоцирующего фактора. Чем больше сила, с которой контактирует голова, тем тяжелее травма. Ушиб головного мозга часто характеризуется кровоизлиянием в ткань данного органа, что негативно сказывается на состоянии организма. Вместе с ушибом возможен перелом костных тканей черепа.
Клиническая картина разделяется на 3 вида:
- общемозговой, подразумевает реакцию головного мозга на повреждение;
- локальный, зависит от области поражения, наибольшую опасность несут травмы, которые затрагивают продолговатый мозг;
- менингеальный, характеризуется раздражением оболочек поражённого органа.
Общемозговая симптоматика возникает при ушибе любой разновидности:
- чувство тошноты, возможна рвота;
- болезненные ощущения в области головного мозга;
- приступы головокружения;
- ухудшенная концентрация внимания;
- ослабленная память.
Менингеальная симптоматика свидетельствует об ушибе головного мозга, подразумевает интенсивные боли, напряжённость мышечных тканей в области затылка и спины, рвота, которая не сопровождается облегчением.
Локальная симптоматика позволяет определить область, на которую пришёлся удар. При повреждении затылочной части нарушается работа зрительного аппарата. Объясняется это расположением нервного пути от глазных яблок. Пациенты жалуются на слепоту, двоение в глазах.
Симптомы ушиба головного мозга
Ушиб классифицируется на степени, в зависимости от тяжести поражения. Лёгкое характеризуется следующими симптомами:
- обморок не более 10 минут;
- быстрые темпы восстановления организма без вмешательства врачей;
- непроизвольные движения глазных яблок;
- уменьшенная чувствительность в противоположной стороне тела;
- постепенное исчезновение симптоматики, отсутствие осложнений. При лёгкой степени клиническая картина полностью исчезает в течение 3 недель.
Ушиб средней тяжести сопровождается следующими нарушениями:
- обморок длительностью до 4 часов;
- приглушенность сознания на протяжении суток;
- выраженные общемозговые симптомы;
- менингеальный синдром;
- нарушение работы речевого аппарата;
- невозможность контролировать движения правых или левых конечностей;
- учащённое дыхание.
Тяжелая степень несёт смертельную угрозу, сопровождается следующими симптомами:
- приглушенность сознания на протяжении нескольких дней;
- нарушения в работе сердечно-сосудистой системы;
- дисфункция органов дыхания;
- утрата воспоминаний о событиях, которые предшествовали ушибу;
- нарушение работы зрительного аппарата;
- постоянное чувство тревоги;
- психическая возбудимость.
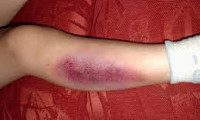
Симптомы ушиба мягких тканей головы
Травмирование мягких тканей без повреждения головного мозга не представляет большой опасности. Это распространённая травма. Основной симптом — наличие припухлости на голове после удара. При её прощупывании появляются болезненные ощущения. Ушиб мягких тканей тяжёлой степени сопровождается покраснением кожных покровов, помутнением сознания, кровотечением из носовой полости, рвотой, постоянной усталостью, повышенной местной температурой.
Провоцирующие факторы для ушиба мягких тканей и ушиба головного мозга одинаковые:
- травма во время занятия спортом;
- эпилептический приступ;
- повреждение головы во время драки;
- несоблюдение техники безопасности;
- падение с высоты на голову;
- бытовая травма;
- дорожное транспортное происшествие;
- детская травма.
Диагностика
Обследование при ушибе головы включает следующие процедуры:
- рентгенографию используют для исключения вероятности разрушения костной ткани, а также для выявления локальных очагов повреждений;
- при помощи спинномозговой пункции определяют концентрацию эритроцитов;
- компьютерная томография определяет область поражения, отёчности.
Для определения тяжести поражения пациента направляют на прохождение шкалы Глазго.
Лечение
Тактика лечения зависит от степени тяжести ушиба, его разновидности. В случае повреждения только мягких тканей используют медикаментозную методику. Для терапии ушиба головного мозга назначают оперативное вмешательство. Врачи выделяют несколько показаний для проведения операции:
- размер гематомы более 40 миллиметров;
- смещение структур мозга более, чем на 5 миллиметров;
- низкая эффективность лекарственных препаратов после гипертензии внутричерепного характера.
Медикаментозное лечение подразумевает использование мочегонных средств для уменьшения отёчности, кислородную терапию, приём противосудорожных лекарств, поддержание артериального давления в пределах нормы. Антигипоксанты применяют для уменьшения ишемических изменений, ускорения восстановления нервных тканей.
Специфических мер, помогающих снизить вероятность получения ушиба, нет. Врачи советуют отказаться от употребления алкогольных напитков, курения, соблюдать технику безопасности во время занятий спортом и на производстве, при высоком риске получения ушиба головы использовать защитный шлем.
Последствия зависят от своевременности начала лечения ушиба головы и тяжести заболевания. Лечение лёгкой степени не требует большого внимания и быстро исчезает без осложнений. У средней и тяжёлой степени врачи выделяют следующие возможные последствия:
- апаллический синдром, подразумевает, что больной находится в сознании но не реагирует на внешний мир кроме болезненных ощущений;
- возможен паралич мышечных тканей;
- доброкачественные новообразования головного мозга;
- формирование гнойного очага;
- хроническая внутричерепная гипертензия;
- постоянные мигрени;
- воспалительный процесс оболочек головного мозга;
- смертельный исход;
- инвалидность;
- вторичный эпилептический синдром.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Ушиб головного мозга
Ушиб головного мозга — вид черепно-мозговой травмы, сопровождающийся ограниченными морфологическими изменениями церебральных тканей. Проявляется утратой сознания, амнезией, рвотой, головокружением, анизокорией, различной очаговой симптоматикой, менингеальным симптомокомплексом, изменениями сердечного и дыхательного ритма. Основной метод диагностики — КТ головного мозга. Консервативное лечение: коррекция жизненно важных функций, нормализация внутричерепного давления, нейропротекторная терапия. Хирургическое лечение производится строго по показаниям, включает трепанацию черепа, декомпрессию и удаление очагов ушиба.
Общие сведения
Ушиб головного мозга (УГМ) составляет порядка 25-30% всех черепно-мозговых травм (ЧМТ). Отличием ушиба мозга от его сотрясения является наличие морфологических посттравматических изменений в церебральных тканях. Различают три степени тяжести ушиба. Первая, наряду с сотрясением головного мозга, относится к легким ЧМТ, вторая — к ЧМТ средней тяжести, третья — к тяжелым ЧМТ. Оценку тяжести ушиба осуществляют по степени расстройств сознания, тяжести состояния пострадавшего, выраженности неврологического дефицита, данным томографических исследований. По данным статистики, в России ушиб головного мозга распределяется по степеням тяжести следующим образом: легкий — 33%, средней тяжести — 49%, тяжелый — 18%.
Ушиб головного мозга в 2-3 раза чаще наблюдается у лиц мужского пола. По различным данным в 5-20% случаев этого вида ЧМТ выявляется алкогольное опьянение пострадавшего. В настоящее время тяжелый ушиб головного мозга выступает одной из ведущих причин летальности и инвалидизации среди лиц в возрасте до 45 лет. В связи с этим своевременность диагностики и поиск оптимальных способов лечения УГМ являются приоритетными задачами травматологии, нейрохирургии, неврологии и реабилитологии.
Ушиб головного мозга
Причины ушиба головного мозга
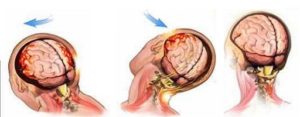
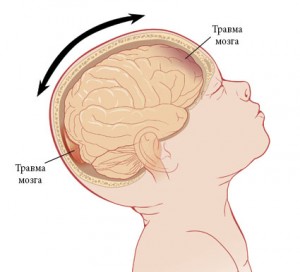
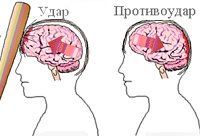
Ушиб головного мозга возможен в результате транспортной аварии, профессиональной, бытовой, криминальной или спортивной травмы. В детском дошкольном возрасте УГМ обусловлен преимущественно различного рода падениями. Ушиб мозга может произойти при внезапном падении пациентов во время пароксизма эпилепсии или дроп-атаки. Зачастую УГМ сопровождается переломом черепа, в половине случаев — внутричерепным кровотечением (субарахноидальным кровоизлиянием, образованием субдуральной или внутримозговой гематомы).
Патофизиология УГМ включает первичное и вторичное повреждение. Первичное повреждение происходит непосредственно при травме и обусловлено смещением мозга в черепной коробке, смещением полушарий по отношению к стволу мозга, гидродинамическим фактором. В результате возникают структурные повреждения нейронов и клеток глии, разрывы синаптических связей, сосудистые повреждения и тромбозы. Очаги УГМ могут иметь единичный и множественный характер, локализуются не только в зоне удара, но и в области противоудара. Вторичное повреждение является следствием деструктивных метаболических процессов, инициируемых первичным повреждением. В области ушиба развивается асептическое воспаление и отек, нарушается кровообращение и метаболизм нейронов. Все это приводит к расширению зоны ушиба. Исходом первичного и вторичного повреждения является некроз нейронов, который и обуславливает возникновение неврологического дефицита.
Симптомы ушиба головного мозга
УГМ легкой степени сопровождается утратой сознания до десятков минут. Затем наблюдается умеренная оглушенность, сонливость, может быть неполная ориентация во времени и в окружающем. Пострадавшие жалуются на постоянную цефалгию (головную боль), слабость, тошноту, головокружение. Отмечается не дающая облегчения рвота, возможно многократная. Наблюдается амнезия: пациент не помнит предшествовавшие ЧМТ события (ретроградная амнезия) и еще некоторое время после травмы не может запомнить того, что с ним происходит (антероградная амнезия). Зачастую развивается тахикардия или, наоборот, брадикардия, реже — артериальная гипертензия.
В неврологическом статусе: анизокория, нистагм, асимметричность сухожильных рефлексов, невыраженный менингеальный симптомокомплекс, может быть легкий гемипарез. Когда УГМ сопровождается субарахноидальным кровоизлиянием, менингеальный симптомокомплекс ярко выражен. При легкой степени ушиба все указанные проявления регрессируют в период от 2-х до 3-х недель.
УГМ средней степени проявляется бессознательным состоянием в течение от десятков минут до 4-5 ч. При восстановлении сознания наблюдается интенсивная цефалгия, повторная рвота, кон-, антеро- и ретроградная амнезия. Амнезия, умеренное или глубокое оглушение и дезориентация могут сохраняться до нескольких суток. Возможны психические отклонения. Зачастую имеет место субфебрилитет, бради- или тахикардия, артериальная гипертензия, учащенное дыхание. В неврологическом статусе выявляются очаговые симптомы, варьирующие в зависимости от локализации зоны ушиба. Как правило, отмечаются различной выраженности гемипарезы и гемигипестезия, нарушения речи (моторная афазия), анизокория и глазодвигательные расстройства. Обычно указанная симптоматика постепенно исчезает спустя 4-6 недель после ЧМТ.
УГМ тяжелой степени отличается большей длительностью бессознательного состояния (до нескольких недель). Зачастую имеет место моторное возбуждение. Тяжелый ушиб головного мозга протекает с дисфункцией жизненно важных систем: артериальной гипотонией или гипертензией, тахи- или брадиаритмией, нарушением дыхательного ритма на фоне тахипноэ. В начальном периоде после ЧМТ доминирует стволовая симптоматика: тонический нистагм, двусторонний птоз и мидриаз, децеребрационная ригидность, дисфагия, двусторонние стопные патологические рефлексы, симметричная гипо- или гиперрефлексия. На этом фоне выявляются признаки поражения полушарий: гемипарез, гемигипестезия, оральный автоматизм и др. Возможна гипертермия до 41°C, судорожные пароксизмы. Неврологическая симптоматика имеет длительное течение и не регрессирует в полной мере. Различной выраженности психические и/или неврологические изменения остаются в качестве стойких резидуальных следствий ЧМТ.
Диагностика ушиба головного мозга
Основным методом диагностики УГМ в современных условиях является КТ головного мозга. Томографическая картина отличается в зависимости от тяжести ушиба. При легкой степени очаги с уменьшенной плотностью выявляются лишь в 40-50% случаев. В зоне ушиба на томограммах отмечается отечность, петехиальные кровоизлияния. Отечность может распространяться на всю долю мозга или даже на целое полушарие, приводить к умеренному сужению ликворных пространств.

Аксиальная КТ головного мозга без контрастного усиления. Определяется контузионный очаг в правой лобной доле, представленный геморрагическим компонентом, зоной детрита и отека
Ушиб средней тяжести характеризуется наличием на томограммах очагов ушиба в виде зон пониженной плотности. При геморрагическом пропитывании очаг ушиба может иметь повышенную плотность. При тяжелом ушибе томография визуализирует очаги как повышенной, так и пониженной плотности. В первом случае речь идет о сгустках крови, во втором — об участках размозжения и отека. При крайне тяжелых поражениях зона деструкции церебральной ткани уходит вглубь к подкорковым структурам.
В ходе лечения КТ также проводят в динамике. Наблюдения показывают, что в случае легкой или средней тяжести ушиба с течением времени происходит полное исчезновение очаговых изменений. В случае тяжелого УГМ наблюдается уменьшение площади очагов деструкции, а затем их трансформация в кисты головного мозга или участки атрофии. Чем тяжелее ЧМТ, тем более медленно проходят указанные изменения, визуализируемые при помощи КТ.
Лечение ушиба головного мозга
Ушиб головного мозга является однозначным показанием к госпитализации пострадавшего. Лечение проводят неврологи и нейрохирурги, а затем реабилитологи. Консервативная терапия включает, прежде всего, нормализацию жизненно важных функций: коррекцию гемодинамики с постоянным мониторингом АД, дыхательную поддержку, мониторинг и коррекцию внутричерепного давления (фуросемид, ацетазоламид, маннитол). Проводится нейропротекторное лечение (эритропоэтин, цитиколин, прогестерон, статины) и симптоматическая терапия (коррекция гипертермии, противосудорожная терапия, купирование головной боли, противорвотные средства и т. п.).
В 15-20% УГМ осуществляется хирургическое лечение. Оно показано при развитии сдавления головного мозга и дислокационном синдроме, при наличии очага размозжения объемом более 30 см³, очага объемом 20-30 см³ с масс-эффектом и смещением срединных структур более 5 мм или при наличии более мелких очагов, сопровождающихся прогрессивным усугублением неврологической симптоматики.
Операция проводится путем трепанации черепа. При наличии объемного очага размозжения производится его удаление. Осуществляется костно-пластическая трепанация черепа, при которой после удаления очага костный и кожно-апоневротический лоскуты устанавливаются на место. При высоких цифрах внутричерепного давления операцию дополняют декомпрессионной трепанацией черепа. Если очаги размозжения имеют маленький объем, но сопровождаются выраженной отечностью мозговых тканей, показана декомпрессионная трепанация без удаления очагов.
Прогноз при ушибе головного мозга
Последствиями УГМ могут быть посттравматическая гидроцефалия; локальная церебральная атрофия; формирование субдуральной гигромы, хронической субдуральной гематомы, посттравматической церебральной кисты; возникновение посттравматического арахноидита, оболочечно-мозговых спаек, приводящих к возникновению эпилепсии или различных форм психопатии. В отдаленном будущем ушиб головного мозга может обуславливать развитие болезни Паркинсона или болезни Альцгеймера.
Легкий УГМ обычно имеет благоприятный исход с полным восстановлением неврологических и психических функций. УГМ средней тяжести при своевременном и адекватном лечении также приводит к выздоровлению. После него могут наблюдаться гидроцефалия, вегето-сосудистая дистония, астения, легкое нарушение координации движений. Тяжелый УГМ приводит к летальному исходу примерно в 30% случаев. Среди выживших большой процент инвалидов. Основными причинами инвалидизации выступают: эпилепсия, психические расстройства, парезы и параличи, нарушения речи.
- Moustafine R. I., Bobyleva V. L., Bukhovets A. V., Garipova V. R.,Kabanova T. V., Kemenova V. A., Van den Mooter G. Structural transformations during swelling of polycomplex matrices based on countercharged (meth)acrylate copolymers (Eudragit® EPO/Eudragit® L 100-55). Journal of Pharmaceutical Sciences. 2011; 100:874–885. DOI:10.1002/jps.22320.
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- Puccinotti, «Storia della medicina» (Ливорно, 1954—1959).
- https://dreamsmedic.com/spravochniki/nejrotravmatologiya/terminyi-na-s/sudorozhnyij-sindrom-pri-chmt.html.
- https://cmrt.ru/zabolevaniya/travmy/ushib-golovy/.
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_neurology/brain-contusion.
- М.П. Киселева, З.С. Смирнова, Л.М. Борисова и др. Поиск новых противоопухолевых соединений среди производных N-гликозидов индоло[2,3-а] карбазолов // Российский онкологический журнал. 2015. № 1. С. 33-37.
- Moustafine R. I., Bobyleva V. L., Bukhovets A. V., Garipova V. R.,Kabanova T. V., Kemenova V. A., Van den Mooter G. Structural transformations during swelling of polycomplex matrices based on countercharged (meth)acrylate copolymers (Eudragit® EPO/Eudragit® L 100-55). Journal of Pharmaceutical Sciences. 2011; 100:874–885. DOI:10.1002/jps.22320.