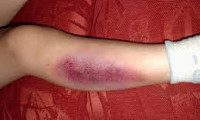
Диагностика травмы головы при сотрясении и ушибе головного мозга
По прежнему на начальном этапе диагностики при черепно-мозговой травме первым диагностическим методом является рентгенография костей черепа. Для изучения места и степени повреждения мозговой ткани лучше всего подходит МРТ головного мозга. При сотрясении головного мозга проведение процедуры диагностики МРТ головного мозга пациенту не требуется.
Проведение в целях диагностики люмбальной пункции (ЛП) позволяет наиболее точно, по сравнению с другими методами, распознать субарахноидальное кровоизлияние и степень его выраженности, выявлять реакции оболочек мозга на ЧМТ, обнаруживать воспалительные осложнения ЧМТ и травм позвоночника.
Наиболее типичные признаки и симптомы черепно-мозговой травмы, встречающиеся в остром периоде после её получения (удар по голове, падение, автомобильная авария и т.д.):
- повреждение скальпа
- ссадины и отёки
- перелом костей черепа
- носовое кровотечение и выделения ликвора из носа
- мышцы шеи напряжёны
- потеря сознания
Признаки и симптомы черепно-мозговой травмы (сотрясение головного мозга, ушиб головного мозга).
По результатам неврологического осмотра уже может быть поставлен диагноз. Если диагноз будет предварительным и потребует уточнения, то пациенту будут даны дополнительные инструментальные или лабораторные диагностические назначения.
Возможные дополнительные инструментальные или лабораторные диагностические назначения для уточнения диагноза при черепно-мозговой травме:
- РЭГ, УЗДГ сосудов шеи и головного мозга, ЭхоЭГ
- рентгенгорафия костей черепа, шейного отдела позвоночника с функциональными пробами
- МРТ головного мозга
- МРТ ангиография сосудов головного мозга
- МРТ шейного отдела позвоночника и т.д.
- Люмбальная пункция (ЛП) для анализа состава спинномозговой жидкости (ликвора)
Магнитно-резонансная томография головного мозга (МРТ) проводится при диагностике пациента с черепно-мозговой травмой (ушиб, сдавления головного мозга и т.д.).
Шкала комы Глазго (ШКГ)
При оценке степени тяжести пациента от полученной травмы головного мозга специалисты учитывают уровень неврологического дефицита (выпадений функций) и уровень ясности сознания. Для простоты оценки в клинической практике все эти показатели (очаговые неврологические симптомы, уровень сознания) были сведены в бальную таблицу Glasgow Coma Scale (GCS) нейрохирургами из Университета Глазго в 1974 году (профессорами Graham Teasdale и Bryan J. Jennett).
Шкала комы Глазго (ШКГ) при черепно-мозговой травме:
Показатель | Ответная реакция | Балл |
Движение (Д) | Выполнение спонтанных движений по команде | 6 |
| Целесообразное отталкивание в ответ на боль | 5 | |
| Отдергивание конечности в ответ на боль | 4 | |
| Патологическое сгибание в ответ на боль (декортикация) | 3 | |
| Патологическое разгибание в ответ на боль (децеребрация) | 2 | |
| Нет двигательного ответа | 1 | |
Речь (Р) | Ориентация в пространстве и времени | 5 |
| Спутанная речь, дезориентация | 4 | |
| Произносит непонятные слова | 3 | |
| Произносит непонятные звуки | 2 | |
| Нет речевого ответа | 1 | |
Открывание глаз (Г) | Спонтанное | 4 |
| На команду, обращённую речь | 3 | |
| На боль | 2 | |
| Не открывает глаза | 1 | |
Общее значение | 3-15 |
Примечание: Кома в баллах = Д + Р + Г. У пациентов, набравших 3 или 4 балла по шкале комы Глазго, вероятность смерти или перехода в остаточное вегетативное состояние равна 85%. У пациентов, набравших больше 11-ти баллов по шкале комы Глазго, вероятность смерти или перехода в остаточное вегетативное состояние равна всего лишь 5-10% и 85% составляет вероятность недееспособности средней степени тяжести или полного восстановления. Средние значения баллов по шкале комы Глазго коррелируют с пропорциональными шансами на восстановление.
Классификация черепно-мозговой травмы основывается на множестве факторов. Альтернативная шкала тяжести черепно-мозговой травмы.
| Степень тяжести | Структурные изменения (МРТ, КТ) | Потеря сознания | Спутанность сознания | Посттравматическая (ретроградная) амнезия | Шкала комы Глазго (ШКГ), баллы |
| Лёгкая | Норма | 0-30 мин (<20 мин — 1 ч) | Момент травмы <24 ч | <24 ч | 13-15 |
| Средняя | Норма или патология | >30 мин, но <24 ч | >24 ч | 1-7 сут | 9-12 |
| Тяжёлая | Норма или патология | >24 ч | >24 ч | >7 сут | 3-8 |
Патофизиологические изменения и интенсивная терапия при черепно-мозговой травме
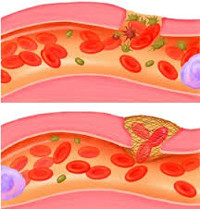
- Ауторегуляции мозгового кровотока является одной из важнейших систем сохранения баланса внутримозгового давления. Мелкие сосуды головного мозга реагируют на гидростатическое давление и регулируют свой тонус для поддержания постоянства мозгового кровотока в пределах среднего артериального давления от 60 до 160 мм рт. ст. Как только при тяжелой травме мозга кривая регулирования давления смещается вправо, случайные изменения системного артериального давления могут привести к тяжелым и линейным изменениям мозгового кровотока, которые приводят к патологическим и необратимым состояниям, таким как мозговая гипоперфузия (ишемия мозга) или гиперперфузия (гиперемия мозга).
- Изменения объема мозгового кровотока и системного артериального давление приводят к расширению (вазодилятация) или сужению (вазоконстрикция) сосудов головного мозга. Церебральная вазодилятация (расширение просвета сосудов) может привести к снижению системного артериального давления. Это вызывает увеличение церебрального объема крови и подъем внутричерепного давления. Подобная сосудистая реакция также может быть инициирована гипоксемией, дегидратацией, или гипокапнией (вследствие гипервентиляционной терапии).
- Снижение церебрального перфузионного давления вызывает вазодилятацию (расширение) мозговых сосудов и последующее увеличение объема церебральной крови. Снижение церебрального перфузионного давления часто связано со снижением системного артериального давления. Превысив возможности авторегуляции, гиперперфузия может повысить риск гиперемии мозга. И наоборот, при падении системного артериального давления ниже границы возможностей по его коррекции организмом, возможно снижение церебрального перфузионного давления и возникновение ишемии головного мозга.
- Избыточная гипервентиляция вызывает сужение сосудов (вазоконстрикцию) и снижение мозгового кровотока, что приводит к ишемии головного мозга. В результате цереброваскулярной чувствительности к уровню CO2 в крови, дилатации (расширение) кровеносных сосудов мозга, вызванная повышением парциального давления углекислого газа (PaCO2), может повышать внутричерепное давление и способствуют увеличению объема крови в головном мозге (отёк мозга). Если это происходит, то исход для пациентов с тяжелой черепно-мозговой травмой может быть плохим. С другой стороны, когда парциальное давление углекислого газа (PaCO2) в крови падает, сосуды головного мозга сжимаются (вазоконстрикция), что приводит к уменьшению объема крови и, в конечном счете, к снижению внутричерепного давления.
- Увеличение эндогенных катехоламинов (индуцированный симпатической системой выброс катехоламинов) вызывает сужение (вазоконстрикцию) периферических сосудов, что повышает системное артериальное давление (нейрогенная гипертония) после черепно-мозговой травмы. Как результат, системное артериальное давление будет сохраняется, даже несмотря на наличие гиповолемии. Маннит, как осмотический диуретик, исторически применялся у пациентов с повышенным внутричерепным давлением. При использовании не по назначению, однако, маннит вызывает чрезмерное внутрисосудистое обезвоживание (дегидратацию). В результате обезвоживания и нарушения гемодинамики формируется неустойчивое состояние мозгового кровотока с эпизодами внезапной гипотензии. Для предотвращения внезапных катастрофических падений артериального давления (гипотензии) после черепно-мозговой травмы (ЧМТ), следует избегать рутинного применения маннита и внутрисосудистого обезвоживания (дегидратации).
- Гипергликемия также часто развивается после тяжелого повреждения головного мозга или похожего стрессового для организма события. Высокий уровень глюкозы в крови после черепно-мозговой травмы (ЧМТ), по-видимому, связан с более высокой степенью тяжести травмы мозга и неблагоприятным неврологическим исходом для пациента. До сих пор мало известно о роли глюкозы в крови в формировании вторичных механизмов повреждения нейронов после травмы мозга. Лучшее время для начала применения глюкозо-содержащих жидкостей для поддержания питания тоже под вопросом, так как острая гипергликемия (повышенный уровень глюкозы в крови) может изменить неврологический исход для пациента. Остается выяснить, способна ли лишь одна гипергликемия вызвать воспаление тканей головного мозга при острых критических состояниях с участием накопления нейтрофилов.
Лечение травмы головы при сотрясении и ушибе головного мозга
В зависимости от тяжести проявлений и причин возникновения симптома головной боли, очаговых нарушений в неврологическом статусе, уровня расстройства сознания у пациента при подтверждённом лечащим врачом диагнозе сотрясения и ушиба головного мозга возможны следующие лечебные действия:
- соблюдение постельного режима
- медикаментозная терапия (НПВС, анальгетики, гормоны)
- блокады — инъекции анестетиков в места крепления заднешейных мышц
- люмбальная пункция
- мануальная терапия
- физиотерапия (УВЧ, СМТ и т.д.)
- лечебная гимнастика
- иглоукалывание
- оперативное лечение
Люмбальную пункцию применяют для ускоренной санации спинномозговой жидкости, восстановления ликворотока, в том числе после хирургического вмешательства. В таких случаях — при отсутствии противопоказаний — извлекают до 10-20 мл спинномозговой жидкости и более.
Внимание! При наличии жалоб на длительную или хроническую, а так же острую головную боль необходимо обратиться к невропатологу или нейрохирургу за консультацией в первую очередь. Очень распространено ошибочное действие со стороны родственников больного с черепно-мозговой травмой (ЧМТ), когда начинается самодиагностика с проведением томографии, УЗДГ, ЭЭГ и т.д. При этом нет и намёка на попытку очного обращения за консультацией к специалисту по нейротравме.
— —
—
— —
2000
: — , .. ; ..; .. ; ..; .. ; ..; .. ; ..; ..
, — , — — (), , . .
1. —
III (1982).
:
- .
- :
- ) ;
- ) ;
- ) .
- 3. .
— . , , .
, , .. , , .
, . , , , . — ( ).
, , .
2. —
2.1.
— . ( ): ( 5-8 ); -, — ; ( ); , .
; ; ; ; ; ( ). , . , , .
. : ; ; — ( 12 ); , , ; ( ) ; ; ; .
( ) : ; ; ( ) . . ( 250 ). 25-30% , 15-20% . 5-7 . . ( ) ( ). : , , . ( 4-7 ). 7 . ( 11 ). ( ) . , . : ; ; . , , 2-4 ( ). , , . , — -. 1,5 . . — ( -), — . , — , , . , , ( , 1992). ( ).
2.2.
, , , . , , , , .
2.2.1.
( ). , . . ( .1-2 ). -, , . .
; ; ; ; .
: ; ; ; () ; ; ; ; ; ; ; ( ); ; . . , . . . — , . . 3-4 , . 9-10 . — , , . , . ( ) — . , , . () , , 4 . — , 1-2- . — , (+8 +28 .). , , , . , , . , , . , . 20 . — , , . — ( 20-30 ) .
2.2.2.
( ), . ( ) , . , , . , .. () . .
, . , , , , .. , .
. , , ; , , . . ( ), , , .. : ; ; ; ; ; ; ; ; ; ( , , , ). ( 3-5 ) , . . : ( ); ( ); ; . — , . , , . . — , — . — , , . — -. 3-4 , , , . 2 , , , . ; . , , , , -, . : , , VII XII — , , , , , (, .).
2.2.3.
, ( ) , ( ), . , . , , , , , , , , , , , ( ) , , , , , , , , . . , . . , , : . , , , . — () . . , , — , . , , , , , . — . . — -, — — . — . . . — -, . , . — , , , , . ( , , ). , . , -, . . . , ( +54 +76 . . .) ( +16 +28 . . .), ( ). 30-40 () . , , . , , . , , . ( , ) — .
2.3. ( , , , , )
( , , , ..), ( , , , , .) ( , , , , .) . — (, , , ) , . , , . .
3.
3.1.
, — , . ( ) ( ). . — , ( ). , , , , (, , ). , , , . , ( , , .), (-), , , , , , , . — , — , ( .. ) — . , . (- , , , .). , — , — , , , . () — ( — , — ), — :
- ) — — ( );
- ) — , — .
(- , .) .
3.2.
3.2.1.
— ( — , 1996). , , :
. :
- ( , ) ( ) ; , ;
- , , ( ).
. ( — ):
- ;
- III-IV ( — , — , );
- ;
- ;
- , ;
- ;
- — ;
- , ( ) , , ;
- .
— , :
- , ; — — . , — — .
- , , — ( , 120 ) :
- ) ( 1 ), , , (), (), (), (), (100% );
- ) , , , , (75% );
- ) , , , , , :
- — , , , , , (4-10 ), 20 (60% );
- — , , , , (2- ), 10 20 (45% ).
3.2.2.
, , 112 2 … (1996). :
- , — ( .. ) 21 ;
- ( , 120 ) ( 10 30% ), — , , … (1996). :
- — , , , , , , , , 4-10 (30% );
- — , , , , ( , , , ., 4 20% ; — , . 15% ; , 10% ).
3.2.3.
, — , :
- ) ( 21 ) ;
- ) (5%) .
( ). ( — ), ., 1995 . , , :
- ………………………….2022 ;
- ………….4560 ;
- ……….8095 .
- — , (, ):
- ) ………………………………………….. 4050 ;
- ) ………………………………………… 6070 ;
- ) ………………………………………… 80100 ;
, , , , , ( , , ..).
( ), ( ) .. , , , ..
. 26 …, , :
- (, ) ( , );
- ;
- , , ;
- , , .
˸ — :
˸ — : / .., .., .. . .: , 2016. 23 .
˨ —
XXXXIII . -, 15 2016 .
2016
:
, , , . . ..
, , . . ..
,, . . ..
, , — . . ..
, . . ..
, — , — , .
— . . ..
— . . ..
1. — ()
˸ ( — , ) , , , , ( 30 ) / ( 24 ). ( 1-2 ), 5-20% , , , . , , , , , , , , , , , , . , , , (Mott TF et al., 2012). () (Teasdale G.M. Jennett B., 1974), 13-15 30 (Vos P.E. ., 2002, 2012). , , . , , .
: , , , , ; (1 ) , ( , , ), — . , , .
. . . ( 33-45 29-36 H) . — ( 1-1,5 ) — .
. , ( 18 28 ). , , , . , . , . . , 3 2 , . , , .
2.
2.1 ( )
1999 . (EFNS) һ (Task force on Mild Traumatic Brain Injury). 2002 EFNS , (13-15 ), /
30 , 60 , . , 3181 (CHIP) 100% (Smits M et al., 2007). 2012 , : , .
EFNS 2012 . 1 2. (Vos P.E. et al, 2012).
1. — .
| 13-15 | ||
| 1 | 15 | 1 |
| 2 | 15 | ≥ 1 ≥ 2 |
| 3 | 13-14 |
2. ( Canadian Closed Injury Rule — CHIP)
> 60 |
15 |
2 |
4 |
( ) |
40-60 |
2-4 |
1 |
2.2. ()
DSM-IV , ≥3 :
- 1)
- 2)
- 3)
- 4)
- 5)
- 6) ,
- 7)

— (American Psychiatric Association. Task Force on DSM-IV, 2000).
-10 :
- 1)
- 2)
- 3)
- 4)
- 5)
- 6)
- 7)
 , (World Health Organization (WHO), 2009).
, (World Health Organization (WHO), 2009).
3.
10% , 1-2% (Ibanez J., 2004; P. E. Vosa, 2012). 23199 , , , 8,2% , (Chen Y.H., 2011). , 10.21 (95% CI, 8.71-11.96), 4.61 (95% CI, 4.16-5.11) 2.32 (95% CI, 2.17-2.47) 3- , 1- 5- .
, , , (McKee A.C., 2013). , , 3 (Chen H., 2007), 3,8-4,3 (Bower J.H., 2003; Goldman S.M., 2006), — 1,8 (Morr JA, 1991).
, , . (second impact syndrome), (Wetjen N, 2010). , (brain vulnerability) , , , . (Giza CC, 2001).
4.
, .. . . , , ..
4.1. (, III)
Advanced Trauma Life Support (ATLS) Advanced Pediatric Life Support (APLS) [14] , ( ). , , , .
. , / , , ( , ), , [15-17]. , ( ). : <15 30 ; =15 — 30 2 , 4 2 . — ( ).
, (Culotta V.P. et al., 1996; Gomez P.A. et al., 1996) ( ).
, .. (Teasdale G.M. et al., 1990; Stein S.C. and Spettell C., 1995; Gomez P.A. et al., 1996) ( ).
( ) . , (van der Naalt J. et al., 1999). 24 ( ) 100% ( II) (van der Naalt J. et al., 1999). , , .
()
, . , , , .
, ( , eye-tracking technology) (Maruta J, 2010).
4.2.
, , . , (Stein SC, 1992) , 209 1538 (13,6%) , 58 (3,8%) . ( ) (Haydel M.J. et al., 2000; Stiell I.G. et al., 2001).
EFNS , (. 1).
:
- 1 (. 1). (. 1) ( ).
- 5 (Chalice study [7] North American [13] prospective cohort study) ( ).
- 5 , , ( ).
- 2 : , ( ), ( 5 ), , ( ).
- 2 , , , , ( ).
- — ( ).
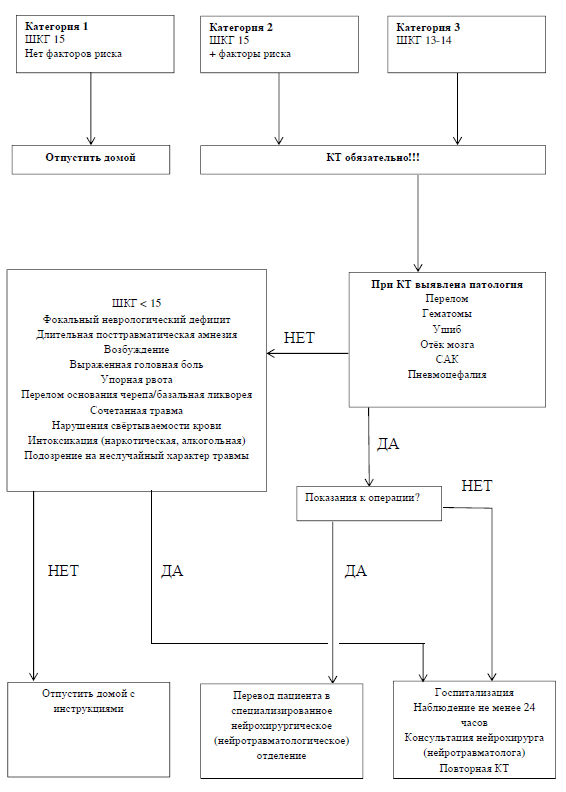
.1. — . ;
4.3. ()
, , , , — , -, -, , . , (Henry L.C., 2014; Shin S.S., 2014).
— (Wilson J.T. et al., 1988; Yokota H. et al., 1991; Levin H.S. et al., 1992; van der Naalt J. et al., 1999). , . — , , (Zakharova N et al., 2014).
4.4. — ()
(, , .). ( , , ), . , . 3-5 .
4.5. ()
. ( .., 2014) , . ( 13-15 ) . , .
-10:
- S06.0
- S06.3 ( ).
- F07.2
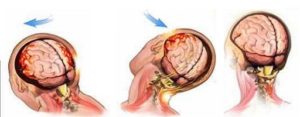
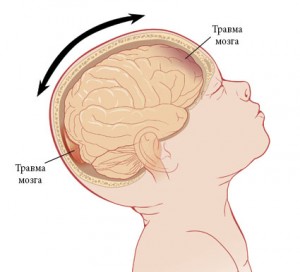
, , , (Genarelli T.A., 1971, 1973). (Povlishock J.T., 1996). , , , ( ), ( ) (Denny-Brown D. et al, 1941; Povlishock J.T., 1996). , , , , . , ( .., 1998; .., .., 1998). , , . , ; , . , (Denny-Brown D. et al, 1941; Povlishock J.T., 1996).
5.
45 (Jennett, 1996; Kraus et al., 1996). ˸ — () — 60-95% ( .. ., 2008; .. ., 1998). 22:1. 4:1. (0,04-0,29%) (Klauber et al., 1989). — , , , .
: , , ..
6.
() , .
, . . -, — .
, , , . . , , , . . , .
, , , , , , . , , .
. , , , , , , .
, . , . , — , , , , .
. — . ( ), , , . , , , , , 2-3 .
() . , , ( ), , , . ( ) . 2-3 .
, . , , , . -, -, , . , ; 3 7 , , . , , .
, , , ( , ..), , .
, , , . , .
. , , . -, -, . , . . , . , . ( , , , ); 2-3 .
7.
1.
- , , ( , , , , ) . ( )
- , <15 , , . ( )
- — 2 ( ).
:
, — . ( .., .., .., 2009). , .
, , , .
2.
, . , , , (Finnoff JT, 2011). , , , , , .
, , , . , , ( ), ( ), , , , . (Schierhout G. and Roberts I., 1998).
(Saab M. et al., 1996).
()
0,2 3,1%. , , . (Stein S.C. and Ross S.E., 1992; Culotta V.P. et al., 1996; Gomez et al., 1996; Haydel M.J. et al., 2000; Stiell I.G. et al., 2001). (Paterniti S. et al., 1994; Servadei F. et al., 1995; Servadei, F. 1997). (Mendelow A.D. et al., 1979; Seelig J.M. et al., 1984; Servadei F., 1997).
()
4-5 , . ( 7 ) . 7-14 , 3-4 .
: . — 10-15% ( , ).
3. (EFNS)
| * |
|---|
— / . |
5 — , . |
5 . |
5 , . |
2 , ( ), ( 5 ), , . |
2 , , , , . |
, — , ( , , , , ) . |
, <15 , , . |
— . |
, , . : <15 30 ; =15 — 30 2 , 4 2 . -. |
— 2 . |
* :
- I: , , , — .
- II: , , .
- III: , , , .
:
- : , I II, .
- : , II.
- : , III.
.
:
- .., .. — // — . .: , 1998. .1. . 47-123.
- .., .., .. : // . — 2008. — .2. — 1. — . 12 -21.
- .. ?/ .., .., .. // . — 2009. — 9.- .64-68. — . 2009
- .. — // — . .: , 1998. .1. . 169-225.
- Culotta VP, Sementilli ME, Gerold K, Watts CC (1996). Clinicopathological heterogeneity in the classification of mild injury. Neurosurgery 38:245250.
- Denny-Brown D., Russel W.R. Experimental cerebral concussion // Brain. 1941. N 64. P. 93-164.
- Dunning J, Daly JP, Lomas JP, Lecky F, Batchelor J, Kway Jones K. Derivation of the children Ôs injury algorithm for the prediction of important clinical events decision rule for injury in children. Arch Dis Child 2006; 91: 885891.
- Genarelli T.A. Cerebral concussion and diffuse brain injuries // In: Copper P. Injury. Baltimore, 1993. P.137-158.
- Genarelli T.A., Ommaya A.K., Thibault L.E. Comparison of linear and rotational acceleration in experimental cerebral concussion. In 15th Stapp Car Crash Conference Proceedings. New York: SAE, 1971 . P. 797-803.
- Gomez PA, Lobato RD, Ortega JM, De La Cruz J (1996). Mild injury: differences in prognosis among patients with a Glasgow Coma Scale score of 1315 and analysis of factors associated with abnormal CTfindings. Br J Neurosurg 10:453460.
- Haydel M.J., Preston C.A., Mills T.J. et al. (2000). Indications for computed tomography in patients with minor injury [see s]. N Engl J Med 343:100105.
- Krauss JK, Tränkle R, Kopp KH. Post-traumatic movement disorders in survivors of severe injury. Neurology. 1996 Dec;47(6):1488-92.
- Kuppermann N, Holmes JF, Dayan PS, et al. Identification of children at very low risk of clinically important brain injuries after trauma: a prospective cohort study. Lancet 2009; 374: 11601170.
- Levin H.S., Williams D.H., Eisenberg H.M., HighW.M.Jr, Guinto F.C. Jr (1992a). Serial MRI and neurobehavioural findings after mild to moderate closed injury. J Neurol Neurosurg Psychiatry 55:255262.
- Luke C. Henry. Understanding Concussive Injuries Using Investigational Imaging Methods. // Niranjan A., Lunsford L.D.: Concussion. Prog. Surg. Basel, Karger, 2014, vol 28, pp 63-74.
- Mendelow A.D., Karmi M.Z., Paul K.S., Fuller G.A., Gillingham F.J. (1979). dural haematoma: effect of delayed treatment. Br Med J 1:12401242.
- Mott TF1, McConnon ML, Rieger BP. Subacute to chronic mild traumatic brain injury. Am Fam Physician. 2012 Dec 1;86(11):1045-51.
- Paterniti S., Fiore P., Macri E. et al. (1994). dural haematoma. Report of 37 consecutive cases with survival. Acta Neurochir (Wien) 131:207210.
- Povlishock J.T. An Overview of barin injury models. / In Raj K. Narayan, James E. Wilberger, jr., John T. Povlishock Neurotrauma. USA, 1996 Chapter 97. P. 1325- 1336.
- Saab M., Gray A., Hodgkinson D., Irfan M. (1996). Warfarin and the apparent minor injury. J Accid Emerg Med 13:208209.
- Samuel S. Shin et al. Detection of White Matter Injury in Concussion Using High- Definition Fiber Tractography. // Niranjan A., Lunsford L.D.: Concussion. Prog. Surg. Basel, Karger, 2014, vol 28, pp 86-93.
- Schierhout G., Roberts I. (1998). Prophylactic antiepileptic agents after injury: a systematic review. J Neurol Neurosurg Psychiatry 64:108112.
- Seelig J.M., Marshall L.F., Toutant S.M. et al. (1984). Traumatic acute epidural hematoma: unrecognized high lethality in comatose patients. Neurosurgery 15:617620.
- Servadei F. (1997). Prognostic factors in severely injured adult patients with epidural haematomas. Acta Neurochir (Wien) 139:273278.
- Servadei F., Vergoni G., Staffa G. et al. (1995). dural haematomas: how many deaths can be avoided? Protocol for early detection of haematoma in minor injuries. Acta Neurochir (Wien) 133:5055.
- Smits M, Dippel DW, de Haan GG, et al. Minor injury: guidelines for the use of CT. A multicenter vali- dation study. Radiology 2007; 245: 831838.
- Stein S.C., Ross S.E. (1992). Mild injury: a plea for routine early CTscanning. J Trauma 33:1113.
- Stein SC, Spettell C (1995). The Injury Severity Scale (HISS): a practical classification of closed- injury. Brain Inj 9:437444.
- Stiell I.G., Wells G.A., Vandemheen K. et al. (2001). The Canadian CT Rule for patients with minor injury. Lancet 357:13911396.
- Teasdale G.M., Jennett B. (1974). Assessment of coma andimpaired consciousness. A practical scale. Lancet 2:8184.
- Teasdale GM, Murray G, Anderson E et al. (1990). Risks of acute traumatic intracranial haematoma in children and adults: implications for managing injuries. Br Med J 300:363367.
- van der Naalt J, van Zomeren AH, Sluiter WJ, Minderhoud JM (1999a). One year outcome in mild to moderate injury: the predictive value of acute injury characteristics to complaints and return to work [In Process Citation]. J Neurol Neurosurg Psychiatry 66:207213.
- Vos P.E. et al (2012). Mild traumatic brain injury. European Journal of Neurology 2012, 19: 191198.
- Vos P.E. et al. (2002). EFNS guideline on mild traumatic brain injury: report of an EFNS task force. European Journal of Neurology 2002, 9: 207219.
- Wilson J.T., Wiedmann K.D., Hadley D.M. et al. (1988). Early and late magnetic resonance imaging and neuropsychological outcome after injury. J Neurol Neurosurg Psychiatry 51:391396.
- Yokota H., Kurokawa A., Otsuka T., Kobayashi S., Nakazawa S. (1991). ificance of magnetic resonance imaging in acute injury. J Trauma 31:351357.
- Zakharova N., Kornienko V., Potapov A., Pronin I. Neuroimaging of Traumatic Brain Injury, Springer International Publishing Switzerland 2014.
- Ковнер, «Очерки истории M.».
- Мирский, «Хирургия от древности до современности. Очерки истории.» (Москва, Наука, 2000, 798 с.).
- Puccinotti, «Storia della medicina» (Ливорно, 1954—1959).
- https://www.minclinic.ru/cns/4MT.html.
- https://www.forens-med.ru/book.php?id=283.
- https://www.forens-med.ru/book.php?id=5869.
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение I // Российский биотерапевтический журнал. 2015. № 2. С. 71-77.