Ушиб головного мозга — вид черепно-мозговой травмы, сопровождающийся ограниченными морфологическими изменениями церебральных тканей. Проявляется утратой сознания, амнезией, рвотой, головокружением, анизокорией, различной очаговой симптоматикой, менингеальным симптомокомплексом, изменениями сердечного и дыхательного ритма. Основной метод диагностики — КТ головного мозга. Консервативное лечение: коррекция жизненно важных функций, нормализация внутричерепного давления, нейропротекторная терапия. Хирургическое лечение производится строго по показаниям, включает трепанацию черепа, декомпрессию и удаление очагов ушиба.
Общие сведения
Ушиб головного мозга (УГМ) составляет порядка 25-30% всех черепно-мозговых травм (ЧМТ). Отличием ушиба мозга от его сотрясения является наличие морфологических посттравматических изменений в церебральных тканях. Различают три степени тяжести ушиба. Первая, наряду с сотрясением головного мозга, относится к легким ЧМТ, вторая — к ЧМТ средней тяжести, третья — к тяжелым ЧМТ. Оценку тяжести ушиба осуществляют по степени расстройств сознания, тяжести состояния пострадавшего, выраженности неврологического дефицита, данным томографических исследований. По данным статистики, в России ушиб головного мозга распределяется по степеням тяжести следующим образом: легкий — 33%, средней тяжести — 49%, тяжелый — 18%.
Ушиб головного мозга в 2-3 раза чаще наблюдается у лиц мужского пола. По различным данным в 5-20% случаев этого вида ЧМТ выявляется алкогольное опьянение пострадавшего. В настоящее время тяжелый ушиб головного мозга выступает одной из ведущих причин летальности и инвалидизации среди лиц в возрасте до 45 лет. В связи с этим своевременность диагностики и поиск оптимальных способов лечения УГМ являются приоритетными задачами травматологии, нейрохирургии, неврологии и реабилитологии.
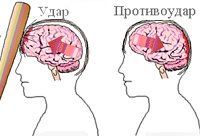
Ушиб головного мозга
Причины ушиба головного мозга
Ушиб головного мозга возможен в результате транспортной аварии, профессиональной, бытовой, криминальной или спортивной травмы. В детском дошкольном возрасте УГМ обусловлен преимущественно различного рода падениями. Ушиб мозга может произойти при внезапном падении пациентов во время пароксизма эпилепсии или дроп-атаки. Зачастую УГМ сопровождается переломом черепа, в половине случаев — внутричерепным кровотечением (субарахноидальным кровоизлиянием, образованием субдуральной или внутримозговой гематомы).
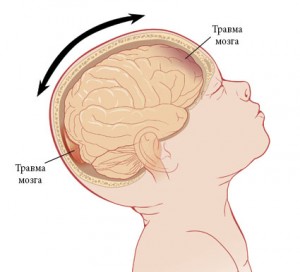
Патофизиология УГМ включает первичное и вторичное повреждение. Первичное повреждение происходит непосредственно при травме и обусловлено смещением мозга в черепной коробке, смещением полушарий по отношению к стволу мозга, гидродинамическим фактором. В результате возникают структурные повреждения нейронов и клеток глии, разрывы синаптических связей, сосудистые повреждения и тромбозы. Очаги УГМ могут иметь единичный и множественный характер, локализуются не только в зоне удара, но и в области противоудара. Вторичное повреждение является следствием деструктивных метаболических процессов, инициируемых первичным повреждением. В области ушиба развивается асептическое воспаление и отек, нарушается кровообращение и метаболизм нейронов. Все это приводит к расширению зоны ушиба. Исходом первичного и вторичного повреждения является некроз нейронов, который и обуславливает возникновение неврологического дефицита.
Симптомы ушиба головного мозга
УГМ легкой степени сопровождается утратой сознания до десятков минут. Затем наблюдается умеренная оглушенность, сонливость, может быть неполная ориентация во времени и в окружающем. Пострадавшие жалуются на постоянную цефалгию (головную боль), слабость, тошноту, головокружение. Отмечается не дающая облегчения рвота, возможно многократная. Наблюдается амнезия: пациент не помнит предшествовавшие ЧМТ события (ретроградная амнезия) и еще некоторое время после травмы не может запомнить того, что с ним происходит (антероградная амнезия). Зачастую развивается тахикардия или, наоборот, брадикардия, реже — артериальная гипертензия.
В неврологическом статусе: анизокория, нистагм, асимметричность сухожильных рефлексов, невыраженный менингеальный симптомокомплекс, может быть легкий гемипарез. Когда УГМ сопровождается субарахноидальным кровоизлиянием, менингеальный симптомокомплекс ярко выражен. При легкой степени ушиба все указанные проявления регрессируют в период от 2-х до 3-х недель.
УГМ средней степени проявляется бессознательным состоянием в течение от десятков минут до 4-5 ч. При восстановлении сознания наблюдается интенсивная цефалгия, повторная рвота, кон-, антеро- и ретроградная амнезия. Амнезия, умеренное или глубокое оглушение и дезориентация могут сохраняться до нескольких суток. Возможны психические отклонения. Зачастую имеет место субфебрилитет, бради- или тахикардия, артериальная гипертензия, учащенное дыхание. В неврологическом статусе выявляются очаговые симптомы, варьирующие в зависимости от локализации зоны ушиба. Как правило, отмечаются различной выраженности гемипарезы и гемигипестезия, нарушения речи (моторная афазия), анизокория и глазодвигательные расстройства. Обычно указанная симптоматика постепенно исчезает спустя 4-6 недель после ЧМТ.
УГМ тяжелой степени отличается большей длительностью бессознательного состояния (до нескольких недель). Зачастую имеет место моторное возбуждение. Тяжелый ушиб головного мозга протекает с дисфункцией жизненно важных систем: артериальной гипотонией или гипертензией, тахи- или брадиаритмией, нарушением дыхательного ритма на фоне тахипноэ. В начальном периоде после ЧМТ доминирует стволовая симптоматика: тонический нистагм, двусторонний птоз и мидриаз, децеребрационная ригидность, дисфагия, двусторонние стопные патологические рефлексы, симметричная гипо- или гиперрефлексия. На этом фоне выявляются признаки поражения полушарий: гемипарез, гемигипестезия, оральный автоматизм и др. Возможна гипертермия до 41°C, судорожные пароксизмы. Неврологическая симптоматика имеет длительное течение и не регрессирует в полной мере. Различной выраженности психические и/или неврологические изменения остаются в качестве стойких резидуальных следствий ЧМТ.
Диагностика ушиба головного мозга
Основным методом диагностики УГМ в современных условиях является КТ головного мозга. Томографическая картина отличается в зависимости от тяжести ушиба. При легкой степени очаги с уменьшенной плотностью выявляются лишь в 40-50% случаев. В зоне ушиба на томограммах отмечается отечность, петехиальные кровоизлияния. Отечность может распространяться на всю долю мозга или даже на целое полушарие, приводить к умеренному сужению ликворных пространств.

Аксиальная КТ головного мозга без контрастного усиления. Определяется контузионный очаг в правой лобной доле, представленный геморрагическим компонентом, зоной детрита и отека
Ушиб средней тяжести характеризуется наличием на томограммах очагов ушиба в виде зон пониженной плотности. При геморрагическом пропитывании очаг ушиба может иметь повышенную плотность. При тяжелом ушибе томография визуализирует очаги как повышенной, так и пониженной плотности. В первом случае речь идет о сгустках крови, во втором — об участках размозжения и отека. При крайне тяжелых поражениях зона деструкции церебральной ткани уходит вглубь к подкорковым структурам.
В ходе лечения КТ также проводят в динамике. Наблюдения показывают, что в случае легкой или средней тяжести ушиба с течением времени происходит полное исчезновение очаговых изменений. В случае тяжелого УГМ наблюдается уменьшение площади очагов деструкции, а затем их трансформация в кисты головного мозга или участки атрофии. Чем тяжелее ЧМТ, тем более медленно проходят указанные изменения, визуализируемые при помощи КТ.
Лечение ушиба головного мозга
Ушиб головного мозга является однозначным показанием к госпитализации пострадавшего. Лечение проводят неврологи и нейрохирурги, а затем реабилитологи. Консервативная терапия включает, прежде всего, нормализацию жизненно важных функций: коррекцию гемодинамики с постоянным мониторингом АД, дыхательную поддержку, мониторинг и коррекцию внутричерепного давления (фуросемид, ацетазоламид, маннитол). Проводится нейропротекторное лечение (эритропоэтин, цитиколин, прогестерон, статины) и симптоматическая терапия (коррекция гипертермии, противосудорожная терапия, купирование головной боли, противорвотные средства и т. п.).
В 15-20% УГМ осуществляется хирургическое лечение. Оно показано при развитии сдавления головного мозга и дислокационном синдроме, при наличии очага размозжения объемом более 30 см³, очага объемом 20-30 см³ с масс-эффектом и смещением срединных структур более 5 мм или при наличии более мелких очагов, сопровождающихся прогрессивным усугублением неврологической симптоматики.
Операция проводится путем трепанации черепа. При наличии объемного очага размозжения производится его удаление. Осуществляется костно-пластическая трепанация черепа, при которой после удаления очага костный и кожно-апоневротический лоскуты устанавливаются на место. При высоких цифрах внутричерепного давления операцию дополняют декомпрессионной трепанацией черепа. Если очаги размозжения имеют маленький объем, но сопровождаются выраженной отечностью мозговых тканей, показана декомпрессионная трепанация без удаления очагов.
Прогноз при ушибе головного мозга
Последствиями УГМ могут быть посттравматическая гидроцефалия; локальная церебральная атрофия; формирование субдуральной гигромы, хронической субдуральной гематомы, посттравматической церебральной кисты; возникновение посттравматического арахноидита, оболочечно-мозговых спаек, приводящих к возникновению эпилепсии или различных форм психопатии. В отдаленном будущем ушиб головного мозга может обуславливать развитие болезни Паркинсона или болезни Альцгеймера.
Легкий УГМ обычно имеет благоприятный исход с полным восстановлением неврологических и психических функций. УГМ средней тяжести при своевременном и адекватном лечении также приводит к выздоровлению. После него могут наблюдаться гидроцефалия, вегето-сосудистая дистония, астения, легкое нарушение координации движений. Тяжелый УГМ приводит к летальному исходу примерно в 30% случаев. Среди выживших большой процент инвалидов. Основными причинами инвалидизации выступают: эпилепсия, психические расстройства, парезы и параличи, нарушения речи.
Лика
Кандидат медицинских наук
 На сегодняшний день травмы головы занимают первое место во всем мире. И это исключительно среди всех возможных травм человека. Ушиб головного мозга чаще всего случается у людей с 15-ти до 50-ти лет. И в основном это мужчины, женщины гораздо реже. Во многих городах ежегодно люди получают ушибы мозга, из них 10% умирают, не дойдя до больницы. При не тяжелых травмах все обходится хорошо, а при средней тяжести и тяжелой практически все могут стать инвалидами на всю жизнь.
На сегодняшний день травмы головы занимают первое место во всем мире. И это исключительно среди всех возможных травм человека. Ушиб головного мозга чаще всего случается у людей с 15-ти до 50-ти лет. И в основном это мужчины, женщины гораздо реже. Во многих городах ежегодно люди получают ушибы мозга, из них 10% умирают, не дойдя до больницы. При не тяжелых травмах все обходится хорошо, а при средней тяжести и тяжелой практически все могут стать инвалидами на всю жизнь.
Какие существуют виды ушибов?
При сильном ушибе можно повредить оболочку мозга, а также кости черепа, мягких тканей головы и лица. В основном от подобных травм страдают участники ДТП, а это водители и пассажиры, пешеходы, которых удалось сбить. Ко второму можно отнести случайные падения и удары головой о твердый предмет. А производственные и спортивные травмы находятся в статистике редкости, но тоже бывают.
Характеры повреждения:
- Просто сотрясение мозга относится к легкому ушибу с временной потерей сознания около 10-ти минут. Всем пострадавшим не будет требоваться госпитализация, врач просто осматривает пациента и назначает МРТ для полной достоверности того, что все хорошо.
- Контузия в основном появляется из-за нарушения тканей мозга в ситуации удара его о саму стенку черепа, в таком случае крайне часто может возникнуть кровотечение/кровоизлияние.
- Диффузное поражение аксонов головного мозга. Это говорит о том, что может возникнуть кровоизлияние в мозг. Это самое частое при авариях. Особенно, если жертва могла вылететь из автомобиля при резком торможении, и получить сильный удар головы.
- Компрессия несет в себе образование гематом в черепе, все внутричерепное пространство сокращается, и могут наблюдаться очаги раздавливания. В таком случае пациенту требуется срочная операция, чтобы спаси ему жизнь.
Диагностика и лечение ушибов головного мозга.
 Врач ставит диагноз исключительно на основании анамнеза. Чаще всего пострадавшие от ушиба головы, могут говорить о частом обмороке, головокружении и тошноте. А саму тяжесть специалист сможет определить по потери сознания, чем оно продолжительнее, тем сильнее был нанесен удар и случай тяжелый.
Врач ставит диагноз исключительно на основании анамнеза. Чаще всего пострадавшие от ушиба головы, могут говорить о частом обмороке, головокружении и тошноте. А саму тяжесть специалист сможет определить по потери сознания, чем оно продолжительнее, тем сильнее был нанесен удар и случай тяжелый.
Во-первых, при незначительной травме головы пациенты могут потерять даже сознание на пару часов. А после того, как человек очнется, появляются такие симптомы как рвота, боли в голове, головокружение, потеря координации. При проведении МРТ можно заметить перелом кости черепа и примесь крови в спинномозговой жидкости.
Во-вторых, при травме средней тяжести точно также присутствует сопровождение потери сознания, но уже на часы. Возможно могут появиться потери памяти, пациент забывает последние события, которые произошли. Возникает постоянная боль в голове и рвота. А также есть вероятность появления нарушений давления и пульса, боли во всем теле, потеря зрения, судороги, плохая речь.
В-третьих, крайне серьезная травма головного мозга может привести к такому сильному обмороку, как потеря сознания на несколько недель. И могут появиться очень грубые нарушения всех систем организма, а это: дыхание, давление, пульс, и многое другое. Нарушаются системы мышц, не возможность глотать пищу и пить, постоянные судороги, и слабость в конечностях. Это состояние обычно возникает в результате некоторого перелома и кровотечения.
Какие могут быть появиться осложнения?
 Есть высокая вероятность стать инвалидом после травмы головного мозга. Можно отнести к этому психические расстройства, изменение речи, зрения, движений и памяти, появление эпилепсии и многое другое.
Есть высокая вероятность стать инвалидом после травмы головного мозга. Можно отнести к этому психические расстройства, изменение речи, зрения, движений и памяти, появление эпилепсии и многое другое.
Даже совсем слабая травма может повлиять на когнитивные способности — жертва чувствует замешательство и заметное уменьшение умственной способности. В более сложных ситуациях можно диагностировать амнезию, а также потеря зрения, проблемы со слухом, проговаривании некоторых слов и употреблении пищи.
Пострадавшие серьезно обеспокоены ухудшением и потерей некоторых систем всего организма, некоторой потерей трудоспособности, поэтому страдают апатией, раздражительностью, депрессией.
После травм головы крайне сложно возвращаться к обычной жизни. Вся жизнь делится на до и после нее. Ведь какой-то стресс может сохраниться всю жизнь, если не обошлось все инвалидностью. Таким пациентам очень важно регулярно посещать психолого и невролога, для поддержания себя в тонусе. И для того чтобы максимально снизить риск появления усложнений после травмы. Вам стоит соблюдать основные шаги для успешного выздоровления: своевременная госпитализация, соблюдение предписаний врача, которые при качественном уходе за собой помогут справиться с такой травмой в короткие сроки. Поэтому всегда стоит посетить врача, даже если удар был совсем слабым.
ПРОСМОТРОВ: 1 330

Не знаете к кому записаться?
Оставьте контакты и администратор клиники позвонит в ближайшее время и запишет на приём к специалисту.
Наши специалисты
В нашем штате более 75 врачей различных специальностей,
которые позаботятся о вас и вашем здоровье
Андрей

О докторе медбрат Опыт работы — 9 лет…
˸ — :
˸ — : / .., .., .. . .: , 2016. 23 .
˨ —
XXXXIII . -, 15 2016 .
2016
:
, , , . . ..
, , . . ..
,, . . ..
, , — . . ..
, . . ..
, — , — , .
— . . ..
— . . ..
1. — ()
˸ ( — , ) , , , , ( 30 ) / ( 24 ). ( 1-2 ), 5-20% , , , . , , , , , , , , , , , , . , , , (Mott TF et al., 2012). () (Teasdale G.M. Jennett B., 1974), 13-15 30 (Vos P.E. ., 2002, 2012). , , . , , .
: , , , , ; (1 ) , ( , , ), — . , , .
. . . ( 33-45 29-36 H) . — ( 1-1,5 ) — .
. , ( 18 28 ). , , , . , . , . . , 3 2 , . , , .
2.
2.1 ( )
1999 . (EFNS) һ (Task force on Mild Traumatic Brain Injury). 2002 EFNS , (13-15 ), /
30 , 60 , . , 3181 (CHIP) 100% (Smits M et al., 2007). 2012 , : , .
EFNS 2012 . 1 2. (Vos P.E. et al, 2012).
1. — .
| 13-15 | ||
| 1 | 15 | 1 |
| 2 | 15 | ≥ 1 ≥ 2 |
| 3 | 13-14 |
2. ( Canadian Closed Injury Rule — CHIP)
> 60 |
15 |
2 |
4 |
( ) |
40-60 |
2-4 |
1 |
2.2. ()
DSM-IV , ≥3 :
- 1)
- 2)
- 3)
- 4)
- 5)
- 6) ,
- 7)

— (American Psychiatric Association. Task Force on DSM-IV, 2000).
-10 :
- 1)
- 2)
- 3)
- 4)
- 5)
- 6)
- 7)
 , (World Health Organization (WHO), 2009).
, (World Health Organization (WHO), 2009).
3.
10% , 1-2% (Ibanez J., 2004; P. E. Vosa, 2012). 23199 , , , 8,2% , (Chen Y.H., 2011). , 10.21 (95% CI, 8.71-11.96), 4.61 (95% CI, 4.16-5.11) 2.32 (95% CI, 2.17-2.47) 3- , 1- 5- .
, , , (McKee A.C., 2013). , , 3 (Chen H., 2007), 3,8-4,3 (Bower J.H., 2003; Goldman S.M., 2006), — 1,8 (Morr JA, 1991).
, , . (second impact syndrome), (Wetjen N, 2010). , (brain vulnerability) , , , . (Giza CC, 2001).
4.
, .. . . , , ..
4.1. (, III)
Advanced Trauma Life Support (ATLS) Advanced Pediatric Life Support (APLS) [14] , ( ). , , , .
. , / , , ( , ), , [15-17]. , ( ). : <15 30 ; =15 — 30 2 , 4 2 . — ( ).
, (Culotta V.P. et al., 1996; Gomez P.A. et al., 1996) ( ).
, .. (Teasdale G.M. et al., 1990; Stein S.C. and Spettell C., 1995; Gomez P.A. et al., 1996) ( ).
( ) . , (van der Naalt J. et al., 1999). 24 ( ) 100% ( II) (van der Naalt J. et al., 1999). , , .
()
, . , , , .
, ( , eye-tracking technology) (Maruta J, 2010).
4.2.
, , . , (Stein SC, 1992) , 209 1538 (13,6%) , 58 (3,8%) . ( ) (Haydel M.J. et al., 2000; Stiell I.G. et al., 2001).
EFNS , (. 1).
:
- 1 (. 1). (. 1) ( ).
- 5 (Chalice study [7] North American [13] prospective cohort study) ( ).
- 5 , , ( ).
- 2 : , ( ), ( 5 ), , ( ).
- 2 , , , , ( ).
- — ( ).
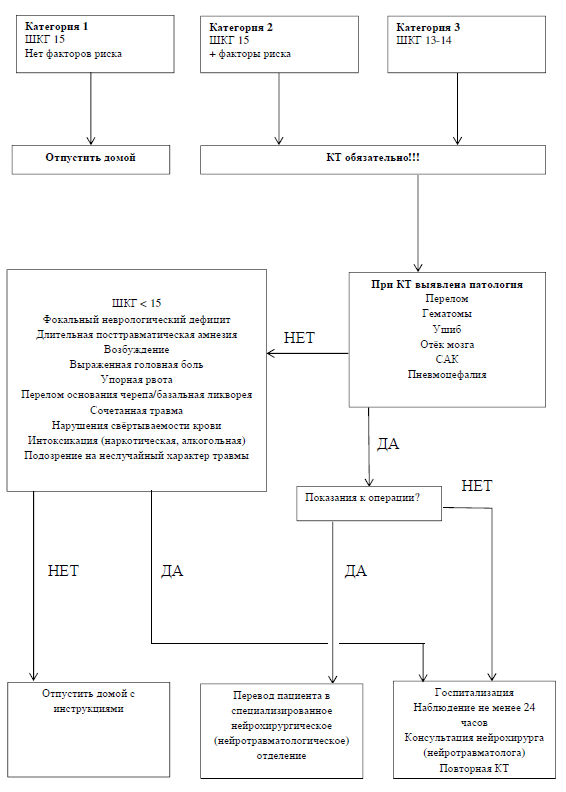
.1. — . ;
4.3. ()
, , , , — , -, -, , . , (Henry L.C., 2014; Shin S.S., 2014).
— (Wilson J.T. et al., 1988; Yokota H. et al., 1991; Levin H.S. et al., 1992; van der Naalt J. et al., 1999). , . — , , (Zakharova N et al., 2014).
4.4. — ()
(, , .). ( , , ), . , . 3-5 .
4.5. ()
. ( .., 2014) , . ( 13-15 ) . , .
-10:
- S06.0
- S06.3 ( ).
- F07.2
, , , (Genarelli T.A., 1971, 1973). (Povlishock J.T., 1996). , , , ( ), ( ) (Denny-Brown D. et al, 1941; Povlishock J.T., 1996). , , , , . , ( .., 1998; .., .., 1998). , , . , ; , . , (Denny-Brown D. et al, 1941; Povlishock J.T., 1996).
5.
45 (Jennett, 1996; Kraus et al., 1996). ˸ — () — 60-95% ( .. ., 2008; .. ., 1998). 22:1. 4:1. (0,04-0,29%) (Klauber et al., 1989). — , , , .
: , , ..
6.
() , .
, . . -, — .
, , , . . , , , . . , .
, , , , , , . , , .
. , , , , , , .
, . , . , — , , , , .
. — . ( ), , , . , , , , , 2-3 .
() . , , ( ), , , . ( ) . 2-3 .
, . , , , . -, -, , . , ; 3 7 , , . , , .
, , , ( , ..), , .
, , , . , .
. , , . -, -, . , . . , . , . ( , , , ); 2-3 .
7.
1.
- , , ( , , , , ) . ( )
- , <15 , , . ( )
- — 2 ( ).
:
, — . ( .., .., .., 2009). , .
, , , .
2.
, . , , , (Finnoff JT, 2011). , , , , , .
, , , . , , ( ), ( ), , , , . (Schierhout G. and Roberts I., 1998).
(Saab M. et al., 1996).
()
0,2 3,1%. , , . (Stein S.C. and Ross S.E., 1992; Culotta V.P. et al., 1996; Gomez et al., 1996; Haydel M.J. et al., 2000; Stiell I.G. et al., 2001). (Paterniti S. et al., 1994; Servadei F. et al., 1995; Servadei, F. 1997). (Mendelow A.D. et al., 1979; Seelig J.M. et al., 1984; Servadei F., 1997).
()
4-5 , . ( 7 ) . 7-14 , 3-4 .
: . — 10-15% ( , ).
3. (EFNS)
| * |
|---|
— / . |
5 — , . |
5 . |
5 , . |
2 , ( ), ( 5 ), , . |
2 , , , , . |
, — , ( , , , , ) . |
, <15 , , . |
— . |
, , . : <15 30 ; =15 — 30 2 , 4 2 . -. |
— 2 . |
* :
- I: , , , — .
- II: , , .
- III: , , , .
:
- : , I II, .
- : , II.
- : , III.
.
:
- .., .. — // — . .: , 1998. .1. . 47-123.
- .., .., .. : // . — 2008. — .2. — 1. — . 12 -21.
- .. ?/ .., .., .. // . — 2009. — 9.- .64-68. — . 2009
- .. — // — . .: , 1998. .1. . 169-225.
- Culotta VP, Sementilli ME, Gerold K, Watts CC (1996). Clinicopathological heterogeneity in the classification of mild injury. Neurosurgery 38:245250.
- Denny-Brown D., Russel W.R. Experimental cerebral concussion // Brain. 1941. N 64. P. 93-164.
- Dunning J, Daly JP, Lomas JP, Lecky F, Batchelor J, Kway Jones K. Derivation of the children Ôs injury algorithm for the prediction of important clinical events decision rule for injury in children. Arch Dis Child 2006; 91: 885891.
- Genarelli T.A. Cerebral concussion and diffuse brain injuries // In: Copper P. Injury. Baltimore, 1993. P.137-158.
- Genarelli T.A., Ommaya A.K., Thibault L.E. Comparison of linear and rotational acceleration in experimental cerebral concussion. In 15th Stapp Car Crash Conference Proceedings. New York: SAE, 1971 . P. 797-803.
- Gomez PA, Lobato RD, Ortega JM, De La Cruz J (1996). Mild injury: differences in prognosis among patients with a Glasgow Coma Scale score of 1315 and analysis of factors associated with abnormal CTfindings. Br J Neurosurg 10:453460.
- Haydel M.J., Preston C.A., Mills T.J. et al. (2000). Indications for computed tomography in patients with minor injury [see s]. N Engl J Med 343:100105.
- Krauss JK, Tränkle R, Kopp KH. Post-traumatic movement disorders in survivors of severe injury. Neurology. 1996 Dec;47(6):1488-92.
- Kuppermann N, Holmes JF, Dayan PS, et al. Identification of children at very low risk of clinically important brain injuries after trauma: a prospective cohort study. Lancet 2009; 374: 11601170.
- Levin H.S., Williams D.H., Eisenberg H.M., HighW.M.Jr, Guinto F.C. Jr (1992a). Serial MRI and neurobehavioural findings after mild to moderate closed injury. J Neurol Neurosurg Psychiatry 55:255262.
- Luke C. Henry. Understanding Concussive Injuries Using Investigational Imaging Methods. // Niranjan A., Lunsford L.D.: Concussion. Prog. Surg. Basel, Karger, 2014, vol 28, pp 63-74.
- Mendelow A.D., Karmi M.Z., Paul K.S., Fuller G.A., Gillingham F.J. (1979). dural haematoma: effect of delayed treatment. Br Med J 1:12401242.
- Mott TF1, McConnon ML, Rieger BP. Subacute to chronic mild traumatic brain injury. Am Fam Physician. 2012 Dec 1;86(11):1045-51.
- Paterniti S., Fiore P., Macri E. et al. (1994). dural haematoma. Report of 37 consecutive cases with survival. Acta Neurochir (Wien) 131:207210.
- Povlishock J.T. An Overview of barin injury models. / In Raj K. Narayan, James E. Wilberger, jr., John T. Povlishock Neurotrauma. USA, 1996 Chapter 97. P. 1325- 1336.
- Saab M., Gray A., Hodgkinson D., Irfan M. (1996). Warfarin and the apparent minor injury. J Accid Emerg Med 13:208209.
- Samuel S. Shin et al. Detection of White Matter Injury in Concussion Using High- Definition Fiber Tractography. // Niranjan A., Lunsford L.D.: Concussion. Prog. Surg. Basel, Karger, 2014, vol 28, pp 86-93.
- Schierhout G., Roberts I. (1998). Prophylactic antiepileptic agents after injury: a systematic review. J Neurol Neurosurg Psychiatry 64:108112.
- Seelig J.M., Marshall L.F., Toutant S.M. et al. (1984). Traumatic acute epidural hematoma: unrecognized high lethality in comatose patients. Neurosurgery 15:617620.
- Servadei F. (1997). Prognostic factors in severely injured adult patients with epidural haematomas. Acta Neurochir (Wien) 139:273278.
- Servadei F., Vergoni G., Staffa G. et al. (1995). dural haematomas: how many deaths can be avoided? Protocol for early detection of haematoma in minor injuries. Acta Neurochir (Wien) 133:5055.
- Smits M, Dippel DW, de Haan GG, et al. Minor injury: guidelines for the use of CT. A multicenter vali- dation study. Radiology 2007; 245: 831838.
- Stein S.C., Ross S.E. (1992). Mild injury: a plea for routine early CTscanning. J Trauma 33:1113.
- Stein SC, Spettell C (1995). The Injury Severity Scale (HISS): a practical classification of closed- injury. Brain Inj 9:437444.
- Stiell I.G., Wells G.A., Vandemheen K. et al. (2001). The Canadian CT Rule for patients with minor injury. Lancet 357:13911396.
- Teasdale G.M., Jennett B. (1974). Assessment of coma andimpaired consciousness. A practical scale. Lancet 2:8184.
- Teasdale GM, Murray G, Anderson E et al. (1990). Risks of acute traumatic intracranial haematoma in children and adults: implications for managing injuries. Br Med J 300:363367.
- van der Naalt J, van Zomeren AH, Sluiter WJ, Minderhoud JM (1999a). One year outcome in mild to moderate injury: the predictive value of acute injury characteristics to complaints and return to work [In Process Citation]. J Neurol Neurosurg Psychiatry 66:207213.
- Vos P.E. et al (2012). Mild traumatic brain injury. European Journal of Neurology 2012, 19: 191198.
- Vos P.E. et al. (2002). EFNS guideline on mild traumatic brain injury: report of an EFNS task force. European Journal of Neurology 2002, 9: 207219.
- Wilson J.T., Wiedmann K.D., Hadley D.M. et al. (1988). Early and late magnetic resonance imaging and neuropsychological outcome after injury. J Neurol Neurosurg Psychiatry 51:391396.
- Yokota H., Kurokawa A., Otsuka T., Kobayashi S., Nakazawa S. (1991). ificance of magnetic resonance imaging in acute injury. J Trauma 31:351357.
- Zakharova N., Kornienko V., Potapov A., Pronin I. Neuroimaging of Traumatic Brain Injury, Springer International Publishing Switzerland 2014.
- Мустафин Р. И., Протасова А. А., Буховец А. В., Семина И.И. Исследование интерполимерных сочетаний на основе (мет)акрилатов в качестве перспективных носителей в поликомплексных системах для гастроретентивной доставки. Фармация. 2014; 5: 3–5.
- Wise, «Review of the History of Medicine» (Л., 1967).
- М.П. Киселева, З.С. Смирнова, Л.М. Борисова и др. Поиск новых противоопухолевых соединений среди производных N-гликозидов индоло[2,3-а] карбазолов // Российский онкологический журнал. 2015. № 1. С. 33-37.
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_neurology/brain-contusion.
- https://mfrolova.ru/articles/ushib-golovnogo-mozga/.
- https://www.forens-med.ru/book.php?id=5869.
- Скориченко, «Доисторическая M.» (СПб., 1996); его же, «Гигиена в доисторические времена» (СПб., 1996).
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).