Вывих хрусталика — патология, характеризующаяся полным смещением хрусталика в витреальную полость или переднюю камеру глаза. Клинические проявления заболевания: резкое ухудшение зрения, болезненность и дискомфорт в области глазницы, факодонез и иридодонез. Для постановки диагноза применяются визометрия, УЗИ глаза, биомикроскопия, ОКТ, бесконтактная тонометрия, гониоскопия. Тактика лечения сводится к проведению ленсэктомии, витрэктомии и имплантации интраокулярной линзы. В послеоперационном периоде рекомендовано назначение глюкокортикостероидов и антибактериальной терапии коротким курсом.
Общие сведения
Вывих хрусталика (эктопия, дислокация) — нарушение анатомо-топографического расположения биологической линзы, причиной которого является несостоятельность связочного аппарата. Согласно статистическим данным, распространенность врожденной формы эктопии составляет 7-10 случаев на 100 000 человек. При наследственной предрасположенности у 85% больных удается обнаружить генетические мутации. У 15% пациентов заболевание возникает спорадически. Травмирование глаз в 33% случаев является причиной приобретенного варианта патологии. Лица мужского и женского пола болеют с одинаковой частотой. Болезнь распространена повсеместно.
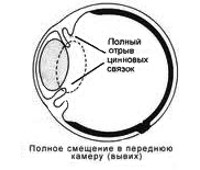
Вывих хрусталика
Причины вывиха хрусталика
Эктопия хрусталика представляет собой полиэтиологическую патологию. К развитию спонтанной формы приводят дегенеративно-дистрофические изменения волокон цилиарной связки, которые чаще выявляются у лиц преклонного возраста. Главный предрасполагающий фактор — хроническое воспаление структур увеального тракта или поражение стекловидного тела. Основные причины вывиха:
- Генетическая предрасположенность. Риску развития врожденной эктопии наиболее подвержены пациенты с синдромом Марфана, Элерса-Данлоса, Книста. Болезнь часто возникает при наследственной гиперлизинемии и дефиците сульфитоксидазы.
- Травматические повреждения. Данное заболевание — одно из распространенных осложнений тупой травмы или проникающего ранения глазного яблока, сопровождающегося повреждением связочного аппарата. В редких случаях вывих происходит при контузии глаз.
- Катаракта. Патологические изменения капсулы, капсулярного эпителия или основного вещества, которые наблюдаются при катаракте — значимые факторы риска эктопии. Причиной выступает нарушение прилегания передних и задних зонулярных волокон.
- Высокая степень гиперметропии. Для дальнозоркости характерно увеличение продольного размера глазного яблока. Это приводит к натяжению и образованию микроразрывов связки, что способствует эктопии.
- Аплазия ресничного пояска. Это врожденный порок развития, при котором связочный аппарат полностью отсутствует. Агенезия ресничного пояска выявляется при синдроме амниотических перетяжек.
Патогенез
В механизме развития врожденного варианта заболевания ведущая роль отводится слабости, частичному или полному отсутствию цилиарной связки. Для преимущественного большинства больных с генетической предрасположенностью характерен дефект синтеза коллагена или эластина, нарушение обмена белка. При частичном разрыве ресничного пояска хрусталик остается фиксированным к пристеночным слоям стекловидного тела, при полном — свободно перемещается в витреальной полости. Расширение зрачкового отверстия становится причиной дислокации в область передней камеры, обычно возникающей в положении «лицом вниз».
Нарушение крепления биологической линзы к ресничному пояску при катаракте влечет за собой дисфункцию связочного аппарата. При дальнозоркости перерастяжение цинновой связки ведет к ее частичному повреждению. Повышение офтальмотонуса или выполнение незначительной нагрузки потенцирует разрыв ресничного пояска и возникновение эктопии. При травмировании глазного яблока ресничный поясок является наиболее «слабым» местом, уязвимым к повреждениям. Это обусловлено тем, что ударная волна приводит не к разрыву капсулы, а к деформации и напряжению волокон цинновой связки. Инволюционные изменения хрусталиковых масс и связочного аппарата провоцируют эктопию у пациентов старческого возраста.
Классификация
Различают врожденную и приобретенную, полную и неполную формы дислокации. Приобретенную эктопию классифицируют на травматическую и спонтанную. При неполном вывихе возникает разрыв связки на 1/2-3/4 окружности. Хрусталик отклоняется в сторону витреальной полости. В клинической классификации выделяют следующие варианты полного вывиха:
- В камеру глаза. Дислокация обуславливает повреждение роговицы, радужки и угла передней камеры. Наблюдается резкий подъем внутриглазного давления (ВГД) и прогрессирующее снижение зрения. Данное состояние требует ургентного вмешательства.
- В стекловидное тело. При данном варианте эктопии хрусталик может быть фиксированным или подвижным. Фиксации способствует формирование спаек к сетчатой оболочке или диску зрительного нерва (ДЗН). При подвижной форме линза может свободно смещаться.
- Мигрирующий. При мигрирующем вывихе хрусталик небольшого размера обладает высокой подвижностью. Он может свободно перемещаться из полости стекловидного тела в камеру, ограниченную радужкой и роговицей, и обратно. О дисклокации свидетельствует развитие болевого синдрома.
Симптомы вывиха хрусталика
Патология характеризуется тяжелым течением. При врожденной форме заболевания родители отмечают белесовато-серое помутнение переднего отдела глазного яблока у ребёнка. Наблюдается выраженная зрительная дисфункция, сохранена только способность к светоощущению. При генетической предрасположенности симптоматика может развиваться и в более зрелом возрасте. Пациенты связывают возникновение клинических проявлений с незначительной физической нагрузкой или легкой травмой. Резко нарушена аккомодационная способность. Попытки фиксировать взгляд приводят к быстрой утомляемости, головной боли.
Больные с приобретенной формой отмечают, что момент вывиха сопровождается выраженной приступообразной болью и резким снижением остроты зрения. Интенсивность болевого синдрома со временем нарастает. Пациенты предъявляют жалобы на чувство «дрожания» глаза, покраснение конъюнктивы, выраженный дискомфорт в периорбитальной области. Развитие факодонеза в комбинации с иридодонезом провоцирует движения глазными яблоками. Выявляется ограниченный участок отделения радужки от цилиарного тела (иридодиализ). Больные отмечают неровность контура зрачка и зону «расщепления» радужной оболочки.
Осложнения
У большинства пациентов наблюдаются признаки офтальмогипертензии. В 52-76% случаев эктопия провоцирует возникновение вторичной глаукомы. Больные подвержены высокому риску присоединения воспалительных осложнений (иридоциклит, ретинит, кератоконъюнктивит). Фиксированная форма сопровождается отслойкой и разрывами сетчатки, дегенерацией роговой оболочки. Развиваются выраженные деструктивные изменения или грыжи стекловидного тела. Образование спаек с ДЗН предрасполагает к невриту зрительного нерва. Наиболее тяжелым осложнением болезни является полная слепота, сопровождающаяся болевым синдромом.
Диагностика
При физикальном обследовании выявляется снижение прозрачности переднего сегмента глаз, которое может сочетаться с признаками травматического повреждения. При движении глаз развивается факодонез, обнаруживающийся офтальмологом при фокальном освещении. При проведении пробы с мидриатиками реакции зрачков не наблюдается. Специальные методы диагностики включают использование:
- Бесконтактной тонометрии. При измерении внутриглазного давления удается диагностировать его повышение. ВГД достигает критических значений только при нарушении оттока водянистой влаги. Подвижный вывих обуславливает незначительное повышение офтальмотонуса.
- Визометрии. Острота зрения резко снижается вне зависимости от степени прозрачности хрусталика. При дополнительном применении компьютерной рефрактометрии удается диагностировать миопический тип клинической рефракции.
- УЗИ глаза. При ультразвуковом исследовании выявляется дислокация в зону передней камеры или стекловидное тело. Определяется одно- или двухсторонний разрыв цинновой связки. Витреальная полость имеет негомогенную структуру. При фиксации хрусталика к сетчатке возникает её отслойка. Переднезадняя ось смещена. При полном разрыве капсула с основным веществом приобретают шаровидную форму.
- Биомикроскопии глаза. При травматическом генезе заболевания визуализируется инъекция сосудов конъюнктивы, очаги кровоизлияния. Прозрачность оптических сред снижена. Вторичные изменения роговицы представлены микроэрозивными дефектами.
- Гониоскопии. При направлении вектора смещения кпереди объем камеры глаза резко снижен. У пациентов с неполной формой патологии пространство, ограниченное радужной и роговой оболочками, глубокое, без патологических изменений. Угол передней камеры (УПК) имеет неравномерную структуру.
- Оптической когерентной томографии (ОКТ). Исследование дает возможность определить характер расположения люксированного хрусталика, тип повреждения цинновой связки. ОКТ применяется непосредственно перед операцией для выбора оптимальной хирургической тактики.
- Ультразвуковой биомикроскопии. При врожденном варианте болезни методика позволяет обнаружить дефекты цилиарной связки на протяжении от 60° до 260°. Хрусталик смещен в горизонтальной и вертикальной плоскостях. Измеряется глубина повреждения роговицы.
В случае травматического происхождения заболевания пациентам дополнительно назначается рентгенография орбит в прямой и боковой проекции. В раннем послеоперационном периоде показано измерение ВГД бесконтактным методом. Для изучения характера циркуляции ВГЖ спустя 5-7 дней после операции применяется электронная тонография. В ходе исследования определяется риск развития глаукомы.
Лечение вывиха хрусталика
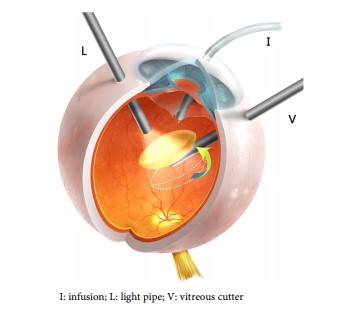
При полном смещении биологической линзы показана ленсэктомия. С целью профилактики тракций накануне хирургического вмешательства выполняется витрэктомия. Основной этап операции — поднятие хрусталика с глазного дна и выведение его в переднюю камеру. Для этого применяется методика введения перфторорганических соединений (ПФОС) в полость стекловидного тела. Из-за большого удельного веса ПФОС опускаются на глазное дно и вытесняют патологически измененную субстанцию наружу. Следующий этап после ленсэктомии — имплантация интраокулярной линзы (ИОЛ). Возможные места фиксации ИОЛ — УПК, цилиарное тело, радужка, капсула.
При высокой плотности ядра для удаления люксированного хрусталика применяется ультразвуковая или лазерная факоэмульсификация. Все остатки стекловидного тела, крови и обрывки задней капсулы должны быть полностью извлечены. Пациентам детского возраста проводится имплантация искусственной линзы в сочетании с капсульным мешком и кольцом. В современной офтальмологии применяются методики, которые позволяют фиксировать ИОЛ интрасклерально или интракорнеально с использованием шовной техники. В конце операции показано субконъюнктивальное введение антибактериальных средств и кортикостероидов. При необходимости после вмешательства назначают инстилляции гипотензивных средств.
Прогноз и профилактика
Своевременная ленсэктомия в 2/3 случаев дает возможность полностью восстановить остроту зрения и нормализировать циркуляцию внутриглазной жидкости. У 30% больных развиваются тяжелые послеоперационные осложнения. Специфические методы профилактики не разработаны. Неспецифические превентивные меры включают использование средств индивидуальной защиты при работе в условиях производства (очки, маски). Для снижения вероятности вывиха пациентам с гиперметропической рефракцией показана коррекция зрительной дисфункции при помощи очков или контактных линз.
Дислокация хрусталика и подшивание ИОЛ.
Как много и активно практикующий хирург-офтальмолог, я встречаюсь не только со стандартными, но и с осложненными случаями хирургии катаракты.
При стандартной операции хирург через микропрокол в роговице, около 2,0 мм. вскрывает капсулу естественного хрусталика и удаляет из нее мутное и иногда очень плотное содержимое. Затем внутрь капсульного мешка хирург имплантирует искусственный хрусталик глаза. Сам капсульный мешок вместе с хрусталиком внутри подвешен в глазу на связках, которые называются Циновы связки.
Обычно операция по поводу катаракты проходит очень быстро, около 7 минут, абсолютно безболезненно и в большинстве случаев пациент уже на следующий день имеет прекрасное зрение.
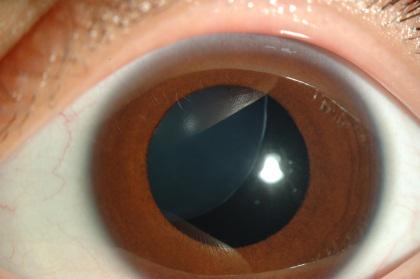
Однако, иногда мы встречаемся с осложненными случаями, когда связки хрусталика растянуты или даже разорваны по разным причинам. Чаще всего это связанно с возрастными изменениями или с травмой.
В таких случаях имеется повышенный риск частичного или даже полного смещения, так называемой дислокации хрусталика на глазное дно. И такое смещение может происходить как сразу, так и через много лет после операции, в зависимости от степени слабости связочного аппарата.
При этом, если смещение частичное зрение зачастую резко ухудшается и очки не помогают. Если смешение полное зрение также сильно ухудшается, но его можно улучшить с помощью очень толстых очков, около +12 — +15 диоптрий.
В таких случаях требуется или заменить хрусталик, или вернуть хрусталик на его законное место за зрачком и подшить, что более предпочтительно, так как намного менее травматично. После подшивания вместо естественных связок будут работать специальные нерассасывающиеся тончайшие искусственные нити.
Само подшивание хрусталика возможно различными способами.
Какие же существуют способы репозиции хрусталика и его надежной правильной фиксации?
Давайте рассмотрим основные из них.
Об этой теме подробно с 3D анимацией рассказывает профессор Кожухова Арсений Александрович:
Существует несколько основных видов фиксации:
1) Имплантация переднекамерных линз, фиксация к радужной оболочке и фиксация к склере.
Имплантация переднекамерных линз — самый первый и уже давно устаревший метод коррекции афакии. При применении такого метода очень часто развивается дистрофия и помутнение роговицы.
Фиксация к радужной оболочке чаще всего осуществляется с помощью специальных нитей. Каждый из двух опорных элементов линзы подшивается к радужной оболочке. Это метод фиксации также не лишен недостатков. После такой фиксации может быть некруглый кривой зрачок, что особенно заметно на глазах со светлой, голубой или зеленой радужной оболочкой. Кроме того, снижается диафрагмирующая функция зрачка, то есть зрачок хуже сужается и расширяется, что может приводить к засветам и снижению зрения. Кроме того, могут наблюдаться кровоизлияния и хроническое воспаление.
2) Наиболее эффективными, безопасными и наиболее популярным сегодня в мире являются методы фиксации к склере.
Существует около 15 различных вариантов фиксации к склере в зависимости от модели искусственного хрусталика, опыта и предпочтений хирурга.
3 основных наиболее эффективных и безопасных способа, каждый из которых предназначен для своей ситуации по показаниям:
1) При наличии афакии, то есть отсутствия хрусталика в глазу, например, после операции или травмы наилучшие результаты дает способ, который называется «Double needle»и применяется с 2017 года. Этот спосом заключается в том, что два опорных элемента искусственного хрусталика фиксируются в склеральных тоннелях, которые предварительно формируются специальными тонкими инъекционными иглами.
Применение такого способа фиксации дает надежное стабильное положение искусственного хрусталика глаза. Мы в нашей клинике СПЕКТР чаще всего используем этот именно этот метод для лечения в случае афакии. Однако, есть у него один минус. Он может применяться только для одной единственной трехчастной модели искусственных хрусталиков глаза.
2) Наиболее частая проблема — это дислокация (смещение) различных моделей искусственных хрусталиков глаза, которые уже были имплантированы ранее, иногда много много лет назад. Такая дислокация происходит чаще всего опять же в следствие ослабления связочного аппарата хрусталика с возрастом. В такой ситуации наиболее предпочтительным является метод склеро-корнеальной фиксации искусственных хрусталиков глаза.
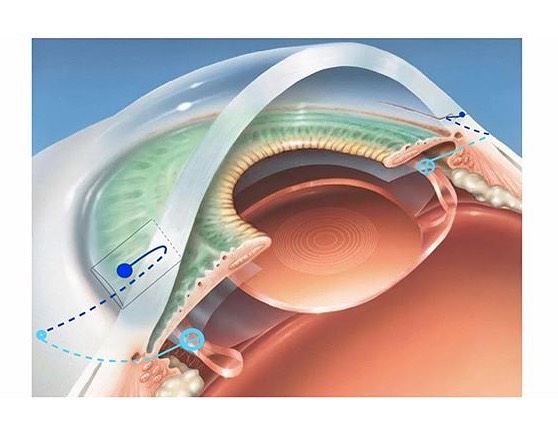
Техника склеро-корнеальной фиксации интраокулярных линз (искусственных хрусталиков глаза) и капсюльных колец является нашей авторской техникой, она была разработана нами в 2009 году и запатентована в 2010 году. Эта техника очень успешно и эффективно применяется хирургами нашей клиники СПЕКТР с 2009 года.
Ее эффективность и безопасность доказаны результатами исследований, представленных в научных работах и докладах на ежегодных российских и международных конференциях и публикациях в научных журналах.
Метод склеро-корнеальной фиксации позволяет успешно фиксировать любые типы и модели искусственных хрусталиков глаза, как при первичной имплантации, так и при их репозиции в любые сроки после операции. Это эксклюзивный метод, применяемый в клинике СПЕКТР.
Метод заключается в том, что нить фиксированная различными способами к опорным элементам искусственного хрусталика проводиться наружу, через склеру в 2,5 мм от края роговицы, затем нить точно из точки выкола из склеры проводится в слоях склеры и роговицы в парацентез роговицы и сформированный узел или коагулированный конец нити оставляется свободно лежать в парацентезе роговицы.
С 2010 года этот метод получил широкое распространение в России и за рубежом и имеет ряд модификаций. При применении этого метода хрусталик фиксируется очень надежно. Метод снижает хирургическую травму за счёт отсутствия разрезов и соответственно швов конъюнктивы и склеры, которые необходимо было бы снимать после операции в случае их наличия.
3) Более редкий случай — дислокация хрусталика в сочетании с отслойкой сетчатки.
В таких случаях требуется не только зафиксировать искусственный хрусталик, но также приложить на свое место отслоенную сетчатку с помощью введения специального силикона.
При этом нужно, чтобы силикон из полости стекловидного тела не попал в переднюю камеру, так как его попадание туда может приводить к дистрофии и помутнению роговицы и к повышению внутриглазного давления. Для того что бы этого не происходило мы используем так называемые «бандажные» швы, которые накладываем на склере в 2,5 мм от роговицы, в несколько стежков параллельно плоскости радужки.
Эти швы несут две функции:
Во-первых, они разграничивают передний и задний отрезок глаза и препятствуют выходу силикона в переднюю камеру.
Во-вторых, они являются достаточно надежной опорой для сместившегося искусственного хрусталика глаза. Бандажные швы для фиксации искусственных хрусталиков глаза с 2015 года успешно и эффективно применяются хирургами нашей клиники СПЕКТР.
Подводя итог можно сказать, что на сегодняшний день мы используем наиболее физиологичные, эффективные и безопасные методы склеральной фиксации сместившегося искусственного хрусталика. Эти методы позволяют вернуть утраченное зрение нашим пациентам и сохранить его на всю оставшуюся жизнь.
Крепкого вам здоровья и хорошего зрения.
С Вами был профессор Кожухов Арсений Александрович
Назад в «Методы лечения»
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение II // Российский биотерапевтический журнал. 2015. № 3. С. 41-47.
- Bangun H., Aulia F., Arianto A., Nainggolan M. Preparation of mucoadhesive gastroretentive drug delivery system of alginate beads containing turmeric extract and anti-gastric ulcer activity. Asian Journal of Pharmaceutical and Clinical Research. 2019; 12(1):316–320. DOI: 10.22159/ajpcr.2019.v12i1.29715.
- Baas, «Geschichte d. Medicin».
- https://www.KrasotaiMedicina.ru/diseases/ophthalmology/dislocated-lens.
- https://www.kojuhov.ru/treatment-methods/dislocation-of-the-lens/.
- ОФС.1.2.1.1.0003.15 Спектрофотометрия в ультрафиолетовой и видимой областях // Государственная фармакопея, XIII изд.