Диагностика вывиха и подвывиха позвонков
Симптомы сгибательного вывиха шейного отдела позвоночника:
- голова пациента наклонена вперёд,
- подбородок пациента почти касается грудины.
Вследствие значительной подвижности и резких болей в затылке, шее и плечах, больные на ходу часто придерживают голову руками. При осмотре остистых отростков шейного отдела позвоночника можно увидеть выступ остистого отростка нижележащего позвонка. Кверху от него прощупывается вдавление вышележащего позвонка. Выстояние кпереди тела вышележащего позвонка затрудняет глотание. Вывихнутый шейный позвонок прощупывается через глотку или определяется при ларингоскопии.
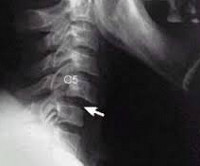
При компьютерной томографии (КТ) шейного отдела позвоночника видно переднее смещение тела C5 позвонка после травмы (указано стрелкой).
При ротационном одностороннем вывихе шейного позвонка положение шеи и головы у пациента может быть различно, в зависимости от степени вывиха. При неполном вывихе шея вытянута, а голова наклонена и повёрнута в здоровую сторону. При полном вывихе голова пациента наклонена к груди и в сторону вывиха и повёрнута (ротирована) в здоровую. Остистые отростки верхних позвонков будут отклонены в сторону вывиха. При обоих типах вывихов шейных позвонков возникают сопутствующие неврологические симптомы:
- изменение чувствительности корешкового характера (гипестезия, парестезия, анальгезия),
- парезы и параличи мышц верхних конечностей — как результат сдавления или повреждения корешков (моно- или парапарез, параплегия).
Паралич мышц четырёх конечностей (квадриплегия) будет говорить о поражении вещества спинного мозга. Степень тяжести подобных неврологических симптомов является решающей для прогноза. Нередок смертельный исход.
При МРТ шейного отдела позвоночника на изображении с боку можно увидеть смещение тела C7 позвонка и перелом тела Th2, образующее сдавление спинного мозга на этом уровне после травмы (указаны стрелками).
Лечение вывиха и подвывиха позвонков
Вправление вывиха и подвывиха позвонков — это нелёгкая задача даже под наркозом. Неполные односторонние вывихи шейных позвонков вправляются легче — вытяжением шеи за голову (по длине тела) петлёй Глиссона и её поворотом в противоположную сторону; полные же вывихи шейных позвонков, т. е. те, где существует «сцепление», нуждаются в освобождении от него сгибанием головы в сторону вывиха, с последующей её ротацией в здоровую, при постоянном вытяжении. Освободившись от сцепления и продолжая вытяжение, производится обратный манёвр: отведением головы в здоровую сторону с последующей ротацией в сторону вывиха.
Скоба Гарднера-Уэллса применяется при неотложной помощи; вытяжение шеи по длине осуществляется через регулируемый блок, закреплённый к прозрачному для рентгеновских лучей столу.
Сгибательный вывих шейного позвонка рекомендуется превратить сначала в ротационный, односторонний, и затем производить его вправление. После вправления проводится стабилизирующая операция для фиксации позвонков (дискэктомия с передним и задним спондилодезом). С этой целью используют различные конструкции фиксирующих пластин, имплантов (кейджы) и транспедикулярных фиксирующих винтов.
Чаще всего в шейном отделе позвоночника подобные вывихи происходят на уровне C3-C5, C5-C6 позвонков, т. е. в средней части шейного отдела позвоночника, где общая подвижность кпереди наибольшая. В области двух верхних шейных позвонков (C1 и C2), где хрящевых дисков нет, а сочленения широки, они укреплены настолько мощным связочным аппаратом, что вывихи на этом уровне — редкое и исключительное явление. Вывих C1 позвонка (вывих черепа относительно атланта), возможен или при резком сгибании головы, или при её повороте (ротации), что почти всегда заканчивается смертельным исходом.
То же можно сказать и про вывихи C1 позвонка (атланта) относительно нижележащего C2 позвонка (эпистофея), если он не сопровождается переломом его зубовидного отростка. Шейный C2 позвонок крепко связан с передней дугой атланта (C1 позвонок):
- поперечными связками,
- крыловидными связками,
- крестовидными связками с передним краем большого затылочного отверстия (foraminis occipitalis magni) в затылочной кости черепа.
Ношение шейного корсета (филадельфийского воротника) при лечении растянутых связок и травмированных суставов шеи.
При резком наклоне головы с вытяжением (например, при повешении) эти связки могут разорваться. При смещении C1 позвонка (атланта) вперёд зубовидный отросток C2 позвонка раздавливает спинной мозг в спинномозговом канале, и наступает моментальная смерть. Отломанный зубовидный отросток C2 позвонка смещается с передней дугой C1 позвонка (атланта) вперёд, и в этом случае спинной мозг не подвергается сдавлению. При усиленном сгибании шеи (гиперфлексии) чаще здесь возможны переломы тел или сочленённых позвонков.
Консервативное леченее при вывихе суставных отростков субаксиальных (C3-C7 позвонки) шейных позвонков заключатся во временной иммобилизации шеи сроком от 6 до 12 недель. За это период времени повреждённые связки, сухожилия и мышцы шеи, находясь в покое, успевают восстановиться. Соблюдение этих сроков особенно важно для связок, т.к. процесс обмена веществ в них протекает значительно медленнее, чем в мышцах, в которых сосудистая сеть хорошо развита. С целью иммобилизации шейного отдела позвоночника применяют шейный корсет (филадельфийский воротник) или внешнюю систему ограничения (Halo System).
Ношение шейного корсета (филадельфийского воротника) при лечении вывиха или подвывиха суставных отростков шейных позвонков.
Оперативное лечение вывиха суставных отростков шейных позвонков выполняется в два этапа:
- немедленное закрытое вправление вывиха, последующая МРТ, затем — хирургическая стабилизация шейных позвонков;
- немедленное МРТ, затем — открытое вправление вывиха с хирургической стабилизацией шейных позвонков.
Последовательность выполнения этих этапов зависит лишь от клинического статуса пациента и типа имеющегося повреждения.
Первый вариант лечения применим при одностороннем или двустороннем вывихе суставных отростков шейных позвонков с неврологическими симптомами у пациентов в сознании и с адекватным поведением. Закрытое вправление не выполняют у больных с нарушением сознания и неадекватным поведением. Хирургическая стабилизация следует за успешно выполненным закрытым вправлением вывиха. Односторонний вывих технически труднее устраним, но гораздо стабильнее после вправления. Двусторонний вывих технически легче устраним (из-за разрыва задней продольной связки), но менее стабилен после вправления.
После этапа вправления проводится МРТ исследование и последующая хирургическая стабилизация шейных позвонков. Операции задняя транспедикулярная фиксация и иногда передняя дискэктомия с фиксацией могут быть выполнены при отсутствии значительных по размерах грыжевых выпячиваний межпозвонковых дисков. Передняя дискэктомия с фиксацией всегда показана при выраженных нарушениях целостности межпозвонкового диска. Около трети от всех случаев закрытого вправления вывиха суставных отростков шейных позвонков могут быть нерезультативны и требуют применения техники открытого вправления.
Операция задней фиксации шейных позвонков и затылочной кости при повреждении шеи на уровне аксиальных позвонков (C1-C2) и шейно-затылочного сочленения.
Второй вариант лечения применим при одностороннем или двустороннем вывихе суставных отростков шейных позвонков симптомами у пациентов с нарушением сознания и с неадекватным поведением. Также этот вариант используют у пациентов при вывихе, который не удалось вправить закрытым способом. Проводится МРТ исследование, после чего следует операция открытая репозиция и стабилизация шейных позвонков. Если грыжевое выпячивание локализовано кпереди, то проводится дискэктомия с передним доступом.
Техники устранения вывиха суставных отростков шейных позвонков:
Техника | Описание устранения вывиха |
| Закрытое вправление | При осевом вытяжении шейного отдела позвоночника, добавляя груз, постепенно наращивают усилие. Дополнительное движение на сгибание шеи (наклон головы вперёд) может способствовать вправлению вывиха. По мере добавления груза (тракционного усилия) проводят неврологический осмотр и рентгенографию шейного отдела позвоночника. В случае ухудшения неврологических симптомов у пациента вытяжение (тракцию) шеи прекращают и проводят МРТ исследование. Для проведения закрытого вправления вывиха позвонков требуется:
|
| Переднее открытое вправление и дискэктомия с фиксацией | Этот метод лечения показан при:
Особенности открытого переднего вправления:
|
| Заднее вправление и транспедикулярная стабилизация | Этот метод лечения применим при:
Особенности открытого заднего вправления и транспедикулярной фиксации:
|
| Комбинированная передняя декомпрессия и заднее вправление / стабилизация | Этот метод операции показан при наличии грыжевого выпячивания диска в переднем направлении, требующем декомпрессии у пациентов с вывихом, который не был устранен при закрытом или открытом переднем вправлении. Особенности техники проведения операции:
|
В грудном отделе позвоночник, будучи связанным с рёбрами, малоподвижен и может смещаться лишь после переломов соседних (сочленённых) позвонков.
Операция передней фиксации шейных позвонков при повреждении шеи на уровне субаксиальных позвонков (C4-C5-C6).
Тоже самое можно сказать и про более подвижную поясничный отдел позвоночника, укреплённый мощными длинными и короткими связками. Объем движения при сгибании на поясничном уровне позвоночника выражен больше, чем его ротация и наклон. У поясничных позвонков площадки суставных отростков расположены во фронтальной плоскости. Эта анатомическая особенность также препятствуют вывиху поясничных позвонков при сгибании.
Хроническое сползание тела L5 вперёд и вниз с крестца описанно впервые Киллианом (Killian) под видом спондилолиза и спондилолистеза, а Ламблем (Lambl) — под названием «самовывих позвоночника». Сподилолистез — это неизбежное следствие врождённого дефекта развития дужек позвонков (участок между суставными отростками), чаще всего встречается в дужке L5 позвонка. Описанная Турнером клиническая картина спондилолиза и спондилолистеза встречается как у женщин, так и у мужчин. Клинические проявления этого дефекта в виде спондилолистеза наблюдаются под влиянием резкой физической нагрузки, подъёма тяжести и т. п. У женщин повторная беременность может вызывать постепенное развитие того же симптома (спондилолистез), т.к. в процессе роста плода происходит размягчение связок. Размягчение связок обеспечивает необходимую подвижность сочленений костей таза для беспрепятственного прохождения плода при родах.
Подвывих позвонка — симптомы и лечение
Над статьей доктора Мажейко Л. И. работали литературный редактор Елена Бережная, научный редактор Сергей Федосов
Дата публикации 29 января 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Подвывих позвонка — это патологическое смещение одного позвонка по отношению к другому, при котором сохраняется контакт суставных поверхностей позвонков. Подвывих — это неполный вывих. При вывихе, в отличие от подвывиха, происходит полная утрата контакта суставных поверхностей, что приводит к невозможности движения.
Краткое содержание статьи — в видео:
Подвывихам чаще всего подвержены позвонки шейного отдела, реже — поясничного и грудного. В верхне-шейном отделе позвоночника между позвонками межпозвонковых дисков нет. Затылочная кость и два верхних позвонка (атлант и аксис) соединены только связками, менее устойчивыми к механической травме, чем лежащие ниже позвонки, которые прочно соединены хрящевыми шайбами — дисками. Из-за этих анатомических особенностей возникают подвывихи атланта, которые встречаются чаще других подвывихов.
Причины подвывихов шейных позвонков:
- повреждение связочного аппарата (удары, падения с высоты, резкие некоординированные движения при выполнении тяжелой физической работы, спортивных играх, выполнении стоек на голове, кувырков через голову и др.);
- родовая травма шеи часто становится причиной подвывихов позвонков шейного отдела у детей;
- слабость шейных мышц у детей, способствующая возникновению подвывиха при резком некоординированном движении;[2]
- врожденная неполноценность соединительной ткани, которая сопровождается гипермобильностью суставов (синдром Моркио, синдром Элерса-Данлоса и др.);
- воспалительный процесс в суставах позвоночника — ревматоидный артрит, болезнь Гризеля и др.[1]
Причинами подвывихов поясничных позвонков являются:
- травмы позвоночника с повреждением суставных отростков, приводящие к переломо-подвывихам и переломо-вывихам;
- дефекты дуг и фасеточных суставов позвонков, полученные после операционного вмешательства;
- потеря упругости межпозвонковых дисков вследствие ослабления мышечного корсета поясничного отдела позвоночника и брюшного пресса. Диски деформируются при физической работе, поднятии тяжестей;
- врожденный или приобретенный дефект дуги поясничного позвонка (спондилолиз), при котором смещается тело одного позвонка по отношению к другому (спондилолистез). Хотя это не типичный подвывих в межпозвонковых суставах, условно его можно отнести к подвывихам поясничных позвонков.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы подвывиха позвонка
Симптомы острых подвывихов шейных позвонков вследствие травмы:
- острая боль в шее;
- вынужденное положение головы в виде наклона вперед или вбок;
- нарушение движений в шейном отделе;
- припухлость и резкая болезненность при ощупывании;
- шум в ушах, головокружение;
- ощущение мурашек в руках;
- уменьшение силы и объема движений в руках.
Гораздо чаще встречаются застарелые не диагностированные ранее подвывихи позвонков.
Их признаки:
- боль в шее разной интенсивности, возникающая в результате активных движений или вследствие длительной неудобной рабочей позы, сна на высокой подушке;
- головные боли, возникающие одновременно с болью в шее и усиливающиеся при давлении на подзатылочные мышцы шеи. Преобладают боли в затылочной и лобной областях;
- ограничение амплитуды движений в шее в одну или обе стороны;
- головокружения, звон в ухе, снижение слуха, зрения, вегетативные дисфункции;[5]
- травматические подвывихи грудных позвонков характеризуются болями в области грудины, ребер, живота. При травматических подвывихах поясничных позвонков отмечаются жалобы на боли в области поясницы, усиливающиеся при движениях, иногда невозможность движения, расстройство чувствительности и силы в нижних конечностях, боли в животе и в области почек, расстройства функции тазовых органов;
- при повреждении спинного мозга и корешков могут развиваться парезы и параличи нижних конечностей.[7]
Если подвывих позвонка связан с патологией диска, то боли в пояснице развиваются постепенно. Усиливаются при длительном стоянии, наклонах, при переносе тяжестей. Боль отдает в крестец, копчик, в область таза и нижних конечностей. При осмотре выявляется выраженное напряжение (контрактура) поясничных мышц в виде ограничения наклона туловища вперед. Контрактура задней группы мышц бедра приводит к сгибанию ног в тазобедренном и коленном суставах. Возможно изменение походки.
Патогенез подвывиха позвонка
Подвывихи шейных позвонков возникают при падении вниз головой. Действуют силы форсированного вращения позвоночника с одновременным сгибанием шеи кпереди и отклонением в сторону. Повреждаются связки, в итоге возникает подвывих позвонка (в тяжелых случаях — вывих).
В результате действия травмирующей силы при автокатастрофах, когда шея резко сгибается и разгибается, повреждается связочный аппарат и возникает подвывих шейных позвонков. Из-за особенности строения суставных площадок позвонков шейного отдела, когда связки разрываются, позвонок соскальзывает вперед или назад. Это так называемая хлыстовая травма.[5]
Некоординированное движение атланта по отношению ко второму позвонку или к мыщелкам затылочной кости наблюдается во время прохождения плода по родовым путям при стремительных родах, стимуляции родовой деятельности, надавливании роженице на живот, наложении акушерских щипцов, при извлечении плода путем кесарева сечения. При прохождении родовых путей на шейный отдел позвоночника плода действуют силы сжатия, сгибания и с одновременным вращением, в результате наиболее часто возникают ротационные и передние подвывихи атланта. При кесаревом сечении на связки позвоночника действуют силы растяжения и вращения, также приводящие к растяжению или надрыву связок и подвывихам позвонков, чаще атланта.[5]
В результате смещения позвонка происходит сильный мышечный спазм в шее, который препятствует дальнейшему его смещению. Этот спазм мышц сохраняется в течение всего периода, пока позвонок находится не на месте, и является причиной пережатия сосудов и нервных элементов.
Некоординированное движение шеей или головой у людей со слабыми шейными мышцами, низким мышечным тонусом или при врожденной гипермобильности суставов при сильном боковом наклоне головы сопровождается размыканием суставных поверхностей атланта и аксиса и ущемлением суставной капсулы вследствие болезненного спазма прилегающей группы шейных мышц.[8]
Механизм ротационного подвывиха атланта при воспалительном процессе в боковом атлантоаксиальном суставе связан с накоплением воспалительной жидкости. Это наблюдается при болезни Гризеля, причина которой — переход инфекции из носоглотки на боковой атлантоаксиальный сустав.
При ревматоидном артрите воспаление синовиальной оболочки атлантоаксиальных суставов вызывает ослабление поперечной связки, фиксирующей атлант к зубовидному отростку второго шейного позвонка, формируется передний подвывих атланта.
При системном поражении соединительной ткани вследствие растянутости связочного аппарата и слабости шейных мышц подвывихи шейных позвонков обнаруживаются при сгибании или разгибании шеи в виде чрезмерного смещения тела позвонка вперед или назад.[9]
Подвывихи шейных позвонков приводят к осложнениям в виде ущемления нервных корешков, спазма позвоночных артерий, вследствие которых развиваются боли и другие неврологические осложнения.
Действие сил при травме поясничных позвонков по типу сгибательно-вращательного механизма приводит к разрыву связок, перелому суставного отростка или дуги и формированию подвывиха или переломо-подвывиха позвонка. Происходит компрессия спинного мозга или его корешков. Аналогичный механизм травмы шейно-грудного перехода приводит к сдавлению плечевого сплетения и сосудов, питающих верхние конечности, с нарушением их функции.
Классификация и стадии развития подвывиха позвонка
- По степени смещения: подвывих может быть на 1/3, ½ и ¾ сочленяющейся поверхности.
2. По типу смещения:
- ротационный подвывих;
- передний подвывих;
- латеральный подвывих атланта;
- верховой подвывих — нижний суставной отросток позвонка сместился на верхушку верхнего суставного отростка нижележащего позвонка;
- подвывих по Ковачу — разгибательный подвывих шейного (чаще третьего или четвертого) позвонка при разгибании шеи назад, при котором верхний суставной отросток смещенного позвонка внедряется в канал позвоночной артерии, вызывая ее раздражение или сдавление.
3. По стадиям заболевания:
- свежий — до 10 дней;
- несвежий — до 1 месяца;
- застарелый — свыше 1 месяца.
Осложнения подвывиха позвонка
Подвывихи позвонков часто дают осложнения со стороны нервной системы вследствие сдавления сосудов, нервных корешков и спинного мозга. Раздражение или сдавление позвоночной артерии при подвывихах шейных позвонков дает приступы головных болей, головокружение, сердцебиение, ухудшение зрения в виде потери четкости изображения, звон в ушах, полуобморочные состояния, помутнение сознания, нарушения внимания, ухудшение памяти. Все это обычно сопровождается хронической усталостью, нарушением сна.[11]
В детском возрасте у ребенка с подвывихом шейного позвонка часто наблюдаются:
- возбудимость;
- нарушения мышечного тонуса;
- мраморность кожи;
- потливость;
- беспокойный сон;
- нарушения двигательного и речевого развития;
- синдром дефицита внимания;
- гиперактивное поведение;
- эписиндром и прочие неврологические проблемы, связанные с нарушением циркуляции крови в сосудах бассейна позвоночных артерий и оттока ликвора.[10][15]
При подвывихах позвонков поясничного отдела может сдавливаться спинной мозг и корешки, а также возникать парезы ног и нарушения функции органов таза.
Диагностика подвывиха позвонка
Рентгенологическое исследование является основным методом диагностики. Шейный отдел позвоночника исследуется в пяти проекциях:
- переднезадняя проекция;
- боковая;
- снимки в боковой проекции со сгибанием и разгибанием головы;
- прямой снимок через открытый рот.[3]
Этот стандарт исследования минимизирует возможность ошибок диагностики, так как подвывих иногда выявляется только на функциональных снимках. Исследование шейного отдела позвоночника в двух или трех стандартных проекциях не дает достаточной информации, чтобы диагностировать подвывих атланта, который часто остается нераспознанным.[4]
Для исследования грудного и поясничного отдела используются переднезадняя и боковая проекции, включая снимок со сгибанием и разгибанием. В ряде случаев дополнительно проводится МРТ или КТ позвоночника, при осложнениях — электромиография и ультразвуковое исследование сосудов головного мозга.[12]
Лечение подвывиха позвонка
При подвывихах позвонков, возникших в результате травмы, подвывих вправляют вручную одномоментно или вытягивают позвоночник с последующим наложением жесткого воротника или гипсовой повязки. Если консервативное лечение оказывается неэффективным, делают операцию — вправляют и фиксируют позвонки с помощью металлоконструкции.[14][16] Затем назначается физиотерапия, массаж, ЛФК.
При застарелых подвывихах лечебные мероприятия направлены на снятие мышечного спазма и устранение болевого синдрома: медикаментозное лечение, физиотерапия, остеопатия, массаж, иглоукалывание. В некоторых случаях рекомендуется ношение корсета.
Нарастающая неврологическая симптоматика при застарелых подвывихах позвонков свидетельствует о нестабильности позвоночника. В этих случаях прибегают к оперативному лечению, целью которого является устранение компрессии сосудов и нервных элементов. Большинство операций предполагает наложение металлоконструкций. В послеоперационном периоде лечебные мероприятия направлены на восстановление полноценного кровообращения и функции нервных элементов с помощью массажа, физиотерапевтических процедур, водо- и грязелечения.
Прогноз. Профилактика
При травматических подвывихах прогноз большей частью благоприятный и зависит в основном от того, насколько удается воссоздать нормальные анатомические соотношения между травмированными элементами позвонков. Хорошо проведенное оперативное вмешательство и полноценное восстановительное лечение становятся залогом полного выздоровления.
При застарелых подвывихах обычно факт подвывиха не устанавливается в момент травмы, поэтому для застарелых подвывихов не характерно своевременное обращение. Тогда, по мере нарастания болей и неврологических симптомов решающее значение имеет правильная диагностика подвывиха и проведение соответствующего лечения.
Профилактикой неврологических осложнений при подвывихах является своевременное обращение за медицинской помощью. Соблюдение рекомендаций врачей-специалистов, направленных на снятие мышечного спазма, укрепление мышечного корсета, улучшение кровообращения и избегание физических перегрузок также делает прогноз благоприятным.
- Haeser, «Handbuch der Gesch. d. Medicin».
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- https://www.minclinic.ru/vertebral/vivih_pozvonkov.html.
- https://ProBolezny.ru/podvyvih-pozvonka/.
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение I // Российский биотерапевтический журнал. 2015. № 2. С. 71-77.
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).
- Renouard, «Histoire de la medicine» (П., 1948).