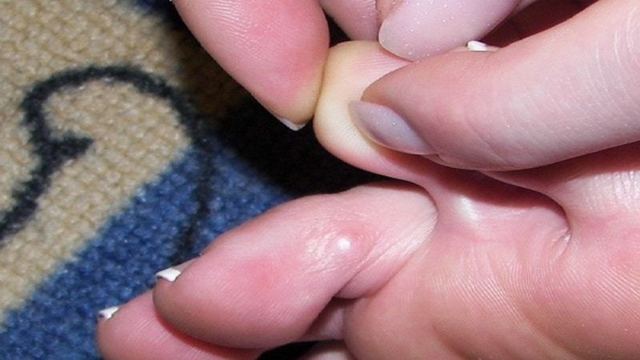
В большинстве случаев мозоли не несут угрозы для здорового человека, вызывая лишь неудобства при ходьбе и нарушая эстетику стопы. В некоторых случаях они могут изъязвляться и нагнаиваться. Но для человека, страдающего сахарным диабетом, мозоли могут представлять опасность, особенно при нестабильном уровне сахара крови и неправильном лечении. Помощь профессионалов в данном случае — это лучшее решение. В Клинике Подологии работают специалисты, которые быстро и эффективно помогут справиться с мозолями, дадут рекомендации по профилактике их появления в будущем.
Почему диабетикам нужно внимательно относиться к мозолям?
Мозоль на подошве стопы, пальцах или в межпальцевых пространствах между ними представляет собой участок плотной, огрубевшей кожи, возникший в результате длительного трения или давления.
Образование мозоли является своего рода защитной реакцией для того, чтобы уберечь кожу от дальнейшего повреждения.
При диабете возникновение мозолей на стопе сопровождается повышенным риском образования диабетической (трофической) язвы. Этому способствует нарушение обмена веществ, сниженный иммунитет и долгое заживление любых повреждений.
У диабетиков мозоли часто инфицируются, а длительное незаживание раны вместе с нарушениями чувствительности вызывает дискомфорт и постоянную боль. Обращение к подологу еще на стадии формирования сухой мозоли при диабете просто необходимо для предотвращения осложнений, устранения проблемы и повышения качества жизни.
У пациентов с сахарным диабетом снижена чувствительность нижних конечностей. Из-за ношения неудобной обуви в местах наибольшего трения образуются сначала очаги гиперкератоза, далее процесс усугубляется. Диабетики боли не чувствуют из-за сниженной чувствительности и обращаются к специалистам, как правило, уже в запущенной стадии.
Лечение мозолей при диабете в Клинике Подологии
Самое главное с чего начинать лечение — это коррекция уровня глюкозы крови под контролем эндокринолога.
В клинике Подологии для лечения мозолей используют следующие методики:
- Консервативная терапия. В комплекс консервативного лечения входят кремы и мази, смягчающие кожу стопы, защитные пластыри, разгрузочные повязки.
- Обязательно проводится удаление мозоли — при сухом наросте это абсолютно безболезненная и бескровная процедура, так как эти ткани не имеют нервных окончаний и сосудов. Но для того, чтобы не повредить здоровые ткани и не допустить кровотечения, требуется определенный опыт и профессионализм. Поэтому распаривать и удалять мозоль в домашних условиях, особенно при сахарном диабете, категорически не рекомендуется. При несоблюдении правил асептики и антисептики можно своими руками создать входные ворота для инфекции.
В качестве завершающего пункта лечения специалист наносит на кожу подологические средства, обладающие противовоспалительным и антибактериальным эффектом. Пациент получает подробные рекомендации по уходу за кожей стопы, соблюдение которых предостерегает его от повторного появления сухих мозолей при сахарном диабете.
Рекомендуется приобрести ортопедические стельки и ортезы, изготовленные по индивидуальным параметрам. При этом учитываются все анатомические особенности стопы, обувь становится удобной и не вызывает какого-либо дискомфорта при ношении.
Также необходимо отказаться от тесной и узкой обуви, которая является главной причиной возникновения мозолей. При диабете важно держать под контролем уровень сахара крови, следить за своим питанием: это помогает сохранить иммунную защиту организма и избежать других грозных последствий данной патологии.
Читать далее
Фото до и после лечения
Случай 1
Пациентка 63 лет обратилась в клинику с жалобами на болезненное образование на коже 4-го пальца левой стопы в области дистальной фаланги. В анамнезе сахарный диабет II типа.
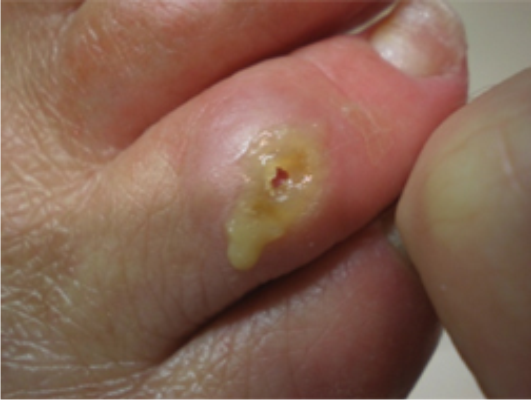
Врачами клиники выставлен диагноз — мягкая мозоль с выраженным воспалительным процессом и гнойным отделяемым.
Выполнена обработка раневой поверхности. Экссудат эвакуирован. Даны рекомендации на дом.
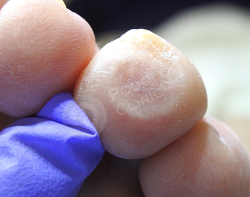
Через 3 недели после обработки раневой дефект купирован. Воспаление, болевой синдром отсутствуют. Лечение завершено.
Случай 2
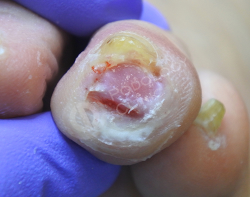
Пациентка 72 лет. Обратилась в клинику с жалобами на омозоленность 3го пальца левой стопы, болезненность при ходьбе после самостоятельной обработки дома. У пациента диабет более 17 лет.
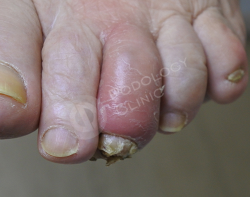
Наблюдается открытая раневая поверхность, воспалительный процесс с отеком, гиперемия, присутствует гнойное отделяемое.
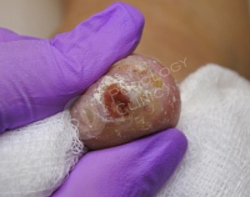
После обработки раны пациентке даны рекомендации на дом по наружному лечению и назначена антибиотикотерапия.
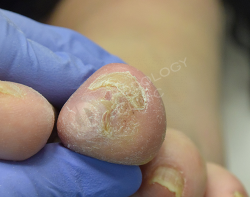
Спустя 4 недели после первичного обращения. Отмечается выраженная положительная динамика. Раневой дефект эпителизировался на 90%.
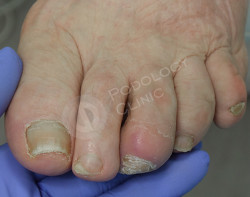
Признаки воспаления, гиперемия, отек уменьшены, субъективные ощущения купированы полностью.
Случай 3
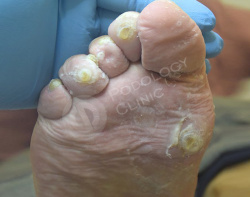
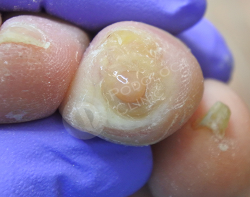
Пациент 86 лет обратился в клинику с жалобами на болезненные образования на коже стоп и пальцев. Беспокоят около 3 лет.
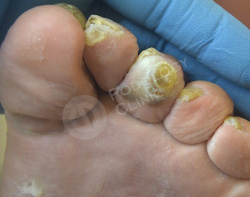
Известно, что пациент наблюдается у эндокринолога по поводу сахарного диабета. Врачами клиники выставлен диагноз — стержневые мозоли, натоптыши.
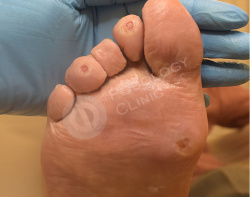
Выполнен аппаратный медицинский педикюр с акцентом на удаление гиперкератоза. Даны рекомендации на дом по профилактике образования мозолей.
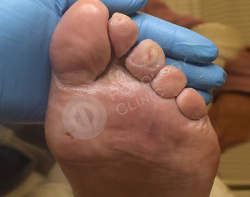
Кожный рисунок восстановлен, гиперкератоз в областях избыточного давления нормальной толщины.
Случай 4
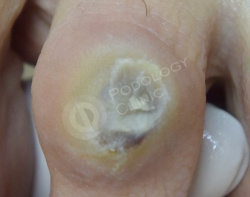
Пациентка 55 лет. В анамнезе сахарный диабет 2 типа. Жалобы на острую боль в области второго межфалангового сустава, тыльная поверхность 3 пальца левой стопы.
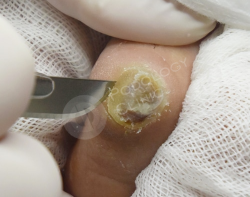
Назначено удаление мозоли, изготовление индивидуального ортоза.

После обработки проводится антибактериальная фототерапия системой PACT.
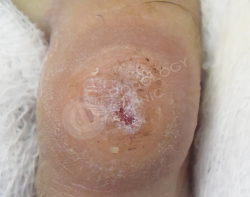
Через 2 недели на повторном приеме наблюдается положительная динамика, раневой дефект купирован, боль отсутствует, отек отсутствует.
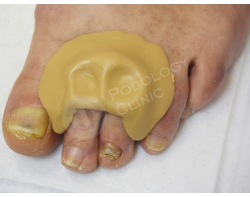
Изготовление индивидуального ортоза для защиты и выпрямления пальцев стоп во избежание рецидивов.
Случай 5
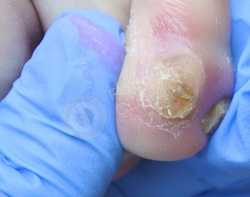
Болезненное образование на коже 4-го пальца левой стопы с медиальной стороны беспокоит 60-летнюю пациентку в течение 2 месяцев. Известно, что с детства пациентка страдает сахарным диабетом I-типа.
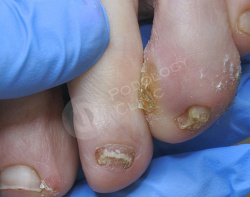
Самостоятельно прикладывала пластырь для мозолей (Салипод), от которого не было эффекта.
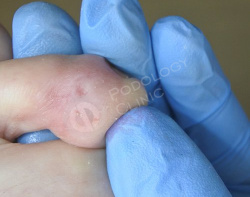
Подологом произведена обработка мозоли с удалением ее стержня. Рекомендовано ношение межпальцевого корректора.
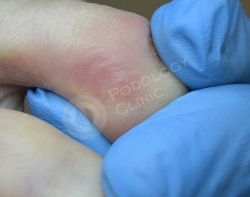
На контрольном осмотре через месяц мозоль регрессировала, формируется нежная здоровая кожа. Пациентка соблюдает все рекомендации.
Случай 6
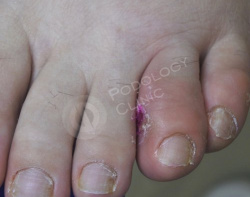
Пациентка 43 лет обратилась с жалобами на болезненную мозоль 4-го пальца левой стопы. Наблюдается гиперемия, отек, острая боль при пальпации.
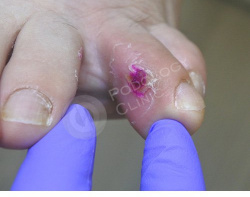
Образование беспокоит около 1,5 месяцев. У пациентки в анамнезе сахарный диабет.
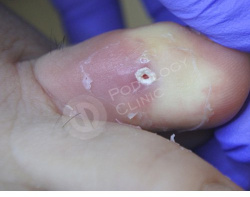
Врачами клиники проведена обработка мозоли, наложена антибактериальная подсушивающая мазь. Назначена антибиотикотерапия.
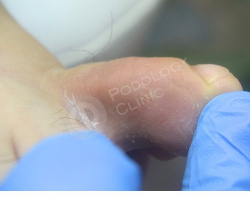
Через 1 месяц наблюдается положительная динамика, раневой дефект полностью купирован. Воспаление, гиперемия, отек и боль отсутсвуют.
Случай 7
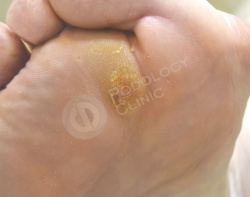
В результате поперечного плоскостопия и давления просевшей головки 2-ой плюсневой кости на коже стопы у пациентки 70 лет, страдающей сахарным диабетом, сформировалось болезненное плотное гиперкератическое образование.
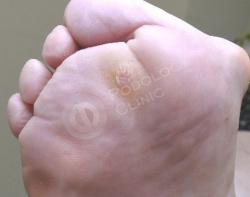
Врачами клиники была проведена дерматоскопия образования, выставлен диагноз — натоптыш. Выполнена обработка у подолога.
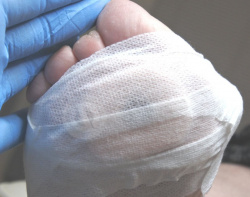
Для разгрузки участка кожи с избыточным давлением на плюсне была наложена разгрузочная повязка. Рекомендована консультация ортопеда, изготовление и ношение индивидуальных ортопедических стелек.
Случай 8
Пациент 50 лет. Диабет II типа с 2002 года. Обратился с жалобами на пульсирующую боль на внутренней поверхности 5-го пальца правой стопы более двух недель. Около 1,5 месяцев назад в этом месте образовался межпальцевой мозоль.
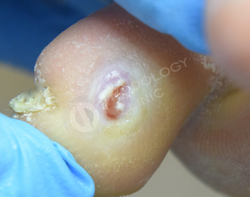
Наблюдается воспалительфный процесс с гноем и язвой. Проведено удаление мозоля и противомикробная фотодезинфекция системой ПАКТ. В дальнейшем рана будет подвергаться перевязке через 1 день.
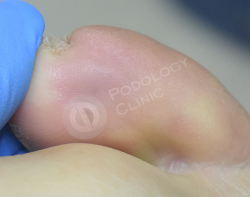
Спустя 4 месяца после первичного приёма. На фото признаков мозоли нет, ткань сформировалась полностью. Пациенту даны рекомендации по профилактике образования мозолей.
Случай 9
Пациентка 75 лет, страдающая сахарным диабетом, обратилась в клинику с жалобами на болезненную мозоль с образованием гематомы в области 1-го межпальцевого пространства на 2-ом пальце правой стопы. Беспокоит длительно.
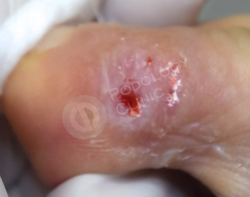
Врачами клиники проведена обработка мозоли. Наложена антибактериальная подсушивающая мазь. Назначена антибиотикотерапия.
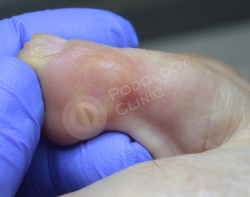
Через 2 месяца на месте удаленной мозоли раненого дефекта нет. Сформировался участок гиперкератоза нормальной толщины в зоне избыточного давления без стрежневой мозоли. Пациентке даны рекомендации на дом, направленные на профилактику рецидива.
Смотреть еще
Прайс-лист Лечение мозолей при диабете
- Консультация первичная Главного подолога Полецкой Х.Н.5000
- Консультация повторная Главного подолога Полецкой Х.Н.3000
- Консультация специалиста-подолога (первичная) 3000
- Консультация специалиста-подолога (повторная) 2000
- Прием (осмотр, консультация) врача-дерматовенеролога (первичный) 3000
- Прием (осмотр, консультация) врача-дерматовенеролога (повторный) 2000
- Консультация расширенная (с участием 2 специалистов)5500/7000
- Консультация расширенная повторная (с участием 2 специалистов)4000
Специалисты
Лечение ран у людей с диагнозом диабет
Появление небольшой раны не является проблемой для большинства людей, но только не для диабетиков. У людей с повышенным уровнем глюкозы в крови раны и даже небольшие порезы заживают намного дольше, более того они могут перерасти в большую проблему. Если Вам поставили диагноз диабет нужно обязательно консультироваться с лечащим врачом по любым, даже самым незначительным проблемам, а особенно при возникновении ран. Для того чтобы простой порез не стал проблемой — нужно тщательно изучить информацию о правильном уходе за поврежденными участками кожи. Общепринятая обработка ран перекисью или йодом не подойдет в данном случае. Нужно в первую очередь учитывать особенности болезни. Сахарный диабет — это заболевание, при котором риск возникновения инфицирования возрастает в разы. Именно поэтому людям с повышенным уровнем сахара в крови нужно быть очень аккуратными и стараться не повреждать кожу. Даже если это случилось при правильном лечении можно избежать негативных последствий.
Для людей с диагнозом диабет, мы подобрали несколько полезных советов, а именно:
- постоянно проверять и контролировать уровень глюкозы в крови. Именно это поможет поддержать организм в нормальном состоянии и наладить процессы заживления;
- правильно питаться. Ежедневный рацион может как позитивно, так и негативно сказаться на состоянии ран. При возникновении ран нужно как можно больше употреблять продукты, содержащие цинк и витамины. Также нужно увеличить уровень потребление чистой воды. Кроме этого нужно употреблять в пищу только допустимые для диабетиков продукты и не провоцировать увеличение уровня сахара в крови;
- тщательно следить за состоянием раны. Ежедневно нужно осматривать поврежденное место и обрабатывать его заживляющими средствами. Если при осмотре обнаружится отек или сильное покраснение, нужно обратиться к врачу. Именно эти симптомы являются признаком возникновения заражения;
- детально осматривать участки кожи возле раны. Возникновение каких-либо изменений в этой области также может служить признаком заражения. Если вокруг раны появятся красные пятна или же кожа приобретет зеленоватый или бурый оттенок нужно немедленно обращаться к врачу. Вовремя предоставленная профессиональная помощь поможет избежать проблем в дальнейшем.
Уход за ранами у людей с повышенным уровнем глюкозы
Как уже было упомянуто, больным на сахарный диабет нужен особый уход при повреждении кожи. В первую очередь поврежденный участок кожи нужно очистить от загрязнений. Промыть поврежденный участок кожи теплой водой с мылом. После этого рана должна хорошо просохнуть и можно начинать обрабатывать. Заливать рану спиртом, перекисью или йодом нежелательно, это может задержать процесс выздоровления. Лучше всего в таких случаях подойдет зеленка. Если повреждение глубокое нужно будет наложить повязку, лучше всего подойдет бинт. Повязочный материал должен хорошо впитывать выделения (гной, кровь). Повязка поможет защитить поврежденный участок от загрязнений и предотвратить занесение инфекции. Бинт нужно регулярно менять и следить, чтобы он не присох к ране. Использовать необходимо только стерильный бинт, чтобы не занести инфекцию.
Часто при диабете раны появляются на нижних конечностях и заживают очень долго. Потому нужно получить консультацию у доктора по уходу за ногами и придерживаться всех правил. Если на нижних конечностях стали видны небольшие раны — нужно обратиться в больницу.
Вылечить раны быстро и безболезненно можно при помощи мазей под названием Ируксол и Норуксол. Эти мази специально предназначены для обработки поврежденных участков кожи. Они идеально подходят для использования пациентами с повышенным уровнем сахара в крови.
Ируксол — это мазь с противомикробным и заживляющим действием. Основным ее элементом является Коллагеназа, которая представляет собой протеолитический фермент. Этот фермент способствует очищению раны и выведению из нее отмерших тканей. Также в состав этой мази входит антибиотик Хлорамфеникол. Этот антибиотик имеет широкий спектр действия и способен эффективно бороться с любыми бактериями. Мазь прошла клинические испытания, которые показали ее эффективность. Результат от ее использования пациенты начинаю ощущать с первого дня лечения.
Норуксол также представляет собой ранозаживляющую мазь на основе протеолитического фермента Коллагеназа. Но в ее составе отсутствует антибиотик. В некоторых случаях использование антибиотиков нежелательно, потому можно выбрать эту мазь. Стоит обратить внимание на то, что рану, обработанную заживляющей мазью нужно периодически промывать и делать перевязку.
Перечисленные препараты на сегодняшний день являются одними из самых эффективных при лечении ран у людей с повышенным уровнем сахара. Входящие в состав мазей компоненты бережно очищают рану и способствуют регенерации клеток.
Применение новых технологий в лечении синдрома диабетической стопы: клинический случай
Синдром диабетической стопы (СДС) — очень серьезное осложнение сахарного диабета (СД). Это осложнение (в 85% случаев представленное трофическими язвами стоп разной тяжести) выявляется у 4-10% от общего числа пациентов с СД. Бытует мнение, что эффективность лечения язвенных дефектов стоп при СД низка, однако это не соответствует действительности. На самом деле при нейропатической форме (50-70% всех больных СДС) заживление трофической язвы происходит в 80-90% случаев. Для этого необходимо соблюдение нескольких обязательных условий (см. таблицу 1), тогда как низкая эффективность лечения часто связана с тем, что условия соблюдаются не полностью. Как показывает практика последних 10 лет, появление специализированных отделений и кабинетов «Диабетической стопы» значительно повысило эффективность лечения этих пациентов и снизило число ампутаций. Одна из не решенных пока проблем, актуальных для таких специализированных отделений, — низкая эффективность консервативного лечения диабетических язв при (нейро)ишемической форме СДС.
Ишемическая и нейроишемическая формы составляют менее половины всех случаев СДС (5-10% и 25-40%, соответственно) (Дедов, 1998, Shаw, 1996; Международная рабочая группа по диабетической стопе, 2000; Staroverova, 2001). Однако наличие выраженной ишемии принципиально меняет прогноз лечения у этих пациентов: вероятность заживления язвенных дефектов без восстановления магистрального кровотока составляет 10-30% (Международная рабочая группа по диабетической стопе, 2000). Следует помнить, что назначение большинства вазоактивных средств не повышает вероятность заживления язвенных дефектов. Согласно данным метаанализа (Loosemore, 1994), непростаноидные препараты (эффективные при II стадии хронической артериальной недостаточности, ХАН) неэффективны при III-IV стадиях. Простаниоды (алпростадил, илиопрост) влияют на прогноз при III-IV стадиях ХАН, но в основном — у больных с умеренными проявлениями критической ишемии (tcpO2>20 mmHg). Прогрессирование поражения и отсутствие заживления ран после малых ампутаций на фоне критической ишемии приводят к высокой ампутации у значительной части пациентов. Однако хорошо известно, что проведенное в таких условиях реконструктивное вмешательство на артериях нижних конечностей кардинально меняет прогноз лечения, позволяет избежать высокой, а в ряде случаев — и малой ампутации. Это привело к тому, что в последние годы хирургическая реконструкция артерий (путем шунтирования или эндоваскулярных вмешательств) рассматривается в качестве метода выбора при лечении как перемежающейся хромоты, так и язвенных дефектов ишемического происхождения при СД (American Diabetes Association, 1999; Международная рабочая группа по диабетической стопе, 2000). Была показана высокая эффективность реконструктивных операций у пациентов с СД, в ряде случаев сопоставимая с таковой у пациентов без нарушений углеводного обмена. Результатом широкого внедрения этих методов в зарубежных странах явилось значительное снижение числа ампутаций при ишемической форме синдрома диабетической стопы в Европе. Реконструктивные операции на артериях у больных сахарным диабетом проводятся и в России (Покровский, 2002; Гавриленко, 2002; Мухамадеев, 2002).
Еще один недавно вошедший в практику метод лечения — иммобилизирующая разгрузочная повязка (ИРП), в зарубежной литературе — Total Cast. Такая фиксирующая повязка на голень и стопу представляет собой более или менее жесткий «сапожок» (из гипса или современных полимерных материалов, съемный или несъемный), переносящий нагрузку с области язвы на другие участки. Важно, что этот метод позволяет ходить по улице, работать и т. п., не подвергая при этом рану механической нагрузке. В большинстве зарубежных стран ИРП стал «золотым стандартом» разгрузки, но в России он практически не применялся из-за боязни возникновения осложнений (не всегда обоснованной). В нашей стране основным, хорошо себя зарекомендовавшим методом разгрузки сегодня является «полубашмак». Однако в ряде ситуаций «полубашмак» оказывается неэффективен либо существуют противопоказания к его применению. Это расположение язвы в средней части стопы или пяточной области, необходимость выходить на улицу, работать, а также несоблюдение пациентом предписанного режима разгрузки. В этих случаях требуется использование ИРП.
Пациент В., 57 лет, обратился за консультацией в отделение «Диабетическая стопа» ЭНЦ РАМН 15.04.2003. Диагноз: сахарный диабет 2 типа, тяжелого течения, декомпенсация. Диабетическая дистальная полинейропатия. Диабетическая макроангиопатия: атеросклероз артерий нижних конечностей, критическая ишемия левой нижней конечности (ХАН IV ст). Синдром диабетической стопы, нейроишемическая форма: инфицированный язвенный дефект левой пяточной области II-III cт. по Wagner. Диабетическая микроангиопатия: диабетическая нефропатия в стадии протеинурии с сохранной азотовыделительной функцией почек (IV ст. по Morgensen); диабетическая ретинопатия II ст. ИБС, стенокардия напряжения I ф. к. Многоузловой эутиреоидный зоб 0 ст. (ВОЗ).
СД 2 типа диагностирован в 1990 г. Пациент получал лечение диабетоном 80 мг 1-2 таб/сут (принимал препарат нерегулярно), контроль гликемии был нерегулярным. На момент осмотра уровень гликемии достиг 17,5 ммоль/л натощак.
Перемежающуюся хромоту не отмечал (однако вел малоподвижный образ жизни, редко проходил более 500 м).
23.02.2003 появился язвенный дефект левой пяточной области. Рана не заживала, несмотря на проводившееся амбулаторное и стационарное лечение (включавшее вазапростан 40 мкг/сут N 15), осложнилась раневой инфекцией (St. aureus, Enterococcus).
 |
| Рисунок 1. Исходный вид раны. |
На момент осмотра: рана 4,5 х 3,5 см, глубиной до 3 см (см. рисунок 1). Стопа отечна, теплая на ощупь. Вибрационная чувствительность на стопах = 0-1 балл, пульсация на артериях правой стопы ослаблена, левой — не определяется.
Общее состояние: относительно удовлетворительное, температура тела в норме. ЧСС = 70 уд/мин, АД = 140-150/80-90 mmHg.
Рентгенологически: дефект мягких тканей пяточной области, признаков деструкции пяточной кости нет.
УЗДГ: справа — признаки стеноза ~50% бедренно-подколенного сегмента, артерий голени. Слева — стенотические изменения бедренно-подколенного сегмента (~50%), окклюзия передней тибиальной артерии, субтотальный стеноз задней большеберцовой артерии.
Дуплексное сканирование брюшного отдела аорты и артерий нижних конечностей (в ГКБ №81): сосудистая стенка неровная, утолщена в дистальных сегментах обеих задних большеберцовых артерий (ЗББА) с медиокальцинозом. Толщина комплекса «интима-медиа» до 1,2 мм. В просвете дистальных сегментов ЗББА — множественные микрокальцинаты, стенозирование ЗББА справа до 90%, слева до 80%.
Восстановление артериального кровотока
На основании данных обследования и с учетом неэффективности проводившейся консервативной терапии, пациент был направлен к ангиохирургу для проведения реконструктивного вмешательства на артериях нижней конечности. Указанное лечение осуществлялось в 25-м Центральном военном клиническом госпитале РВСН с 13.05.03 по 02.06.03.
При обследовании в стационаре были получены следующие данные.
Клинический анализ крови: гемоглобин — 128 г/л, эритр. — 4,36*1012/л, лейк. — 6,8*109/л (пал. — 2%, сегм. — 62%, эоз. — 2%, лимф. — 28%, мон. — 6%), СОЭ — 23 мм/ч.
Клинический анализ мочи: уд. вес — 1014, белок — 1,22%, цил. — нет, лейк. — 2-4 в п/зр, эритр. — 3-5 в п/зр.
Биохимический анализ крови: общий белок — 69,0 ммоль/л, билирубин — 10,0 ммоль/л, креатинин — 120 мкмоль/л, мочевина — 6,1 ммоль/л, холестерин — 4,8 ммоль/л, β-липопротеиды — 40%, триглицериды — 1,0 ммоль/л, АЛТ, АСТ — в норме.
ЭКГ: ритм синусовый, правильный, 68 уд/мин. Горизонтальное положение электрической оси сердца.
Ro-графия органов грудной клетки: легочные поля прозрачны. Корни фиброзные, с петрификатами. Гипертрофия левого желудочка, уплотнена дуга аорты.
УЗИ органов брюшной полости: печень, селезенка, желчный пузырь, поджелудочная железа, почки — без патологических изменений.
Ангиография артерий нижних конечностей: абдоминальный отдел аорты с неровными контурами, просвет ее сохранен. Контуры магистральных артерий нижних конечностей неровные, просвет сохранен, выраженный кальциноз стенок артерий. Магистральные артерии обеих голеней с неровными контурами, резко истончаются ниже уровня щели голеностопных суставов. В дистальном отделе левой задней большеберцовой артерии определяются два тандемных критических стеноза. Подошвенные артериальные дуги разомкнуты.
Проведенное лечение
Антибиотикотерапия (офлоксацин 200 мг два раза в день), хирургическая обработка раны (иссечение некротизированных тканей из кармана глубиной до 3 см), дезинтоксикационная терапия, дезагреганты в/в. Пациент переведен на инсулинотерапию (актрапид 8 ЕД п/з, 6 ЕД п/о, 6 ЕД п/у; монотард 8 ЕД п/з, 8 ЕД — 22.00), достигнута компенсация углеводного обмена (гликемический профиль 25.06.03: 8,9-6,5-4,7-7,4-5,1 ммоль/л). В связи с диабетической нефропатией IV ст. пациент постоянно получает эналаприл 10 мг/сут.
20.05.03 произведена рентгеноэндоваскулярная ангиопластика задней большеберцовой артерии слева, восстановлен артериальный кровоток.
Операция проводилась под местной анестезией 0,5%-20,0 Sol. Novocaini, левосторонним чрезбедренным доступом антеградно пунктирована бедренная артерия. Через интродюсер диаметром 5F введен коронарный проводник в заднюю большеберцовую артерию дистальнее стенозов. В область критических стенозов подведен баллонный сегмент катетера размерами 2, 5×20, 0 мм. Выполнена ангиопластика под рабочим давлением до 5 атм. На контрольной ангиограмме стеноз устранен, препятствий для кровотока не определяется. Проводник удален. Интродюсер подшит к коже. Асептическая повязка. За период вмешательства больному внутриартериально введено 7 тыс. ЕД гепарина. Состояние пациента не изменилось.
После выписки: при допплеровском исследовании магистрального кровотока справа и слева в задних большеберцовых артериях — магистральный измененный кровоток (ЛПИ > 1), в тыльных артериях стопы — коллатеральный кровоток, но ЛПИ > 1 (возможно завышение лодыжечно-плечевого индекса, вследствие артериосклероза Менкеберга).
Чрескожное напряжение кислорода (tcpO2) на тыльной стороне левой стопы (через три месяца после ангиопластики): лежа — 19 mmHg, сидя — 20 mmHg (возможно занижение показателя вследствие отека стопы). По совокупности клинических данных, состояния раны и результатов инструментального обследования было сделано заключение, что явления критической ишемии устранены.
Применение индивидуальной разгрузочной повязки (Total Cast)
Пациент был выписан для амбулаторного лечения, которое включало:
- ежедневные перевязки с промыванием раны раствором диоксидина, фурацилина, наложением атравматической повязки (Atrauman, Branolind);
- регулярное удаление гиперкератоза с краев раны;
- разгрузку пораженной конечности (костыли);
- компенсацию углеводного обмена (инсулинотерапия).
 |
| Рисунок 2. Вид раны после восстановления артериального кровотока. |
Признаков ишемии конечности не наблюдалось, рана заполнилась полноценной грануляционной тканью (см. рисунок 2), но скорость сокращения размеров раны оказалась ниже расчетной (см. рисунок 3).
Известно, что скорость заживления соответствует расчетной при отсутствии значимой ишемии, инфекции и механической нагрузки на рану. Учитывая, что разгрузка конечности с применением костылей не является оптимальной, было решено изготовить иммобилизирующую разгрузочную повязку.
 |
| Рисунок 3. Оценка скорости уменьшения размеров раны. |
Эквивалентный радиус раны рассчитывается как (d1+d2)/4, где d1 и d2 — соответственно максимальный и перпендикулярный ему минимальный диаметр раны.
Расчетная скорость заживления (черная линия) определяется по формуле Cavanagh: r = -0.74 + 1.04*r0 — 0.1*t — 0.012*r0*t, где r — эквивалентный радиус раны в данный момент, r0 — исходный эквивалентный радиус раны, а t — время с начала лечения (дни) (Cavanagh, 2001).
Реальные размеры раны наносились на график (красная линия) при каждом осмотре пациента (точка «0» — 1 месяц после баллонной ангиопластики). Из графика видно, что после изготовления ИРП скорость заживления (угол наклона графика) значительно выросла и достигла расчетной.
 |
| Рисунок 4. Вид стопы пациента по окончании лечения. |
При применении этого метода разгрузки рана начала затягиваться гораздо быстрее, и к 10.09.03 было достигнуто заживление язвы (см. рисунок 4).
Основными методами реваскуляризации нижних конечностей являются шунтирующие операции и чрескожная транслюминальная баллонная ангиопластика (ЧТБА). Зачастую ЧТБА считают недостаточно эффективной и предлагают не использовать у пациентов с СД. Известно, что долговременный эффект шунтирования выше, чем у баллонной ангиопластики, причем у больных с СД эта разница выражена сильнее (Dyet, 2000). Но в критических ситуациях (язвенные дефекты, критическая ишемия) ангиопластика представляет собой малоинвазивный метод, позволяющий стабилизировать ситуацию и избежать ампутации, что зачастую более важно, чем отдаленные результаты вмешательства. Это так называемая limb-saving angioplasty — ангиопластика для спасения конечности.
На выбор метода в значительной мере влияет локализация поражения. Показано, что ЧТБА более эффективна при стенозах подвздошных и бедренных артерий. При стенозах подколенной артерии и артерий голени ЧТБА сопряжена с рядом трудностей и в целом менее действенна (хотя есть сообщения (Grаziаni, 2001) о 70-80-процентной эффективности вмешательства). Поэтому при стенозах артерий голени методом выбора в развитых странах стало шунтирование, тогда как при более серьезном уровне поражения — ЧТБА (Trans-Atlantic Inter-Society Consensus Group, 2000). Шунтирование на дистальных артериях, потребовавшее совершенствования техники операции, в последние годы превратилось в реальность. В некоторых ситуациях ЧТБА технически трудна и может оказаться неосуществимой. Это, например, случаи полной окклюзии сосуда и большой протяженности поражения. Принципы выбора между шунтированием и ЧТБА в этих ситуациях детально описаны в специальной литературе (Trans-Atlantic Inter-Society Consensus Group, 2000; Коков, 2002).
Однако в ряде случаев шунтирующие операции противопоказаны в связи с тяжелым общим состоянием пациента, а также при наличии трофической язвы с выраженной раневой инфекцией. У таких больных «ангиопластика для спасения конечности» абсолютно обоснованна. Такое вмешательство позволяет достичь заживления раны, а через несколько лет, если произойдет ухудшение проходимости артерий, направить пациента на шунтирующую операцию. Имеются многочисленные сообщения о хорошем лечебном эффекте ЧТБА (в том числе на артериях голени) при критической ишемии конечности у больных с СД (Воmmаyyа, 2002; Dyet, 2000; Сittеriо, 2000; Fаgliа, 2000), включая результаты одного многоцентрового исследования (Grаziаni, 2001).
История болезни, представленная выше, демонстрирует также, как важна постоянная оценка эффективности проводимого лечения (в нашем случае — сопоставление динамики размеров язвы с результатами расчета по формуле Cavanagh). Если эффект от лечения недостаточен, необходимо выявить причину, по которой это происходит. В нашем случае отсутствие оптимального режима разгрузки оказалось достаточной причиной для замедленного заживления раны, и эта проблема могла быть решена только с помощью нового метода — иммобилизирующей разгрузочной повязки. Следует особенно отметить, что для приближения к «идеальной» скорости заживления не потребовалось использования ни «стимуляторов заживления» (солкосерил, актовегин, метилурацил и т. п.), ни «сосудистых» средств. Эти препараты широко применяются, однако их эффективность в отсутствии необходимых условий для заживления (см. таблицу 1) крайне низка.
В настоящее время становятся доступными новые методы лечения СДС, внедрение которых в повседневную практику вполне возможно и крайне необходимо. Только адекватное комбинированное лечение позволяет достичь оптимальных результатов, особенно в сложных случаях, таких, как синдром диабетической стопы.
По вопросам литературы обращайтесь в редакцию
О. В. Удовиченко, кандидат медицинских наук
Г. Р. Галстян, кандидат медицинских наук
И. А. Ерошкин, кандидат медицинских наук
А. А. Ефимов, О. В. Носов
Ю. Г. Васильев, кандидат медицинских наук
Эндокринологический научный центр РАМН (Москва), 25-й Центральный военный клинический госпиталь РВСН (Одинцово)
- Moustafine R. I., Bobyleva V. L., Bukhovets A. V., Garipova V. R.,Kabanova T. V., Kemenova V. A., Van den Mooter G. Structural transformations during swelling of polycomplex matrices based on countercharged (meth)acrylate copolymers (Eudragit® EPO/Eudragit® L 100-55). Journal of Pharmaceutical Sciences. 2011; 100:874–885. DOI:10.1002/jps.22320.
- Харенко Е. А., Ларионова Н. И., Демина Н. Б. Мукоадгезивные лекарственные формы. Химико-фармацевтический журнал. 2009; 43(4): 21–29. DOI: 10.30906/0023-1134-2009-43-4-21-29.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Доклиническое изучение противоопухолевой активности производного индолокарбазола ЛХС-1208 // Российский биотерапевтический журнал. 2014. № 1. С. 129.
- https://clinic-nail.ru/services/lechenie-mozoley-pri-diabete/.
- https://www.iruxol.ru/new-articles-iruxol/lechenie-ran-u-lyudey-s-diagnozom-diabet.
- https://www.lvrach.ru/2003/10/4530774.
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение II // Российский биотерапевтический журнал. 2015. № 3. С. 41-47.
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.