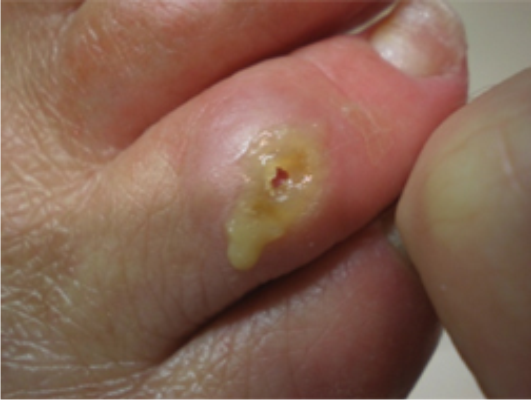
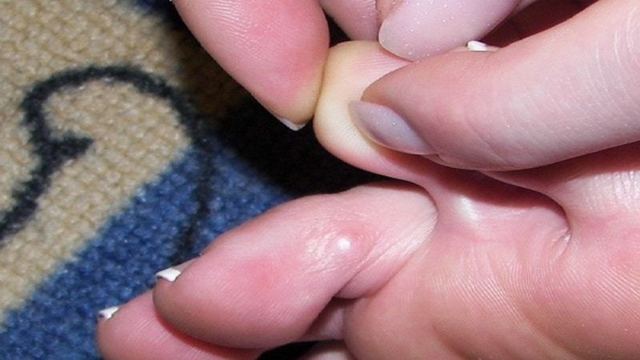
Мозольный абсцесс — это ограниченный гнойный процесс в коже или подкожной клетчатке, возникающий вследствие проникновения гноеродной флоры из кожных трещин или содержимого мозоли. Нередко состоит из двух связанных гнойников — поверхностного и глубокого. Обычно образуется на ладонной поверхности кисти. Может распространяться по межфасциальным пространствам с формированием флегмоны. Проявляется дергающими болями, отеком, покраснением, симптомами общей интоксикации. Диагностируется на основании характерной клинической картины. Лечение хирургическое — вскрытие и дренирование абсцесса на фоне антибиотикотерапии.
Общие сведения
Мозольный абсцесс (подмозольный абсцесс, намин) — распространенная патология, которая в подавляющем большинстве случаев поражает кисти рук, редко стопы. Преимущественно диагностируется у взрослых пациентов трудоспособного возраста. Обычно возникает у людей тяжелого физического труда. Женщины страдают реже мужчин. Патологии наиболее подвержены землекопы, садовники и кочегары. Среди спортсменов заболевание чаще всего выявляется у гребцов. В летний период абсцессы на фоне мозолей нередко диагностируются у дачников.

Мозольный абсцесс
Причины
Мозольный абсцесс провоцируется стафилококками, реже — стрептококками, протеями и другими микроорганизмами. В ряде случаев в ходе микробиологического исследования выявляется смешанная флора. Специалисты выделяют две основные причины воспаления тканей кисти:
- Постоянный физический труд. У людей рабочих профессий кожа ладонной поверхности кистей уплотняется из-за постоянного давления инструментов. На утолщенной коже образуются трещины, через которые в кожу, а затем — в подкожную клетчатку проникают болезнетворные агенты.
- Непривычная нагрузка. При интенсивной длительной работе с использованием инструментов у людей, непривычных к такому труду, на ладонях часто образуются водяные мозоли. Содержимое мозолей становится источником инфицирования подлежащих тканей.
Эндогенными предрасполагающими факторами, увеличивающими вероятность развития мозольного абсцесса, являются пожилой возраст, нарушения иммунитета, недостаток питания, авитаминозы, переохлаждение, локальные нарушения кровообращения. К числу экзогенных факторов риска следует отнести нарушение правил использования инструментов и техники безопасности, недостаточную гигиену, работу в условиях обильного загрязнения.
Патогенез
Микроорганизмы попадают в трещины или мозольную жидкость, откуда проникают в подлежащие ткани. В результате действия стафилококковой гиалуронидазы, некротоксина, лейкоцидина в тканях быстро появляется очаг деструкции, формируется полость, заполненная жидким гнойным содержимым. Вокруг полости образуется пиогенная мембрана, которая состоит из грануляционной ткани, не дает гною проникнуть за пределы полости и продуцирует воспалительный экссудат.
Отличительной особенностью патологии является частое образование абсцессов в виде песочных часов или запонки, то есть, в форме двух сообщающихся полостей — поверхностной и глубокой. Давление в полостях нарастает. Из-за значительной плотности кожи гной не может прорваться наружу, поэтому после разрушения участка пиогенной мембраны проникает вглубь тканей с развитием флегмоны кисти.
Симптомы мозольного абсцесса
Заболевание начинается внезапно. В зоне поражения возникают постепенно нарастающие боли. Болевой синдром усиливается при движениях, опускании руки вниз. Мозольное содержимое становится мутным. На коже вокруг мозоли образуется очаг гиперемии. Поскольку ткани на ладони очень плотные, отек появляется не в области воспаления, а на тыле кисти. Функция пальца нарушается. Температура тела поднимается до субфебрильных цифр.
Через 2-3 дня формируется гнойник. Боль становится дергающей, пульсирующей, лишает ночного сна. Отечность нарастает. Снижается функциональность всей кисти, палец принимает вынужденное положение умеренного сгибания. Движения ограничены, болезненны. До прорыва гноя в окружающие ткани гипертермия незначительная или умеренная, отмечается некоторое ухудшение общего состояния. При исследовании пуговчатым зондом максимальная болезненность определяется в проекции мозоли в основании пальца.
При прорыве гноя вглубь тканей отек еще больше увеличивается, рука приобретает подушкообразный вид. Естественные складки сглаживаются, пальцы раздвигаются в стороны. Боли распространяются по всей кисти. Состояние пациента ухудшается. Температура достигает фебрильных цифр, гипертермия сопровождается слабостью, разбитостью, ознобами.
Осложнения
При расплавлении пиогенной мембраны и проникновении гноя в глубокие пространства ладони мозольный абсцесс осложняется флегмоной кисти. Данное негативное последствие наблюдается у 11% больных, 35% от общего количества случаев составляют межпальцевые, 33% — тыльные и 8,5% — межфасциальные флегмоны. У остальных пациентов выявляются комбинированные гнойные процессы.
При распространении инфекции по лимфатическим путям возникает лимфангит, лимфаденит, при поражении подсухожильных и подапоневротических клетчаточных пространств — флегмона предплечья. При генерализации гнойного процесса развивается сепсис, представляющий угрозу для жизни больного.
Диагностика
Обычно пациенты с мозольным абсцессом обращаются к гнойному хирургу амбулаторно. При развитии осложнений диагностика осуществляется после экстренной госпитализации в стационар. Постановка диагноза не представляет затруднений и не требует проведения инструментальных исследований. План обследования включает:
- Сбор анамнеза. Больной указывает, что его работа предусматривает тяжелый физический труд и использование инструментов. Некоторые пациенты отмечают, что незадолго до появления симптомов гнойной инфекции они совершали непривычные действия с применением инструментария, после чего на ладони появились водяные мозоли.
- Физикальный осмотр. У основания пальца обнаруживается кольцевидный очаг гиперемии с утолщенной кожей, вскрывшейся или невскрывшейся мозолью. Локальная температура повышена. Тыл кисти отечен. Максимальная болезненность при пальпации определяется в зоне мозоли.
- Лабораторные анализы. В анализах крови выявляются признаки гнойного воспаления — значительное повышение СОЭ, лейкоцитоз со сдвигом до юных форм, С-реактивный белок, антистрептолизин-О.
Дифференциальная диагностика абсцесса проводится с другими гнойными процессами в области кисти. Важной частью обследования является исключение осложнений и точное определение распространенности процесса для выбора оптимальной тактики лечения.
Лечение мозольного абсцесса
При выявлении признаков сформировавшегося гнойника показано немедленное вскрытие, которое в зависимости от состояния больного может производиться в поликлинике или в условиях хирургического отделения. Возможны следующие вмешательства:
- При неосложненном абсцессе. Мозоль иссекают. Абсцесс вскрывают двумя продольными или одним дугообразным разрезом в проекции головок пястных костей. Полость промывают, ее дно исследуют зондом для выявления возможного сообщения с глубоким затеком. При отсутствии затека операцию завершают установкой дренажа.
- При наличии затека. Дополнительно к вышеупомянутым разрезам выполняют разрез на тыльной стороне кисти, используя в качестве ориентира зонд, введенный в комиссуральное отверстие. Дренаж вводят через ладонную сторону кисти и выводят через тыльную.
- При развитии флегмоны. С учетом типа процесса рассекают кожу межпальцевого промежутка, делают широкие разрезы на тыле или ладонной поверхности. Полости промывают, дренируют.
Руку фиксируют с помощью косыночной повязки. Рекомендуют сохранять возвышенное положение конечности. Назначают антибактериальные препараты. Вначале проводят перевязки с гипертоническим раствором, после очищения раны накладывают мазевые повязки. Продолжительность периода нетрудоспособности при неосложненном мозольном абсцессе составляет 3-4 дня, при осложненном — до нескольких недель.
Прогноз и профилактика
При отсутствии осложнений прогноз мозольного абсцесса благоприятный, функция конечности полностью восстанавливается. При образовании затеков и возникновении флегмоны в исходе может наблюдаться ограничение движений. Профилактика включает соблюдение техники безопасности и правил работы с инструментами, применение защитных рукавиц, своевременную обработку мозолей.
Сепсис

Сепсис у взрослых: симптомы и лечение
Заражение крови (сепсис) — это острое или хроническое заболевание, которое возникает вследствие проникновения в организм бактериальной, вирусной или грибковой флоры.
Многие люди считают, что сепсис крови развивается после нагноения тяжелых ран, однако, в реальности существует множество других «ворот», через которые инфекция может проникнуть в кровеносную систему, причем очень часто получается, что истинные причины болезни выяснить так и не удается.

Что это такое?
Сепсис — это тяжелый инфекционный процесс, который формируется в результате постоянного нахождения или периодического попадания различного рода возбудителей в систему кровообращения человека.
В клинической картине преобладают симптомы нарушения работы всего организма, а не местные реакции.
Классификация
В зависимости от скорости развития инфекционного процесса выделяют следующие виды септических состояний:
- Молниеносный сепсис, который развивается в течение трех суток после инфицирования патогенными возбудителями;
- Острый, при котором клиническая симптоматика развивается не ранее, чем через неделю после выявления первичного очага инфекции;
- Подострое септическое состояние формируется от недели и до четырех месяцев;
- Хроническим сепсис у взрослых будет считаться при появлении первой симптоматики не ранее чем через полгода; он, как правило, развивается у больных с иммунодефицитами различной этиологии.
В эпидемиологическом плане при характеристике данной патологии выделяют следующие виды:
- Внутрибольничное инфицирование. Оно развивается в результате хирургических, гинекологических, диагностических или других медицинских манипуляций, возникающих после оказания медицинской помощи.
- Внебольничное инфицирование. Причиной становится какое-либо инфекционное заболевание, например, кишечная инфекция, менингит, лор-патология и т. д.
По особенностям проявления клинических симптомов сепсиса выделяют:
- Токсимию, при которой развивается системный воспалительный процесс, обусловленный распространением инфекции из первичного очага;
- Септицемию, которая характеризуется отсутствием формирования вторичных гнойных очагов;
- Септикопиемию, при ней такие очаги присутствуют.
Причины заражения крови
В качестве возбудителей сепсиса выступают самые разные микроорганизмы: стафилококки, менингококки, пневмококки, кишечная палочка, микобактерия туберкулеза, клебсиелла, грибы типа Candida, вирусы герпетиморфной группы.
Стоит отметить, что развитие сепсиса связано не столько с свойствами самих возбудителей, сколько с состоянием организма человека и его иммунитета. Снижение эффективности защитных барьеров приводит к тому, что наши охранные системы уже не могут вовремя локализовать вредных возбудителей и тем более предотвратить их проникновение внутрь различных органов.
Если же говорить о наиболее распространенных способах заражения сепсисом, то стоит отметить, что они зависят от типа конкретного возбудителя. Для каждого из них характерны свои особенности и эпидемиологические предпосылки. Особняком стоят лишь случаи, когда у больных развивается внутрибольничный сепсис, симптомы которого иногда дают о себе знать даже после вдыхания плохо очищенного воздуха в палатах (в 60% проб выявляются потенциально опасные микроорганизмы).
Также можно выделить и другие пути инфицирования, определяющие основные симптомы сепсиса:
- акушерско-гинекологический;
- отогенный;
- криптогенный;
- черезкожный сепсис;
- оральный;
- заражение крови, происходящее вследствие хирургических и диагностических манипуляций.
Выявление «ворот», через которые проник сепсис, имеет огромное значение для успешного лечения пациентов. Ранняя диагностика сепсиса позволяет вовремя выявить инфекцию, отделить ее от случаев кратковременного нахождения микробов в крови и активизировать защитные системы организма.
Как мы уже сказали выше, для развития сепсиса необходимо соблюдение некоторых условий, в частности:
- формирование вторичных очагов, которые в дальнейшем также поставляют возбудителей;
- наличие первичного очага (он должен быть связан с кровеносной системой или лимфатическими сосудами);
- многократное проникновение возбудителей в кровь;
- неспособность организма организовать необходимую иммунную защиту и спровоцировать реакции против вредных микробов.
Только если все эти условия соблюдены и у больного имеются соответствующие клинические признаки инфекции, врачи диагностируют сепсис крови. Развитие сепсиса провоцируется тяжелыми заболеваниями (диабет, раковые опухоли, рахит, ВИЧ, врожденные дефекты иммунной системы), терапевтическими мероприятиями, травмами, длительным приемом иммунодепрессивных препаратов, рентгенотерапией и некоторыми другими факторами.
Первые симптомы сепсиса
Клиническое течение симптомов сепсиса у взрослых может быть молниеносным (бурное развитие проявлений в течение 1-2 суток), острым (до 5-7 суток), подострым и хроническим. Нередко наблюдаются атипичность или «стертость» его симптомов (так, и в разгар болезни может не быть высокой температуры), что связано со значительным изменением болезнетворных свойств возбудителей в результате массового применения антибиотиков.
Сепсис (см. фото) может протекать с образованием местных гнойников в различных органах и тканях (занос инфекции из первичного очага) — т. н. септикопиемия, при которой течение сепсиса зависит от расположения гнойников (например, гнойник в мозге с соответствующими неврологическими расстройствами), и без метастатических гнойников — т. н. септицемия, нередко с более бурным течением, резко выраженными общими симптомами. При развитии сепсиса у новорождённых (источник — гнойный процесс в тканях и сосудах пуповины- пупочный сепсис) характерны рвота, понос, полный отказ ребёнка от груди, быстрое похудение, обезвоживание; кожные покровы теряют эластичность, становятся сухими, иногда землистого цвета; нередко определяются местное нагноение в области пупка, глубокие флегмоны и абсцессы различной локализации.
При диагностике заражения крови различают:
- Синдром системной воспалительной реакции. Характеризуется изменением температуры тела (как в сторону повышения, более 38 °C, так и в сторону понижения — ниже 36 °C), учащенным сердцебиением (более 90 ударов в минуту) и дыханием (более 20 вдохов в минуту), изменением количества лейкоцитов в крови (менее 4×109 или более 12×109 клеток на литр крови).
- Сепсис. При тех же симптомах, что и в случае системного воспалительного синдрома, в одной из стерильных в норме тканей (в крови, цереброспинальной жидкости, в моче…) обнаруживают один из известных патогенов, выявляют признаки перитонита, пневмонии, пурпуры и других местных воспалительных процессов.
- Тяжелый сепсис. Характеризуется так же, как обычный сепсис, но с гипотензией, гипоперфузией или дисфункцией отдельных органов.
- Септический шок. Наиболее тяжелое состояние, после которого у каждого второго больного из-за нарушения кровоснабжения органов и тканей наступает смерть. Определяется теми же симптомами, что и сепсис, когда интенсивные реанимационные мероприятия не приводят к нормализации кровотока и уровня артериального давления. Другими признаками септического шока являются замедление образования мочи и спутанность сознания.
В феврале 2016 года понятия и диагностические критерии сепсиса были пересмотрены. Понятие синдрома системной воспалительной реакции и тяжелого сепсиса признаны неактуальными, понятиям сепсиса и септического шока даны новые определения.
Для выявления и диагностики сепсиса рекомендовано использовать шкалы SOFA и qSOFA.
Сепсис новорожденных
У детей вследствие сепсиса происходит нарушение многих процессов в организме (движение крови, перфузия). Статистика показывает, что частота случаев заболевания у новорожденных остается высокой, но эта проблема активно изучается.
Сепсис у детей способен развиться в качестве сопутствующего другим заболеваниям симптома и может не иметь собственных признаков. Это заболевание является реакцией организма на попадание в него патогенной микрофлоры. При воспалительном процессе происходит неконтролируемое образование гноя. У новорожденных сепсис может возникнуть при воздействии клебсиеллы и синегнойной палочки, а также стрептококков, энтеробактерий или кандиды. Иногда болезнь возникает при воздействии нескольких микроорганизмов. Чаще всего сепсис поражает детей до одного года с низкой массой тела.
При развитии молниеносной формы сепсиса возникает септический шок, который в большинстве случаев заканчивается летально. Болезнь приводит к резкому снижению температуры тела, сопровождается сильной слабостью, вялостью, повышенной кровоточивостью, отеком легких, сердечно-сосудистыми нарушениями, острой почечной недостаточностью.
Диагностика
Заражение крови диагностируют, основываясь на симптомах и данных исследований крови на наличие бактерий, учитывая, что на этапе токсико-резорбтивной лихорадки и при хроническом течении на этапе ремиссии бактериемия (наличие в крови микробов), не выявляется.
При диагностировании обязательно учитывают изменения показателей крови, для которых характерно:
- высокие показатели уровня билирубина и остаточного азота;
- сниженное содержание кальция и хлоридов;
- прогрессирующая анемия;
- высокий лейкоцитоз (ненормально высокое содержание лейкоцитов) или, в случае ослабленных пациентов — лейкопения (снижение количества белых клеток крови);
- тромбоцитопения — уменьшенное содержание тромбоцитов.
В моче выявляется белок, лейкоциты, эритроциты, повышенное количество мочевины и мочевой кислоты.
К лабораторным методам относят:
- Определение в крови количества прокальцитонина: его повышенное содержание рассматривается как характерный признак заражения крови
- Выделение генетического материала патогена, вызвавшего сепсис, с помощью полимеразно-цепной реакции (ПЦР) путем экспресс-методов. В течение 2 часов возможна идентификация до 25 видов микроорганизмов и болезнетворных грибков.
- Бактериологический анализ крови для выявления активного микроба и его реакции на действие разных антибактериальных лекарств (антибиотикограмма) для разработки оптимальной схемы лечения. Забор проводят из двух разных подкожных вен в объеме 5 — 10 мл, проводя посев в питательную среду.
Тест на прокальцитонин обладает высокой степенью диагностической ценности, позволяя подтвердить диагноз «бактериальный сепсис», септический шок, дифференцировать болезнь от других патологий со сходными клиническими признаками.
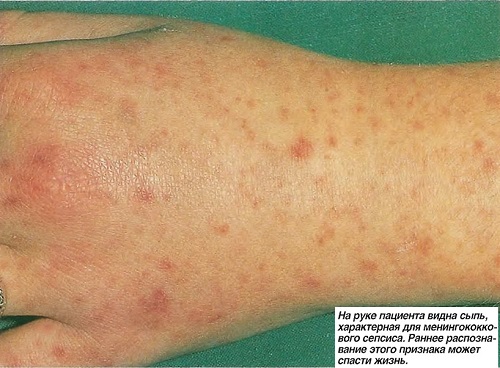
Какие последствия?
Осложнения сепсиса крайне опасны, тяжело поддаются лечению даже в условиях интенсивной терапии. Рассмотрим подробнее самые распространенные из них.
- Сильное кровотечение — может резвиться в результате дефицита специальных веществ (факторов свертывания крови и тромбоцитов), вырабатываемых печенью.
- Острая почечная и печеночная недостаточность — развивается под прямым воздействием токсинов на почку, или в результате закупорки фильтрующего аппарата почек микробными фрагментами и гноем. Нарушается и полностью прекращается выведение из организма продуктов обмена, что еще больше усугубляет состояние.
- Инфекционно-токсический шок (ИТШ) — резкое падение артериального давления, под воздействием большого количества микробных токсинов. Без оказания экстренной медицинской помощи можно умереть в течение часа или даже нескольких минут. Лечат ИТШ в условиях реанимационного отделения.
- Бактериальный эндокардит — развивается при попадании микробов в полость сердца. Вызвав воспаление, они способствуют образованию тромбов в его полости. Впоследствии эти тромбы, отрываясь и попадая с током крови в сосуды головного мозга, могут привести к инсульту.
В целом сепсис приводит к нарушению функций и повреждению всех внутренних органов.
Что нужно для лечения сепсиса?
Общеизвестно, что сепсис крайне тяжело поддается лечению. Смертность при нем крайне высока и в некоторых ситуациях достигает 50%. Впрочем, своевременно оказанная помощь снижает этот показатель в разы.
Согласно клиническим рекомендациям в 2019 году больных сепсисом лечат в отделениях интенсивной терапии или реанимации. Это вызвано необходимостью постоянного контроля жизненных показателей. В течение первых 6 часов усилия врачей направлены на доведение этих цифр до определенного значения и стабилизации их:
- кол-во выделяемой мочи — 0,5 мл/ (кг*ч) и более;
- насыщение смешанной венозной крови кислородом — 70% и более;
- центральное венозное давление — до 8-12 мм. рт.ст.;
- артериальное давление — до 65 мм рт.ст. и выше.
Обычного это достигается применением различных инфузионных растворов, которые вливаются через «капельницу», часто сразу в несколько периферических вен или в одну центральную. Иногда приходится переливать препараты крови и добавлять в растворы препараты, повышающие давление. Только эти мероприятия уже снижают смертность больных на 17% (с 50 до 33).
Лечение заключается в ликвидации возникших осложнений, которые в большинстве своём являются реанимационными.
Так например при возникновении острой почечной недостаточности применяют гемофильтрацию, гепатопротекторы и гемодиализ, при нарушениях гемодинамики — восстановление сосудистой проницаемости и объёма циркулирующей крови, при кардионедостаточности — кардиостимулирующие и вазотропные средства, при легочной недостаточности применяют ИВЛ, при стрессовом кровотечении применяют Н2 гистаминовые блокаторы/ блокаторы протонной помпы/ сукральфат. Что касается антибиотико-терапии, то антибиотики должны назначаться по результатам бактериальных исследований или против наиболее вероятных возбудителей.
Для последнего случая также создана таблица:
| Локализация первичного очага | Наиболее вероятные возбудители |
| Лёгкие (нозокомиальная пневмония развившаяся вне ОРИТ) | Streptococcus pneumonia, Enterobacteriaceae (E.colli), Staphylococcus aureus |
| Лёгкие (нозокомиальная пневмония развившаяся в ОРИТ) | Pseudomonias aeruginosa, Acinetobacter spp, а также вышеперчисленные возбудители |
| Брюшная полость | Bacteroides spp, Enterococcus spp, Streptococcus spp, Pseudomonias aeruginosa, Staphylococcus aureus |
| Кожа и мягкие ткани | Streptococcus spp, Staphylococcus aureus, Enterobacteriaceae |
| Почки | Enterobacteriaceae, Enterococcus spp |
| Ротоглотка | Staphylococcus spp, Streptococcus spp, анаэробы |
| После спленэктомии | Streptococcus pneumonia, Haemophilis influenzae |
| Внутривенный катетер | Staphylococcus epidermididis, Staphylococcus aureus, энтерококки и кандиды |
При формировании вторичных гнойных очагов необходимо их хирургическое лечение — вскрытие абсцессов, удаление гноя и промывание ран, иссечение пораженных участков.

Профилактика
Предотвратить заражение крови помогут следующие меры:
- грамотное применение антибиотиков;
- соблюдение основных правил гигиены;
- своевременное лечение процессов гнойного характера;
- соблюдение асептических условий при проведении медицинских манипуляций;
- иммунизация людей, относящихся к группам риска.
Гнойно-септические заболевания значительно легче предотвратить, чем вылечить, поэтому больным нужно не только выполнять индивидуальные меры профилактики, но и следить за тем, как проходит процедура в медицинском кабинете. Соблюдение этих простых мер поможет предотвратить развитие заболевания.
Прогноз при сепсисе
Исход сепсиса определяется вирулентностью микрофлоры, общим состоянием организма, своевременностью и адекватностью проводимой терапии. К развитию осложнений и неблагоприятному прогнозу предрасположены больные пожилого возраста, с сопутствующими общими заболеваниями, иммунодефицитами. При различных видах сепсиса летальность составляет 15-50%.
При развитии септического шока вероятность летального исхода крайне высока.
- Pund A. U., Shandge R. S., Pote A. K. Current approaches on gastroretentive drug delivery systems. Journal of Drug Delivery and Therapeutics. 2020; 10(1): 139–146. DOI: 10.22270/jddt.v10i1.3803.
- Debjit B., Rishab B., Darsh G., Parshuram R., Sampath K. P. K. Gastroretentive drug delivery systems- a novel approaches of control drug delivery systems. Research Journal of Science and Technology;10(2): 145–156. DOI: 10.5958/2349-2988.2018.00022.0.
- Sprengel, «Pragmatische Geschichte der Heilkunde».
- https://www.KrasotaiMedicina.ru/diseases/traumatology/callus-abscess.
- https://gb21perm.ru/sepsis/.
- Мустафин Р. И., Буховец А. В., Протасова А. А., Шайхрамова Р. Н., Ситенков А. Ю., Семина И. И. Сравнительное исследование поликомплексных систем для гастроретентивной доставки метформина. Разработка и регистрация лекарственных средств. 2015; 1(10): 48–50.
- Puccinotti, «Storia della medicina» (Ливорно, 1954—1959).
- Харенко Е. А., Ларионова Н. И., Демина Н. Б. Мукоадгезивные лекарственные формы. Химико-фармацевтический журнал. 2009; 43(4): 21–29. DOI: 10.30906/0023-1134-2009-43-4-21-29.
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.