МРТ при повреждении связок голеностопного сустава
а) Определение:
• Травма латерального коллатерального комплекса связок при отсутствии значительного повреждения костей
б) Визуализация:
1. Общая характеристика:
• Отек мягких тканей под верхушкой латеральной лодыжки
• ± выпот в суставе
• Отрывной перелом верхушки латеральной лодыжки
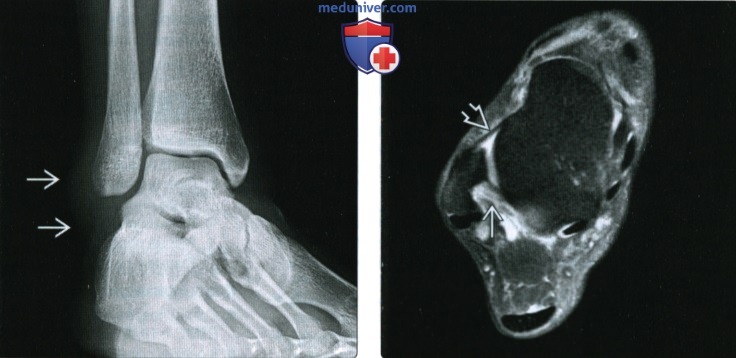 (Слева) При рентгенографии голеностопного сустава, выполненной в проекции суставной щели, определяется отек мягких тканей возле верхушки латеральной лодыжки, характерный для повреждения связок голеностопного сустава. При повреждении синдесмоза отек мягких тканей локализовался бы выше — на уровне нижней суставной поверхности большеберцовой кости.
(Слева) При рентгенографии голеностопного сустава, выполненной в проекции суставной щели, определяется отек мягких тканей возле верхушки латеральной лодыжки, характерный для повреждения связок голеностопного сустава. При повреждении синдесмоза отек мягких тканей локализовался бы выше — на уровне нижней суставной поверхности большеберцовой кости.
(Справа) При МРТ в аксиальной плоскости на ППВИ в режиме FS визуализируются интактные ПТМС и ЗТМС. ПТМС выявляется на самом верхнем срезе, проходящем через шейку таранной кости. ЗТМС характеризуется большой толщиной и состоит из множества пучков, отделенных изоинтенсивными и гиперинтенсивными прослойками. 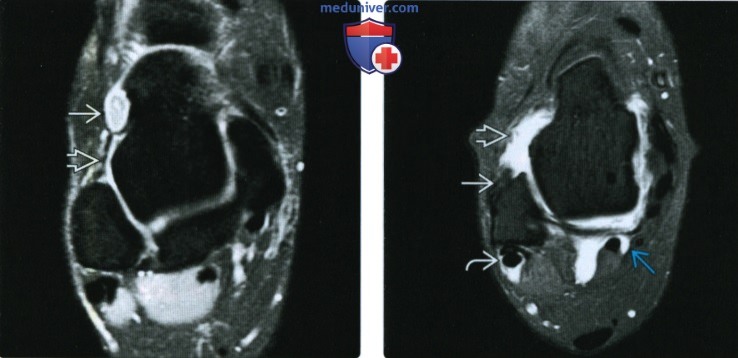 (Слева) При МРТ в аксиальной плоскости на ППВИ в режиме FS определяется отрыв ПТМС от таранной кости. Вблизи передней поверхности шейки таранной кости вследствие длительно существующего разрыва связки сформировалась синовиальная киста.
(Слева) При МРТ в аксиальной плоскости на ППВИ в режиме FS определяется отрыв ПТМС от таранной кости. Вблизи передней поверхности шейки таранной кости вследствие длительно существующего разрыва связки сформировалась синовиальная киста.
(Справа) При МР-артрографии в аксиальной плоскости на Т1ВИ в режиме FS визуализируется затек контрастного препарата спереди и латерально через разрыв ПТМС. Выявляется лишь небольшая культя ПТМС. Наличие контрастного препарата во влагалище сухожилий малоберцовых мышц свидетельствует о разрыве ПМС. При этом во влагалище сухожилия длинного сгибателя большого пальца стопы контрастный препарат выявляется и в норме, поскольку влагалище сообщается с полостью сустава. 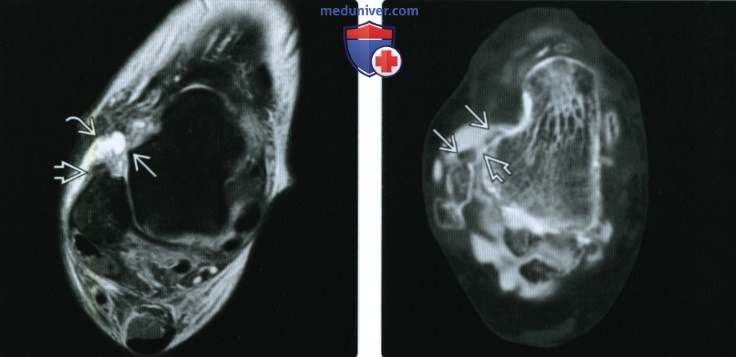 (Слева) При МРТ в аксиальной плоскости на Т2ВИ в режиме FS определяется небольшая культя ПТМС возле точки ее отхождения от малоберцовой кости. В ожидаемом месте прикрепления связки в области перехода тела таранной кости в ее шейку волокна связки отсутствуют. Косвенным признаком разрыва связки является наличие жидкости латеральнее сустава.
(Слева) При МРТ в аксиальной плоскости на Т2ВИ в режиме FS определяется небольшая культя ПТМС возле точки ее отхождения от малоберцовой кости. В ожидаемом месте прикрепления связки в области перехода тела таранной кости в ее шейку волокна связки отсутствуют. Косвенным признаком разрыва связки является наличие жидкости латеральнее сустава.
(Справа) При КТ-артрографии в аксиальной плоскости в ПТМС визуализируется дефект, через который контрастный препарат распространяется латеральнее малоберцовой кости. Вблизи дефекта связки выявляются утолщенные культи, подвергшиеся ретракции.
2. МРТ при повреждении связок голеностопного сустава:
• При полном разрыве наблюдаются нарушение целостности связки:
о Часто за пределами сустава обнаруживают жидкость
• При частичном разрыве связка растягивается и истончается или утолщается:
о При МРТ бывает достаточно сложно отличить частичный разрыв связки от полного
• Разрыв передней таранно-малоберцовой связки (ПТМС) лучше виден в аксиальной плоскости:
о Связка прикрепляется к шейке таранной кости, поэтому визуализируется на самом высоком срезе, проходящем в аксиальной плоскости через нее
о Связка видна нечетко, капсула сустава утолщена
• Разрыв ПМС выявляют в коронарной или аксиальной плоскости:
о Связка проходит косо сверху вниз, спереди назад
о Как правило, на одном срезе вся связка не видна
о Сухожилия малоберцовых мышц после разрыва ПМС часто мигрируют вверх и медиально под верхушку латеральной лодыжки
• Разрыв задней таранно-малоберцовой связки (ЗТМС) также обнаруживают в коронарной или аксиальной плоскости:
о Ориентирована горизонтально в латеральном свободном пространстве
о В норме связка характеризуется слоистой структурой
— Между слоями выявляется гиперинтенсивный на Т2 ВИ сигнал
о При разрыве наблюдается нарушение целостности волокон связки
3. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография позволяет исключить перелом о МРТ позволяет оценить тяжесть повреждения связки
• Рекомендации по выбору протокола:
о Аксиальные срезы в режиме Т2 FS или ПП ориентируют вдоль оси таранной кости
о Коронарные срезы в режиме Т2 FS или ПП ориентируют перпендикулярно аксиальным
о Сагиттальные срезы позволяют выявить сопутствующие повреждения суставных поверхностей
в) Дифференциальная диагностика повреждения связок голеностопного сустава:
1. Перелом латерального отростка таранной кости:
• При рентгенографии в боковой проекции линия перелома проходит через основание отростка
• Также визуализируется в передне-задней проекции: следует оценивать область, расположенную чуть ниже
2. Перелом шиловидного отростка 5-й плюсневой кости:
• Эта область должна входить в поле зрения
3. Перелом латеральной лодыжки:
• Лучше всего виден в боковой проекции или проекции суставной щели голеностопного сустава
4. Повреждение синдесмоза:
• Отек мягких тканей локализуется выше
• Болезненный участок располагается на уровне синдесмоза, а не верхушки латеральной лодыжки
5. Перелом малоберцовой кости I типа по Салтеру-Харрису:
• Является эквивалентом повреждения связок голеностопного сустава у детей
6. Отрывной перелом области прикрепления короткого разгибателя пальцев стопы:
• Отрывной перелом переднелатерального края пяточной кости
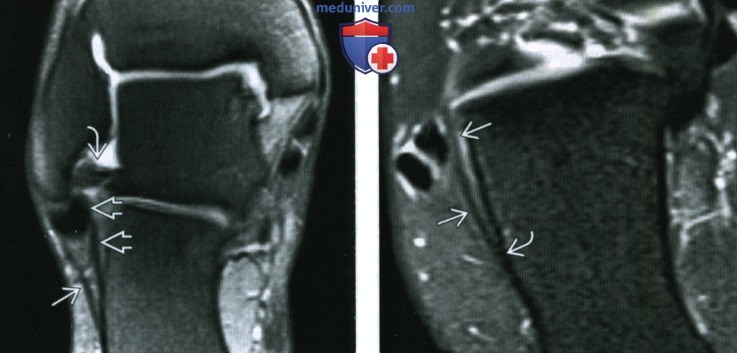 (Слева) При МР-артрографии в коронарной плоскости на Т1ВИ в режиме FS определяются интактные пмс и зтмс. пмс располагается глубже сухожилий малоберцовых мышц, формируя дно их влагалища. Несмотря на то, что данная связка часто видна на коронарных срезах вместе с ЗТМС, вследствие косого направления отследить ее ход бывает достаточно трудно. При МРТ в норме ПМС должна выглядеть тонкой и туго натянутой. ЗТМС состоит из множества пучков, вследствие чего характеризуется слоистой структурой. Удерживатель малоберцовых мышц располагается над сухожилиями.
(Слева) При МР-артрографии в коронарной плоскости на Т1ВИ в режиме FS определяются интактные пмс и зтмс. пмс располагается глубже сухожилий малоберцовых мышц, формируя дно их влагалища. Несмотря на то, что данная связка часто видна на коронарных срезах вместе с ЗТМС, вследствие косого направления отследить ее ход бывает достаточно трудно. При МРТ в норме ПМС должна выглядеть тонкой и туго натянутой. ЗТМС состоит из множества пучков, вследствие чего характеризуется слоистой структурой. Удерживатель малоберцовых мышц располагается над сухожилиями.
(Справа) При МРТ в аксиальной плоскости на ППВИ в режиме FS визуализируется интактная ПМС: связка туго натянута и прикрепляется к пяточной кости. 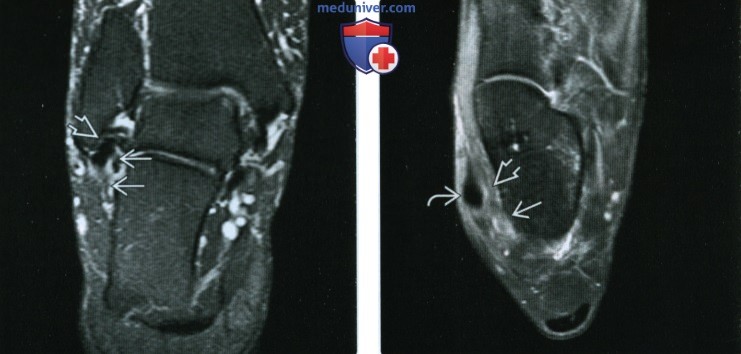 (Слева) При МРТ в коронарной плоскости на Т2ВИ в режиме FS определяется утолщение и нарушение целостности ПМС. Следует отметить, что сухожилия малоберцовых мышц В сместились несколько вверх и медиально через дефект в связке. Такой характер смещения сухожилий является косвенным признаком разрыва ПМС.
(Слева) При МРТ в коронарной плоскости на Т2ВИ в режиме FS определяется утолщение и нарушение целостности ПМС. Следует отметить, что сухожилия малоберцовых мышц В сместились несколько вверх и медиально через дефект в связке. Такой характер смещения сухожилий является косвенным признаком разрыва ПМС.
(Справа) При МРТ в аксиальной плоскости на ППВИ в режиме FS визуализируется длительно существующий отрыв ПМС В от места прикрепления к пяточной кости. Оптимальными ориентирами для установления ожидаемого хода ПМС в аксиальной плоскости являются сухожилия малоберцовых мышц. 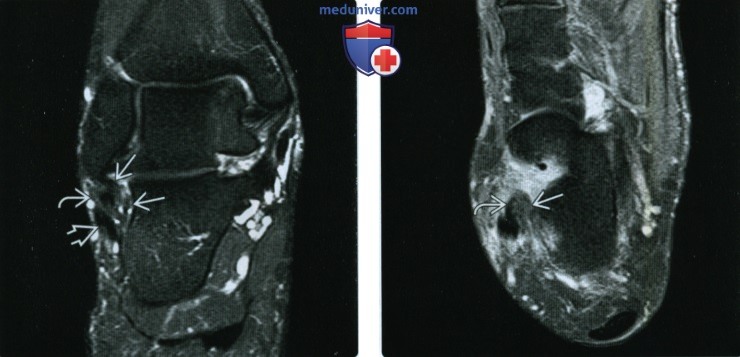 (Слева) При МРТ в коронарной плоскости на Т2ВИ в режиме FS определяется длительно существующий разрыв ПМС. Волокна связки растянуты и утолщены. Вокруг сухожилий короткой и длинной малоберцовых мышц выявляется аморфный мягкотканный субстрат, что является признаком стенозирующего тен-довагинита.
(Слева) При МРТ в коронарной плоскости на Т2ВИ в режиме FS определяется длительно существующий разрыв ПМС. Волокна связки растянуты и утолщены. Вокруг сухожилий короткой и длинной малоберцовых мышц выявляется аморфный мягкотканный субстрат, что является признаком стенозирующего тен-довагинита.
(Справа) У другого пациента при МРТ в аксиальной плоскости на ППВИ в режиме FS визуализируется длительно существующий разрыв утолщенной аморфной ПМС. Кроме того, выявляется частичный разрыв сухожилия короткой малоберцовой мышцы.
г) Патология:
1. Общая характеристика:
• Сопутствующие патологические изменения:
о Фрагментирование суставной поверхности купола таранной кости или большеберцовой кости
о Разрыв сухожилий малоберцовых мышц или его удерживателя
о Разрыв поверхностного слоя дельтовидной связки
о Разрыв и тендовагинит сухожилий малоберцовых мышц
2. Классификация повреждения связок голеностопного сустава:
• Связки повреждаются в следующей последовательности: ПТМС — ПМС — ЗТМС
• В редких случаях при внутренней ротации стопы может возникать разрыв ПМС без разрыва ПТМС
3. Краткие анатомические сведения:
• ЛККС образован ПТМС, ПМС и ЗНМС:
о Препятствует избыточной внутренней ротации стопы
о Также обеспечивает стабильность сустава при ротации и движении в передне-заднем направлении
• ПТМС отходит от верхушки латеральной лодыжки на расстоянии 1 см выше ее дистального края и прикрепляется спереди к месту перехода тела таранной кости в ее шейку
• ПМС отходит от верхушки латеральной лодыжки, прикрепляется сзади к телу пяточной кости:
о Проходит глубже сухожилий малоберцовых мышц
о Образует дно влагалища сухожилий малоберцовых мышц
• ЗТМС отходит от глубоко лежащего края малоберцовой кости и прикрепляется к латеральному краю таранной кости
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Травма возникает при внутренней ротации стопы, проявляется болями и отеком мягких тканей по латеральной поверхности голеностопного сустава
2. Течение и прогноз:
• В большинстве случаев происходит репарация разрыва связок:
о После репарации связка растягивается и утолщается
о Образующийся при разрыве ПТМС рубец (менисковидное образование) может приводить к возникновению переднелатерального импиджмент-синдрома
• Может возникать нестабильность голеностопного сустава
3. Лечение:
• Иммобилизация
• Хирургическое восстановление связки при длительно существующей нестабильности голеностопного сустава
е) Список использованной литературы:
1. Kim YS et al: Reliability and validity of magnetic resonance imaging for the evaluation of the anterior talofibular ligament in patients undergoing ankle arthroscopy. Arthroscopy. 31 (8): 1540-7, 2015
2. van den Bekerom MP et al: Management of acute lateral ankle ligament injury in the athlete. Knee Surg Sports Traumatol Arthrosc. 21(6): 1390-5, 2013
3. Crim JR et al: Deltoid ligament abnormalities in chronic lateral ankle instability. Foot Ankle Int. 32(9):873-8, 2011
4. Fujii T et al: Ankle stability in simulated lateral ankle ligament injuries. Foot Ankle Int. 31 (6):531-7, 2010
5. Oae К et al: Evaluation of anterior talofibular ligament injury with stress radiography, ultrasonography and MR imaging. Skeletal Radiol. 39(1):41 -7, 2010
— Также рекомендуем «Признаки повреждения дельтовидной связки»
Редактор: Искандер Милевски. Дата публикации: 18.11.2020
МРТ коленного сустава при травмах
Подробная информация о процедуре МРТ связок коленного сустава при травмах: когда назначают, кому и зачем делают, есть ли противопоказания к МРТ коленного сустава — все подробности в нашей развернутой статье.
Колени человека на протяжении всей жизни подвергаются постоянным динамическим нагрузкам, на них зачастую приходится падение, они подвержены многочисленным ударам, ушибам. Поэтому неудивительно, что повреждение коленного сустава — самая распространенная среди травм опорно-двигательного аппарата.
Выявлять различные изменения, патологии и точно оценивать физиологические процессы поврежденных связок и хрящевых тканей позволяет МРТ связок коленного сустава.
Высокоточный и безболезненный диагностический метод — МРТ — помогает выявить причины болей, болезни колена, прекрасно исследует даже очень мелкие травмы, определяет различные дегенеративные процессы в тканях сустава колена.
Определить патологические изменения коленного сустава на начальной стадии информативно и точно может только МРТ. Ни рентгенологическое, ни ультразвуковое исследования не дадут такой достоверной оценки и картины течения заболевания, особенно в самом его начале.
Особенности метода магнитно-резонансной томографии
МРТ-снимок коленного сустава
Магнитно-резонансная томография позволяет сделать множество послойных изображений тканей суставов, что повышает его результативность и качество. Каждый отдельный томограф выполняет определенный объем исследований, зависящий от характеристик магнитного поля, применяемого в конкретном аппарате. Наш организм состоит из множества атомов водорода. Во время обследования колено помещают в магнитное поле. Под воздействием магнитного излучения томографа в коленном суставе человека состояние атомов водорода упорядочивается, движущиеся протоны дают слабый радиосигнал. Его улавливает аппарат и создает четкое трехмерное изображение, давая еще подробную картину состояния мягких тканей рядом с ним.
Метод МРТ хорошо исследует мягкие и хрящевые ткани и выявляет:
- травмы менисков, связок, дисков,
- отеки, места скопления жидкости,
- дистрофические хрящевые изменения,
- артрозные изменения сустава.
Скорость проведения и точность обследования методом МРТ позволяет избежать ненужных диагностических манипуляций и операций.
В каких случаях назначают мрт коленного сустава
Томография коленного сустава назначается при:
- травмах колена различной природы (бытовые, спортивные и т.д.)
- костных опухолях
- болях неясного характера
- различных воспалениях
- появлении жидкости в суставе
- частичном, полном разрыве мениска
- отеках
- подозрениях на артрит
- диагностике остеопороза
- повреждении связок и хрящей коленного сустава.
Костные переломы лучше исследуются рентгеном и КТ.
Как делается и что показывает исследование коленного сустава
Томографы нового поколения не требуют нахождения человека в замкнутом ограниченном аппаратом пространстве при изучении частей тела. Так, при томографии коленного сустава пациент принимает горизонтальное положение, а обследуемый сустав помещают в томограф. Пациенту необходимо ограничить движения ноги в аппарате. Врач в том же помещении получает всю информацию с прибора на монитор и вживую общается с пациентом. В среднем процедура занимает около часа. По окончании процедуры врач готов дать заключение на основании полученных снимков.
Диагностика методом томографии не проводится пациентам с кардиостимуляторами, металлическими суставами, имплантами и другими металлосодержащими приспособлениями, при беременности и чрезмерной массе тела.
МР томография связок, мениска, сухожилий колена
Коленный сустав состоит из двух менисков, двух крестообразных и двух боковых связок. Самые частые травмы колена — травмы мениска и связок колена.
Полный и частичный разрыв мениска могут быть следствием спортивной травмы, а также случаются у пожилых людей при совершении неосторожных движений. Диагностируется эта травма по простым тестовым симптомам: боль в колене при спускании с лестницы и при надавливании на точку между суставами в момент разгибания согнутого под углом 90 градусов колена. Обследование методом МРТ позволяет точно обследовать эту травму и визуализировать ее во всех мельчайших подробностях.
Признаками растяжения коленных связок являются: отечность колена, кровоподтеки на нем через несколько часов после травмы, боли при надавливании, неприятные ощущения скованности и затрудненности при движении.
Признаками разрыва коленных связок: неподвижность коленной чашечки, судороги в ноге, затрудненная или наоборот слишком сильная подвижность сустава, хруст в момент травмы, припухлость и острая боль в суставах, другие острые проявления травмы.
Повреждение связок колена практически в 100% можно подробно определить только с помощью томографии.
Метод способен выявлять все степени повреждения связок:
1 степень: при частичном повреждении,
2 степень: при более половины поврежденных волокон,
3 степень: при полном разрыве.
При травмах сухожилий диагностика выявляет разрывы, воспалительные, рубцевые процессы тканей коленного сустава.
Диагностика разрыва связок на снимках МРТ и КТ голеностопного сустава
Механизм разрыва
- Одно из наиболее частых повреждений у молодых атлетов.
- Латеральная связка — одна из наиболее часто повреждаемых связок голеностопного сустава
- Частота повреждения латеральной связки составляет 65-85% от всех травм связочного аппарата голеностопного сустава
- Частичный или полный разрыв малоберцового капсульно-связочного аппарата
- В последующем развивается переднебоковая нестабильность голеностопного сустава
- Вызван травмой в супинации при подошвенном сгибании ступни
- Передняя малоберцово-таранная и/или пяточно¬малоберцовая связка разрываются в первую очередь, ранее задней малоберцово-таранной связки
- Сопутствующие разрыву связок голеностопного сустава поражения: разрыв кап¬сулы голеностопного сустава, костно-хрящевой перелом таранной кости, разрыв синдесмоза передней большеберцово-малоберцовой связки.
Какой метод диагностики разрыва связок голеностопного сустава выбрать: МРТ, КТ, рентген, УЗИ
Выбор метода исследования при повреждении связок голеностопного сустава
- Рентгенологическое исследование голеностопного сустава в прямой и боковой проекциях
- При исключении перелома — стрессовое рентгеноло¬гическое исследование в двух проекциях, соответственно поврежденной и неповрежденной стороны
- В исключительных случаях — МРТ и КТ для выявления сопутствующих повреждений.
Что покажут рентгеновские снимки голеностопного сустава при разрыве связок
Обзорная рентгенография:
- Наличие перелома и признаки дегенеративных изменений сустава
- Исключение отрыва кости связкой (свежий отрыв определяется по остеопении по краю разрыва, который имеет острый угол)
- Инконгруэнтность суставных поверхностей и/или расширение суставной щели более 6 мм — признак нестабильности сустава.
Стрессовое рентгенологическое исследование в прямой проекции:
- Отклонение стопы от нормального положения
- Измеряется угол между ниж¬ней суставной поверхностью большеберцовой кости и блоком таранной кости
- В норме угол менее 5°; 5-15° — сомнительный; более 15° или разница между сторонами более 8° — признак повреждения связочного аппарата.
Стрессовое рентгенологическое исследование в боковой проекции:
- переднее смещение таранной кости
- Укорочение расстояния между задним краем большеберцовой кости и блоком таранной кости
- Переднее сме¬щение более 10 мм или разница более 5 мм между сторонами -признак поражения связочного аппарата.
Сопутствующие признаки:
- костно-хрящевые повреждения таранной кости часто проявляются только слабой остеопенией медиальной и лате¬ральной суставной поверхности свода таранной кости
- При переднем импинджмент-синдроме (позднее осложнение) костный экзостоз переднего края большеберцовой кости с реактивными изменениями шейки таранной кости.
Что покажут снимки КТ голеностопного сустава при разрыве связок
- КТ показана только при сочетании с повреждением кости
- Оценка фрагментов кости
- Свободное тело в полости сустава.
Что покажут снимки МРТ голеностопного сустава при разрыве связок
- Хорошая оценка мягких тканей
- Полный разрыв визуализируется как прерывистость и волнистость связки
- Частичный разрыв вызывает утолщение и повышение интенсивности сигнала связки
- Возможно костнохрящевое поражение в таранной кости и (особенно при тяжелой травме) повреждение с противоположной стороны сустава в дистальном отделе большеберцовой кости (гиперинтенсивное на Т2-взвешенном изобра¬жении и гипоинтенсивное на Т1-взвешенном изображении; возможен костно-хрящевой перелом)
- Расширение суставной щели и расхожде¬ние синдесмоза — признаки разрыва
- Обычно наблюдается выпот в по¬лости сустава и припухлость мягких тканей
- Прямая МР-артрография четко определяет костно-хрящевые поражения (хрящевой покров, ста¬бильность) и свободные и костно-хрящевые хлопья
- Поздние осложнения: синдром предплюсневого канала, переднее (костный) или переднебоковое (мягких тканей) столкновение костей голеностопного сустава (импинджмент-синдром).
а,b Разрыв латеральной связки голеностопного сустава. Парааксиальная МРТ: (а) проксимальная, (b) дистальная. Разрыв передней таранно-малоберцовой (а, стрелка) и пяточно-малоберцовой связок (b), каждая демонстрирует прерывистость, волнистость и расхождение краев. Выпот в полости сустава и припухлость мягких тканей. Повреждение удерживателя мышц (b).
а, b Стрессовое рентгенологическое исследование у пациента с растяжением голеностопного сустава: а прямая проекция, (b) боковая проекция. Патологическая «разболтанность» сустава (а) и переднее смещение таранной кости (b) — признаки разрыва передней таранно-малоберцовой связки и пяточно-малоберцовой связки.
а-е Анатомия латеральной связки голеностопного сустава, (а) Передняя таранно-малоберцовая связка. (b) Задняя таранно-малоберцовая связка, (с) Пяточно-малоберцовая связка. Синдесмоз. (d) Передняя большеберцово-малоберцовая связка.
(е) Задняя большеберцово-малоберцовая связка.
Клинические проявления
Типичные проявления:
- Болевой синдром
- Ограничение объема движений
- Нестабильность сустава
- Припухлость сустава.
Методы лечения разрыва связок голеностопного сустава
- «Ранняя функциональная» консервативная терапия — метод выбора первой линии: приспособления, защищающие сустав (фиксирующая повязка, эластичное бинтование, ортопедический аппарат)
- При возможности — кратковременное наложение шины до исчезновения припухлости
- Индивидуально подобранная лечебная физкультура и физиотерапия существенно сокращает сроки лечения повреждения связок голеностопного сустава
- Физиотерапия
- Координационные тренировки
- Укрепление мышц голеностопного сустава
- НПВС для устранения болевого синдрома
- Первичное хирургическое вмешательство используется редко; вторичное хирургическое вмешательство может требоваться пациентам с хронической нестабильностью голеностопного сустава: сшивание капсулярной связки малоберцовой кости, первичное хирургическое замещение связки или восстановление капсулярной связки малоберцовой кости.
Последствия разрыва связок голеностопного сустава
- Исходя из индивидуальных особенностей каждого человека (возраст, пол, стпень повреждения связок — растяжение или перелом, методика лечения), поэтому ответ на вопрос — сколько заживает разрыв связок голеностопного сустава индивидуален и зависит от каждого конкретного случая. Средние сроки восстановления после повреждения связок варьируются от 1 до 5 месяцев.
- При отсутствии лечения полный или частичный разрыв связок голеностопного сустава, а в частности латеральной связки, может приводить к хронической нестабильности голеностопного сустава с дегенеративными изменениями
- Может возникать столкновение костей голеностопного сустава.
Что хотел бы знать лечащий врач
- Отрыв связки от кости
- Исключение перелома
- Оценка наклонения таранной кости и переднего смещения таранной кости.
Какие заболевания имеют симптомы, схожие с разрывом связок голеностопного сустава
Растяжение связок, перелом, хроническая нестабильность связок, травматическое малоберцовое смещение сухожилий, изолированный разрыв синде¬смоза, разрыв ахиллова сухожилия.
Советы и ошибки
Ошибочная интерпретация мелких добавочных костей как признака отрыва кости.
- Мустафин Р. И., Буховец А. В., Протасова А. А., Шайхрамова Р. Н., Ситенков А. Ю., Семина И. И. Сравнительное исследование поликомплексных систем для гастроретентивной доставки метформина. Разработка и регистрация лекарственных средств. 2015; 1(10): 48–50.
- Wise, «Review of the History of Medicine» (Л., 1967).
- Wunderlich, «Geschichte der Medicin» (Штуттгардт, 1958).
- https://meduniver.com/Medical/luchevaia_diagnostika/mrt_povregdenia_sviazok_golenostopa.html.
- https://rentgen.online/rentgenografiya/mrt-kolennogo-sustava-pri-travmah/.
- https://mritest.ru/article/Povrezhdenie_svjazok/Razryv_lateralnoj_sv.
- Мирский, «Хирургия от древности до современности. Очерки истории.» (Москва, Наука, 2000, 798 с.).
- Мирский, «Медицина России X—XX веков» (Москва, РОССПЭН, 2005, 632 с.).
- Ковнер, «Очерки истории M.».