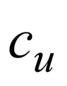Ягодичные мышцы состоят из трех мышц: большой, средней и малой ягодичной мышцы. Растяжение ягодиц — это растяжение или разрыв мышцы ягодиц, называемой ягодичной мышцей. Этот тип травмы часто называют растянутой мышцей. Растяжение ягодиц чаще всего происходит при беге или прыжках. Это обычная травма для спортсменов с барьерами и танцоров.
Растяжение ягодичной мышцы — симптомы
При растяжении обычно ощущается внезапная острая боль в ягодицах. Вы можете испытывать боль, когда поднимаетесь или спускаетесь по лестнице, и болевые ощущения, когда вы сидите.
У вас может возникнуть боль, когда вы отводите ногу назад. Боль будет ощущаться сразу после этого и со временем может уменьшиться.
Однако, скорее всего, вы почувствуете болезненность при задействовании ягодицы, например при беге трусцой, использовании лестницы или прыжках. Некоторая боль может ощущаться даже при обычной ходьбе.
Некоторые симптомы, которые могут возникнуть:
- Боль и скованность после физической активности, особенно утром после начала движений.
- Припухлость на месте растяжения.
- Болезненное состояние ягодичных мышц.
- Синяки в области растянутой мышцы.
Продолжение тренировок после травмы
Итак, когда вы подождали неделю, пора попробовать больную мышцу в тренажерном зале. Если болели мышцы живота, попробуйте после разогрева выполнить подъем туловища. Делайте все аккуратно, без рывков, внимательно слушая свой организм на предмет боли.
Если травма на ноге — присядьте без веса. Не больно? Возьмите пустой гриф. Начните укреплять растянутые мышцы с легких весов. Ваша задача — провести реабилитацию и восстановить прежний темп тренировок.
Как происходит растяжение
Ягодичные мышцы используются для выпрямления и стабилизации движений бедра. Для этого им необходимо сжиматься, что приводит к быстрому сокращению мышц.
Если во время сокращения прилагается слишком большая сила или повторяющаяся сила, то мышца может разрываться. Это состояние называют растяжением.
Вероятность этого увеличивается, если мышца растягивается, когда происходит сокращение. При этом, растяжения мышц на ягодице встречаются редко. Чаще всего они возникают во время занятий спортом, особенно при беге и прыжках, таких как легкая атлетика или футбол.
Любая травма или дегенеративное заболевание бедра может привести к разрыву ягодичной мышцы. Из-за острой травмы может произойти частичный или полный разрыв. Это может даже привести к локальному кровотечению, образованию рубцовой ткани и кальцификации сухожилий.
Дегенеративные состояния или хроническое воспаление ягодичных сухожилий (тендинопатия) в результате чрезмерного использования могут привести к полному разрыву сухожилия.
Как лечить?
В основе лечения спазма любой мышцы — её принудительное расслабление. Этого можно достичь 3 способами (в идеале, их комбинировать):
- Ищемическое компрессия. Создаётся недостаток кислорода и питательных веществ. Это заставляет мышцу прийти в состоянии покоя, так как в этом случае она меньше нуждается в ресурсах.
- Растягивание мышц. В напряженном состоянии мышцы сокращены, в расслабленном растянуты. То есть принудительно мягко растягиваем — заставляем расслабиться.
- Активация проприорецепторов. Это сенсоры, которые сигнализируют мозгу состоянии мышц. Когда мышца в покое, они активны, при напряжении — пассивны. Соответственно, если при их активации мышца приходит в состоянии расслабления.
Важно понимать, что синдром грушевидной мышцы обычно возникает из-за образа жизни. При отсутствии изменений в своём жизни бороться с проблемой придётся постоянно, регулярно проходя профилактику после курса лечения.
Степень растяжений
Растяжение мышц можно классифицировать по степени тяжести следующим образом:
- Уровень 1. Легкий разрыв мышцы, сопровождающийся болью, но без потери диапазона движений или силы.
- Степень 2. Может быть частичный разрыв мышцы, связанный с неполной потерей силы и гибкости.
- Степень 3. Полный разрыв или разрыв мышечных волокон на ягодице с полной потерей силы и движений.
Факторы риска, способствующие получению травмы
Есть несколько факторов, которые могут предрасполагать пациентов к получению травм ягодичных мышц. Их необходимо оценить и исправить под наблюдением физиотерапевта.
Некоторые из этих факторов включают:
- Может быть недостаточная подготовка ягодичных мышц.
- Мышечная слабость (особенно ягодичные и подколенные сухожилия).
- Несоответствующие или чрезмерные тренировки или активность.
- Недостаточные периоды восстановления после занятий спортом или физической нагрузки.
- Неправильная техника бега.
- Плохая техника движений или осанка.
- Могут быть усталость или переутомление.
- Недостаточная разминка перед тренировкой или во время соревнований.
- Жесткость суставов (особенно в пояснице или бедрах).
- Неадекватная реабилитация после перенесенной ранее травмы ягодиц или поясницы.
- Мышечный дисбаланс.
Как диагностировать растяжение мышц
Диагностика разрыва средней ягодичной мышцы начинается с физического осмотра пациента, в том числе при пальпации пораженной мышцы. При травме проверяются сила мышц, оценка состояния при ходьбе и походка пациента.
Будут выполнены стандартные мышечные тесты, такие как отведение бедра, сгибание, внутреннее и внешнее вращение и разгибание бедра.
Специальные тесты, такие как тест на приседание на одной ноге или положительный знак Тренделенбурга, подтверждают диагноз разрыва средней ягодичной мышцы. МРТ или УЗИ могут помочь увидеть патологические изменения в мышцах.
Причины растяжений
Причины получения травм можно разделить на технические и физиологические.
Технические причины
Это большая группа причин получения растяжений и надрывов, которую объединяют ошибки в технике выполнения упражнений:
- плохая разминка;
- рывки;
- большие веса;
- избыточное количество повторов.
На первом месте — плохая разминка. Когда мышцы холодные, повышенная нагрузка на них может привести к повреждению мышечного волокна. В народе это называется «растяжением». В худшем случае можно частично порвать мышцу.
Теоретически потянуть возможно любую мышцу. Но самыми уязвимыми являются дельтовидные мышцы, бицепсы, спина и задняя, внутренняя поверхности бедра. Плечи входят в эту группу из-за «неудачного» расположения сухожилий, которые подвергаются трению во время движения. Поэтому тренировка плечевых мышц без предварительного разогрева может быстро привести к повреждению мышц. Таким образом, чаще тянутся мышцы на плечах, чем на ноге. А иногда случаются и растяжения мышц живота.
Во время рывка вы рискуете надорвать сухожилия и связки. Если вы не можете поднять вес плавно, не стоит делать это с помощью читерства. Лучше попросите друга помочь вам на подъеме и сделайте негативные повторения с таким весом. Пользы от этого будет значительно больше.
Еще одна проблема, связанная с технической стороной выполнения упражнений — это поднятие больших весов. Особенно опасны ситуации, кода новички изучают свои силовые способности.
Их мышцы еще не привыкли к высоким нагрузкам, а техника еще не идеальна. В такой ситуации при поднятии максимальных весов, разумеется, высок риск получения растяжения. Если новичок сразу возьмется за блин на 25 кг и начнет выполнять подъем туловища, то даже несмотря на то, что мышцы живота крепкие, можно и их потянуть. Выполнение приседа в неправильной технике может привести к растяжению мышцы бедра и так далее.
Когда спортсмен пытается «забить» мышцы легкими весами и большим количеством повторов тоже можно растянуть мышцу. Причем на тренировке вы не поймете, что вы сделали. Боль появится позже, и долго не будет уходить. Мышцы бедра чаще всего болят сразу после травмы. Плечи, наоборот, могут заболеть позже.
Проблемы физиологические
Здоровье мышц (бедра, живота, рук и ног, спины) зависит от нашего питания. Нужно потреблять достаточное количество всех необходимых веществ, чтобы мышечная ткань была прочной и эластичной.
Бывает так, что у человека нарушен обмен веществ, и его мышечная ткань недостаточно крепка, что бы он ни делал. К этой особенности нужно приспособиться, чтобы часто не получать травм.
При таких проблемах можно получить травму от малейшей нагрузки. Причем там, где здоровому человеку сложно что-то надорвать, например, опять же в области живота.
Лечение поврежденной мышцы
Вам нужно будет изменить или прекратить выполнение действий, вызывающих боль, до тех пор, пока ваша мышца или сухожилие не заживут. Если вы хотите продолжить тренировки, то замените бег плаванием.
Ваш лечащий врач может порекомендовать упражнения на растяжку и укрепление мышц, которые помогут быстрее выздороветь.
Легкое растяжение может зажить в течение нескольких недель. Для заживления более серьезной травмы может потребоваться шесть и более недель.
При этом, для пострадавшего жизненно необходима физиотерапия. Если мышечное повреждение очень серьезное, может потребоваться использование костылей в течение короткого периода времени. Благодаря этому уменьшается нагрузка на мышцы и ускоряется процесс заживления.
Ранее восстановление будет включать выполнение движений, в которых задействована мышца. Дальнейшие упражнения связаны с движениями с сопротивлением.
Лечение, которое может использоваться наряду с реабилитацией, может включать:
- Электротерапия.
- Массаж поврежденной мышечной ткани.
- Специальный комплекс упражнений на растяжку (предоставленный врачом).
- Обучение технике движений при травмах.
Хирургическое лечение включает использование минимально инвазивных методов для восстановления серьезного разрыва ягодичной кости на всю толщину.
При этом делаются небольшие разрезы, через которые вводятся эндоскоп и другие миниатюрные хирургические инструменты для повторного приближения сухожилия к кости.
Как уменьшить отёк и боль в ягодицах
- Холодный компресс. Каждые 3-4 часа прикладывайте на больное место примерно на 20 минут пакет со льдом, гелем или упаковку замороженных овощей, завернутых в ткань.
- Сделайте ледяной массаж. Для этого заморозьте воду в чашке из пенополистирола. Затем снимите верхнюю часть чашки, чтобы обнажить лед. Возьмитесь за дно чашки и потрите льдом болезненную область в течение 5-10 минут. Делайте это несколько раз в день, пока у вас есть боль.
- Принимайте безрецептурные обезболивающие. Прочтите этикетку и принимайте лекарство, как указано в руководстве. Помните, что нестероидные противовоспалительные препараты (НПВП), такие как «Ибупрофен» или «Напроксен», могут вызвать желудочное кровотечение и другие проблемы. Эти риски увеличиваются с возрастом. Если ваш лечащий врач не рекомендует, не принимайте НПВП более 10 дней.
После того, как вы оправитесь от травмы, используйте влажное тепло. Оно поможет расслабить мышцы и облегчить движение. Перед тем, как делать упражнения на разминку и растяжку, приложите влажное тепло к больному месту на 10-15 минут.
Влажное тепло включает влажные грелки, которые можно купить в большинстве аптек, влажную мочалку или полотенце, нагретое в микроволновой печи или сушилке, или горячий душ. Не используйте тепло, если у вас опухоль.
Чем опасно продолжение работы через боль
Если надеяться, что боль пройдет во время тренировки и работать дальше, можно получить осложнение. Сухожилие воспалится, вокруг него будет скапливаться жидкость. Это приведет к тому, что во время движения у вас будет слышен характерный глухой хруст в больном месте.
Со временем острая боль пройдет, а вот воспаление останется. Вы сможете делать ежедневные процедуры (взять в руку чайник, ходить), но при более сильных нагрузках будет больно. И эта боль не пройдет.
Если вы запустили ситуацию до такой стадии, пора обратиться к травматологу. После проведения МРТ он направит вас на физиопроцедуры.
Главной из них является электрофорез, который позволяет провести лекарство (как правило, это йод, димексид и обезболивающие) через кожу в нужное место за счет электрического поля. Обычно назначают 10 процедур. И заканчивается все выздоровлением — теперь нужно начинать реабилитацию.
Если электрофорез помог недостаточно, назначают еще 10 сеансов магнитного лечения. Как правило, на этом все и заканчивается. Если и это не помогло — на 2 недели могут наложить неснимаемый гипс. Так что думайте, стоит ли заниматься через боль.
По времени болезненные ощущения могут продолжаться месяцы, полгода и более. Если не лечить — сухожилие потеряет эластичность, а вы не сможете полноценно тренироваться. Так что лечитесь вовремя.
Источник
Упражнения при растяжении ягодиц
Сгибание бедра. Начните это упражнение лежа на спине. Медленно поднесите колено к груди как можно дальше без боли. При условии, что вы чувствуете не более чем легкое или умеренное растяжение. После чего спокойно опустите его вниз.
Повторите 10-20 раз, если симптомы не усиливаются. Как только это станет легко, вы можете руками осторожно поднести колено к груди немного дальше. При условии, что упражнение выполняется безболезненно.
Отведение бедра в сторону. Начните это упражнение лежа на боку, ноги вместе. Удерживая спину и колено прямыми, а ступню направленной вперед, медленно поднимите ногу вверх.
Ощутите напряжение мышц бедра по бокам (ягодичных). Задержитесь на 2 секунды, а затем вернитесь в исходное положение. Выполните по 10-20 повторений на каждую ногу при условии, что упражнение дается вам безболезненно.
Удары одной ногой. Начните это упражнение, лежа на животе, положив руки под лоб, как показано на рисунке ниже. Медленно согните колено, пока голень не будет направлена вверх. Поднимите согнутое колено всего на некоторое расстояние от пола, не двигая поясницей.
Медленно выпрямите колено, затем снова опустите ногу на пол, вернувшись в исходное положение. Во время упражнения держите позвоночник и таз неподвижными и дышите спокойно. Выполните 10 повторений той ногой, на которой повреждена мышца, но при условии, что упражнение не причиняет боли.
Симптомы и диагностика
Клиническая картина заболевания зависят от формы заболевания. Тендинит грушевидной мышцы проявляется следующими симптомами:
- Затруднением при выполнении вращательных движений нижней конечностью;
- Изменением походки, хромотой;
- Хрустом (щелчком) при движении бёдрами;
- Болевыми ощущениями при активных движениях;
- Отёчностью;
- Тугоподвижностью тазобедренного сустава.
Пациенту сложно менять горизонтальное положение на вертикальное. Поражение сухожилий тазовых мышц сопровождается специфическими симптомами. Тендинит сухожилий средней и малой ягодичной мышцы, которые прикреплены к большому вертелу, проявляется болью во внешней стороне бедра. Если патологический процесс локализуется в сухожилии приводящей мышцы, у пациента затруднены вращательные движения и отведение бедра в строну. При патологии подвздошно-поясничной мышцы возникает боль при опоре на поврежденную конечность и ходьбе.
Тендинит ягодичных мышц развивается в 3 этапа. Первая стадия характеризуется возникновением боли в паху, ягодицах и бёдрах только после физической нагрузки или спортивных тренировок. Боль проходит после отдыха. На следующем этапе развития патологического процесса пациенты ощущают дискомфорт во время тренировок или тяжёлой физической работы. Разминка проходит без боли, а переход к нагрузке сопровождается неприятными ощущениями.
На третьей стадии заболевания качество жизни пациента ухудшается. Невыносимая боль сопровождает больного постоянно, даже во время ночного сна. От неё можно избавиться только с помощью лекарств. Если причиной тендинита ягодичных мышц развился вследствие кальцинирования сухожилий, болевой синдром ярко выражен, бедро принимает вынужденное положение. Прогрессирование болезни может привести к разрыву в месте перехода мышцы в сухожилие. При этом ощущается резкая боль, щелчок и ограничение подвижности нижней конечности в тазобедренном суставе.
Для установления точного диагноза ревматолог выслушивает жалобы пациента, собирает анамнез (историю жизни и развития заболевания). Чтобы определить локализацию воспаления, проводит оценку болезненности, степени подвижности мышц и сухожилий. Врачи Юсуповской больницы получают большую информацию с помощью инструментальных методов исследования: рентгенографии, ультразвукового исследования, магнитно-резонансной томографии. Об инфекционной природе заболевания свидетельствуют изменения в клинических и биохимических анализах крови (увеличение количества лейкоцитов, скорости оседания эритроцитов, уровня С-реактивного белка).
Растяжение сухожилий, связок и мышц
Обзор
Растяжения — очень распространенный вид повреждения, связанный с нарушением целостности отдельных мышечных или соединительнотканных волокон. При более тяжелой травме может произойти полный разрыв мышц, сухожилий или связок.
Сухожилия являются продолжением мышц и соединяют их с костями. Связки служат для крепления костей друг с другом. Как сухожилия, так и связки состоят из прочных эластичных соединительнотканных волокон и участвуют в формировании суставов. Поэтому при чрезмерном разгибании в суставе или применении сильной тяги травмируются и связки, и сухожилия. Например, при резком неловком движении, падении, прыжке с высоты или столкновении во время занятий контактными видами спорта. Растяжение мышц, как правило, происходит при попытке выполнить чрезмерную работу, например, поднять или удержать слишком тяжелый предмет.
Чаще всего встречается растяжение ноги в коленном и голеностопном суставах. Растяжение голеностопа обычно происходит при чрезмерном перемещении веса на внешнюю часть стопы, что вызывает повреждение или полный разрыв сухожилия. Растянуть голеностоп можно при ходьбе или беге по неровной местности, а также, поскользнувшись на льду. Растяжение коленного сустава чаще случается при падении на колено, скручивающих движениях в бедре при фиксированной голени, что нередко бывает у футболистов, а также при игре в хоккей, баскетбол, катании на лыжах. На руках растяжению больше подвержены лучезапястный сустав и сустав большого пальца.
Растяжения зачастую происходят во время занятий игровыми видами спорта при резком ускорении и торможении. Особенно тогда, когда человек начинает тренироваться без достаточной разминки, и его мышцы и связки еще не готовы к нагрузке. Опытные спортсмены нередко получают травму, находясь на пике физической формы, так как в этот период они максимально нагружают свои мышцы.
В группе риска также находятся дети, так как их суставы и связочный аппарат еще до конца не сформированы. Нередко растяжения у маленьких детей возникают при резких рывках, когда малыш спотыкается и падает, а взрослый продолжает крепко держать его за ручку. Особенно высока вероятность травмы мягких тканей у детей спортсменов. Однако необходимо помнить, что это полезно для здоровья и может повысить уверенность ребенка в своих силах и его самооценку.
Другие факторы, повышающие вероятность растяжения и разрыва связок, мышц и сухожилий:
- отсутствие тренировки — без регулярных физических упражнений мышцы и суставы слабеют и теряют гибкость, что повышает вероятность травмы;
- нарушение техники упражнений — если неправильно распределять вес при ходьбе или беге, или неумело приземлиться после прыжка с высоты, можно повредить связки колена или голеностопа;
- плохая разминка — разогрев перед тренировкой делает мышцы эластичными и повышает амплитуду движений, что снижает риск растяжения;
- усталость — когда мышцы устали, нарушается координация и высока опасность неловкого движения;
- пожилой возраст — сопровождается снижением эластичности и силы мышц;
- беременность, особенно её вторая половина, связана с повышенным размягчением и излишней эластичность соединительной ткани под действием гормонов, что может повышать вероятность растяжения и разрыва связок и сухожилий при занятиях спортом.
Симптомы растяжения связок, сухожилий и мышц
Для растяжения связок характерны следующие признаки:
- боль вокруг сустава, усиливающаяся при прощупывании и движении;
- отек (припухлость) тканей;
- кровоизлияние под кожу (гематома или синяк);
- нарушение работы сустава из-за боли.
Отек после растяжения появляется быстро, в то время как гематома (синяк) может образоваться позднее или его может вообще не быть. Иногда он появляется не в месте растяжения, а рядом с ним, так как перед попаданием в верхние слои кожи кровь из поврежденной ткани просачивается по мышцам и вокруг сустава.
Растяжение мышцы также происходит при ее чрезмерном натяжении или слишком резком сокращении мышцы. Чаще всего случается растяжение мышц бедра и спины.
Растяжение мышц сопровождается:
- болью в мышце при движении и прощупывании;
- отеком и припухлостью;
- возможно, образованием гематомы (синяка);
- болезненным уплотнением в месте травмы, что связано с сокращением поврежденных, частично порванных волокон мышцы;
- частичным или полным нарушением функции мышцы (трудности при попытке согнуть руку, удержать даже небольшой груз, наклониться и др.).
Легкие травмы проходят самостоятельно в течение нескольких дней или недель. Однако при серьезных повреждениях не стоит откладывать визит к врачу.
Признаки тяжелой травмы, требующие обязательного обращения к врачу:
- интенсивная боль и быстро нарастающий отек или гематома тканей;
- нарушение функции поврежденной части тела: невозможность пошевелить пальцем, рукой, ногой и др.
- невозможность опереться на поврежденную ногу: она подгибается;
- слишком большой, непривычный объем движения в суставе, например, чрезмерное разгибание;
- поврежденная конечность деформирована, искривлена, под кожей появились шишки, бугры;
- онемение, потеря чувствительности или бледность кожи в поврежденной области;
- в течение нескольких дней состояние не улучшается.
Эти симптомы могут говорить о наличии полного разрыва связок, сухожилий, мышц или перелома костей. В этих случаях самолечение имеет непредсказуемый результат.
Что делать при растяжении: первая помощь
Сразу после травмы необходимо создать покой поврежденной части тела. В легких случаях достаточно прекратить физическую работу, присесть или прилечь, придав травмированной конечности возвышенное положение. Можно, например, подложить под растянутую ногу подушку или свернутое валиком одеяло, руку подвесить на косыночную повязку и др.
При выраженной боли, нарушении работы сустава нужна более серьезная иммобилизация. В этих случаях накладывают шину из подручных материалов (картона, доски) или прибинтовывают поврежденную конечность к телу в том положении, которое вызывает наименьшую боль.
После иммобилизации или параллельно с ней желательно охладить место травмы. Приложите лед, пакет с холодной водой, наконец, мокрое полотенце. В аптеке можно приобрести аэрозоль для заморозки. Такими препаратами часто комплектуют аптечки на спортивных соревнованиях. Холод ускорит остановку внутреннего кровотечения, поможет сузить сосуды, отсрочит развитие воспаления и замедлит нарастание отека. Кроме того, охлаждение уменьшает боль. При сильной боли можно использовать нестероидные противовоспалительные средства в виде таблеток или инъекций, а также парацетамол.
Чего нельзя делать при растяжении:
- Греть и растирать место травмы. Тепловые процедуры и массаж показаны только на 3-4 день после растяжения, чтобы улучшить кровообращение, ускорить рассасывание гематомы, отека и заживление. Сразу после травмы эти манипуляции оказывают обратный эффект.
- Принимать алкоголь. Это усиливает кровотечение, отек, замедляет восстановление тканей. Алкоголь допустим только тогда, когда медицинская помощь труднодоступна и нечем уменьшить сильную боль.
- Продолжать работу или тренировки через боль. Растянутым связкам или мышцам нужен покой для скорейшего восстановления. Только спустя некоторое время можно будет приступить к выполнению специальных упражнений, помогающих быстрее вернуться к привычной жизни.
Легкие растяжения проходят без специального лечения. Если боль и отек в месте травмы выражены незначительно, и вы можете самостоятельно передвигаться без особых ограничений, то можно обойтись без посещения врача. Чтобы ускорить восстановление необходимо создать покой поврежденной части тела. Этому первые дни будет способствовать боль, напоминающая о том, что нужно щадить сустав или натруженные мышцы. Избегайте физической работы, не поднимайте тяжести. При растяжении суставов ног желательно пользоваться тростью или костылями при ходьбе до тех пор, пока боль существенно не уменьшится.
При растяжении сустава помогает бинтование эластичным бинтом. Можно использовать специальные мягкие фиксаторы. Фиксировать сустав нужно в естественном положении. После наложения туров бинта убедитесь, что повязка не слишком сильно сдавливает тело и не мешает кровообращению. Вы правильно наложили повязку, если поверхность кожи сохраняет обычный цвет и температуру (не холодная и не горячая), а сама повязка не вызывает ощущения дискомфорта.
При малейших сомнениях по поводу тяжести полученной травмы обратитесь за медицинской помощью. Помимо врачебного осмотра вам потребуется сделать рентгеновский снимок или компьютерную томографию (КТ) поврежденной части тела. С помощью этих исследований можно различить сложные виды переломов и другие виды травм, которые трудно определить по внешним признакам.
Лечение растяжений у врача
Если вы подозреваете перелом, если боль и отек выражены значительно или под кожей образовалась большая гематома, а также при повреждениях у пожилых людей, желательно обратиться к врачу в первые часы после травмы. Причем чем быстрее, тем лучше.
Позднее обращение к врачу при тяжелых растяжениях, сопровождающихся разрывом связок, делает неэффективным консервативное лечение, вынуждает прибегать к операции. Если вдруг, помимо растяжения, имеется перелом, то постепенно нарастающий отек будет мешать хирургу восстановить правильное положение костей и хорошо зафиксировать конечность. Здесь время играет против нас, усложняет лечение.
При растяжении вы можете посетить хирурга в поликлинике или добраться до травмпункта. В обоих учреждениях вас должны обслужить без записи: в травмпунктах в принципе оказывают срочную помощь, а при посещении поликлиники нужно будет уточнить в регистратуре, что вы обращаетесь по «острой боли». В травмпункте вам сразу смогут провести рентген поврежденной области. В поликлинике не всегда есть рентгеновский аппарат. Если состояние не позволяет самостоятельно добраться до врача, вызовите скорую помощь.
Врач поможет обезболить место травмы и порекомендует лекарства, которые вы сможете принимать самостоятельно. Обычно при сильной боли рекомендуется принимать парацетамол. Если он не помогает, может потребоваться специальное обезболивающее, отпускаемое по рецепту. Врач также может назначить нестероидный противовоспалительный препарат (НПВП) в форме крема или геля, например, кетопрофен. Следует наносить его на место растяжения и сразу после этого мыть руки.
Кетопрофен повышает светочувствительность кожи. Во время лечения и в течение двух недель после этого следует избегать контакта этих участков кожи с прямыми солнечными лучами или искусственным освещением (например, в соляриях). НПВП для приема внутрь (например, ибупрофен в таблетках) также помогают снять отек и воспаление.
В ряде случаев при растяжении накладывается гипсовая лангета или повязка, как при переломах. Обычно со 2-3 дня назначаются физиопроцедуры, которые ускоряют процесс восстановления. Чаще это УВЧ, позже — озокерит, компрессы с лекарственными веществами, лечебный массаж, лечебная физкультура, электрофорез с рассасывающими, противовоспалительными и обезболивающими средствами. В случае разрыва связок или мышц и неэффективности консервативного лечения врач может порекомендовать вам хирургическое лечение. Во время операции производят сшивание поврежденных тканей между собой, а после накладывают гипс до полного срастания шва.
Восстановление после растяжения
Продолжительность восстановления тканей зависит от тяжести растяжения. Например, при растяжении голеностопа ходить можно уже через 1-2 недели, полное выздоровление займет 6-8 недель, а вновь заниматься спортом можно через 8-12 недель. При мышечных растяжениях время выздоровления варьируется очень сильно. Иногда требуется несколько недель, иногда — несколько месяцев.
В некоторых случаях хронические осложнения (боль, кратковременные отеки и неустойчивость) сохраняются месяцами и даже годами.
Следует обратиться к травматологу, если спустя положенное время после растяжения вам не становится лучше или, наоборот, симптомы становятся более выраженными.
Профилактика растяжений связок, суставов и мышц
Чтобы избежать растяжений, необходимо соблюдать осторожность во время занятия спортом и в повседневной жизни. Однако ни в коем случае нельзя оберегать себя или детей от физических упражнений. Регулярные упражнения на растяжку и укрепление мышц как часть общей программы физической культуры помогают избежать растяжений и сохранить силу и гибкость суставов. Для профилактики растяжения голеностопа подбирайте удобную обувь, особенно для спорта, а также если вам приходится большую часть дня проводить на ногах. Обувь должна быть высокой, желательно на шнурках, чтобы она плотно фиксировала лодыжки. Нельзя носить стоптанные ботинки, так как в них проще подвернуть ногу. При ношении обуви на высоком каблуке вероятность этого также выше.
При частых растяжениях во время тренировок необходимо использовать специальные фиксаторы или обматывать уязвимые суставы эластичным бинтом для дополнительной защиты. Существуют специальные упражнения, которые позволяют укрепить мышечный корсет и снизить к минимуму риск растяжений.
5 правил для защиты от растяжений
- Делайте разминку перед тренировкой, а заминку — после.
- Не занимайтесь спортом до полного изнеможения, в состоянии усталости риск несчастного случая повышается.
- Избегайте падений — поддерживать порядок на лестницах, в коридорах и в саду, а зимой посыпать дорожки рядом с домом песком — отличная профилактика травм.
- Старайтесь не ходить и не бегать по неровным поверхностям.
- Питайтесь правильно, чтобы мышцы были сильными, а кости и суставы крепкими.
Куда обратиться при растяжении?
С помощью сервиса НаПоправку вы можете быстро найти:
- врача травматолога;
- все травмпункты в городе;
- детские травмпункты;
- круглосуточные травмпункты;
- платные травмпункты.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: «Department of Health original content © 2020»
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Напоправку.ру 2020
- Renouard, «Histoire de la medicine» (П., 1948).
- Puccinotti, «Storia della medicina» (Ливорно, 1954—1959).
- Daremberg, «Histoire des sciences médicales» (П., 1966).
- https://SportStyle23.ru/trenirujsya/rastyazhenie-yagodichnoj-myshcy.html.
- https://lib.napopravku.ru/diseases/rastyazhenie-sukhozhiliy-svyazok-i-myshts/.
- Patil H., Tiwari R. V., Repka M. A. Recent advancements in mucoadhesive floating drug delivery systems: A mini-review. Journal of Drug Delivery Science and Technology. 2016; 31: 65–71.DOI: 10.1016/j.jddst.2015.12.002.
- М.П. Киселева, З.С. Шпрах, Л.М. Борисова и др. Доклиническое изучение противоопухолевой активности производного N-гликозида индолокарбазола ЛХС-1208. Сообщение I // Российский биотерапевтический журнал. 2015. № 2. С. 71-77.
- ОФС.1.2.1.2.0003.15 Тонкослойная хроматография // Государственная фармакопея, XIII изд.