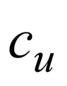Обзор
Растяжения — очень распространенный вид повреждения, связанный с нарушением целостности отдельных мышечных или соединительнотканных волокон. При более тяжелой травме может произойти полный разрыв мышц, сухожилий или связок.
Сухожилия являются продолжением мышц и соединяют их с костями. Связки служат для крепления костей друг с другом. Как сухожилия, так и связки состоят из прочных эластичных соединительнотканных волокон и участвуют в формировании суставов. Поэтому при чрезмерном разгибании в суставе или применении сильной тяги травмируются и связки, и сухожилия. Например, при резком неловком движении, падении, прыжке с высоты или столкновении во время занятий контактными видами спорта. Растяжение мышц, как правило, происходит при попытке выполнить чрезмерную работу, например, поднять или удержать слишком тяжелый предмет.
Чаще всего встречается растяжение ноги в коленном и голеностопном суставах. Растяжение голеностопа обычно происходит при чрезмерном перемещении веса на внешнюю часть стопы, что вызывает повреждение или полный разрыв сухожилия. Растянуть голеностоп можно при ходьбе или беге по неровной местности, а также, поскользнувшись на льду. Растяжение коленного сустава чаще случается при падении на колено, скручивающих движениях в бедре при фиксированной голени, что нередко бывает у футболистов, а также при игре в хоккей, баскетбол, катании на лыжах. На руках растяжению больше подвержены лучезапястный сустав и сустав большого пальца.
Растяжения зачастую происходят во время занятий игровыми видами спорта при резком ускорении и торможении. Особенно тогда, когда человек начинает тренироваться без достаточной разминки, и его мышцы и связки еще не готовы к нагрузке. Опытные спортсмены нередко получают травму, находясь на пике физической формы, так как в этот период они максимально нагружают свои мышцы.
В группе риска также находятся дети, так как их суставы и связочный аппарат еще до конца не сформированы. Нередко растяжения у маленьких детей возникают при резких рывках, когда малыш спотыкается и падает, а взрослый продолжает крепко держать его за ручку. Особенно высока вероятность травмы мягких тканей у детей спортсменов. Однако необходимо помнить, что это полезно для здоровья и может повысить уверенность ребенка в своих силах и его самооценку.
Другие факторы, повышающие вероятность растяжения и разрыва связок, мышц и сухожилий:
- отсутствие тренировки — без регулярных физических упражнений мышцы и суставы слабеют и теряют гибкость, что повышает вероятность травмы;
- нарушение техники упражнений — если неправильно распределять вес при ходьбе или беге, или неумело приземлиться после прыжка с высоты, можно повредить связки колена или голеностопа;
- плохая разминка — разогрев перед тренировкой делает мышцы эластичными и повышает амплитуду движений, что снижает риск растяжения;
- усталость — когда мышцы устали, нарушается координация и высока опасность неловкого движения;
- пожилой возраст — сопровождается снижением эластичности и силы мышц;
- беременность, особенно её вторая половина, связана с повышенным размягчением и излишней эластичность соединительной ткани под действием гормонов, что может повышать вероятность растяжения и разрыва связок и сухожилий при занятиях спортом.
Симптомы растяжения связок, сухожилий и мышц
Для растяжения связок характерны следующие признаки:
- боль вокруг сустава, усиливающаяся при прощупывании и движении;
- отек (припухлость) тканей;
- кровоизлияние под кожу (гематома или синяк);
- нарушение работы сустава из-за боли.
Отек после растяжения появляется быстро, в то время как гематома (синяк) может образоваться позднее или его может вообще не быть. Иногда он появляется не в месте растяжения, а рядом с ним, так как перед попаданием в верхние слои кожи кровь из поврежденной ткани просачивается по мышцам и вокруг сустава.
Растяжение мышцы также происходит при ее чрезмерном натяжении или слишком резком сокращении мышцы. Чаще всего случается растяжение мышц бедра и спины.
Растяжение мышц сопровождается:
- болью в мышце при движении и прощупывании;
- отеком и припухлостью;
- возможно, образованием гематомы (синяка);
- болезненным уплотнением в месте травмы, что связано с сокращением поврежденных, частично порванных волокон мышцы;
- частичным или полным нарушением функции мышцы (трудности при попытке согнуть руку, удержать даже небольшой груз, наклониться и др.).
Легкие травмы проходят самостоятельно в течение нескольких дней или недель. Однако при серьезных повреждениях не стоит откладывать визит к врачу.
Признаки тяжелой травмы, требующие обязательного обращения к врачу:
- интенсивная боль и быстро нарастающий отек или гематома тканей;
- нарушение функции поврежденной части тела: невозможность пошевелить пальцем, рукой, ногой и др.
- невозможность опереться на поврежденную ногу: она подгибается;
- слишком большой, непривычный объем движения в суставе, например, чрезмерное разгибание;
- поврежденная конечность деформирована, искривлена, под кожей появились шишки, бугры;
- онемение, потеря чувствительности или бледность кожи в поврежденной области;
- в течение нескольких дней состояние не улучшается.
Эти симптомы могут говорить о наличии полного разрыва связок, сухожилий, мышц или перелома костей. В этих случаях самолечение имеет непредсказуемый результат.
Что делать при растяжении: первая помощь
Сразу после травмы необходимо создать покой поврежденной части тела. В легких случаях достаточно прекратить физическую работу, присесть или прилечь, придав травмированной конечности возвышенное положение. Можно, например, подложить под растянутую ногу подушку или свернутое валиком одеяло, руку подвесить на косыночную повязку и др.
При выраженной боли, нарушении работы сустава нужна более серьезная иммобилизация. В этих случаях накладывают шину из подручных материалов (картона, доски) или прибинтовывают поврежденную конечность к телу в том положении, которое вызывает наименьшую боль.
После иммобилизации или параллельно с ней желательно охладить место травмы. Приложите лед, пакет с холодной водой, наконец, мокрое полотенце. В аптеке можно приобрести аэрозоль для заморозки. Такими препаратами часто комплектуют аптечки на спортивных соревнованиях. Холод ускорит остановку внутреннего кровотечения, поможет сузить сосуды, отсрочит развитие воспаления и замедлит нарастание отека. Кроме того, охлаждение уменьшает боль. При сильной боли можно использовать нестероидные противовоспалительные средства в виде таблеток или инъекций, а также парацетамол.
Чего нельзя делать при растяжении:
- Греть и растирать место травмы. Тепловые процедуры и массаж показаны только на 3-4 день после растяжения, чтобы улучшить кровообращение, ускорить рассасывание гематомы, отека и заживление. Сразу после травмы эти манипуляции оказывают обратный эффект.
- Принимать алкоголь. Это усиливает кровотечение, отек, замедляет восстановление тканей. Алкоголь допустим только тогда, когда медицинская помощь труднодоступна и нечем уменьшить сильную боль.
- Продолжать работу или тренировки через боль. Растянутым связкам или мышцам нужен покой для скорейшего восстановления. Только спустя некоторое время можно будет приступить к выполнению специальных упражнений, помогающих быстрее вернуться к привычной жизни.
Легкие растяжения проходят без специального лечения. Если боль и отек в месте травмы выражены незначительно, и вы можете самостоятельно передвигаться без особых ограничений, то можно обойтись без посещения врача. Чтобы ускорить восстановление необходимо создать покой поврежденной части тела. Этому первые дни будет способствовать боль, напоминающая о том, что нужно щадить сустав или натруженные мышцы. Избегайте физической работы, не поднимайте тяжести. При растяжении суставов ног желательно пользоваться тростью или костылями при ходьбе до тех пор, пока боль существенно не уменьшится.
При растяжении сустава помогает бинтование эластичным бинтом. Можно использовать специальные мягкие фиксаторы. Фиксировать сустав нужно в естественном положении. После наложения туров бинта убедитесь, что повязка не слишком сильно сдавливает тело и не мешает кровообращению. Вы правильно наложили повязку, если поверхность кожи сохраняет обычный цвет и температуру (не холодная и не горячая), а сама повязка не вызывает ощущения дискомфорта.
При малейших сомнениях по поводу тяжести полученной травмы обратитесь за медицинской помощью. Помимо врачебного осмотра вам потребуется сделать рентгеновский снимок или компьютерную томографию (КТ) поврежденной части тела. С помощью этих исследований можно различить сложные виды переломов и другие виды травм, которые трудно определить по внешним признакам.
Лечение растяжений у врача
Если вы подозреваете перелом, если боль и отек выражены значительно или под кожей образовалась большая гематома, а также при повреждениях у пожилых людей, желательно обратиться к врачу в первые часы после травмы. Причем чем быстрее, тем лучше.
Позднее обращение к врачу при тяжелых растяжениях, сопровождающихся разрывом связок, делает неэффективным консервативное лечение, вынуждает прибегать к операции. Если вдруг, помимо растяжения, имеется перелом, то постепенно нарастающий отек будет мешать хирургу восстановить правильное положение костей и хорошо зафиксировать конечность. Здесь время играет против нас, усложняет лечение.
При растяжении вы можете посетить хирурга в поликлинике или добраться до травмпункта. В обоих учреждениях вас должны обслужить без записи: в травмпунктах в принципе оказывают срочную помощь, а при посещении поликлиники нужно будет уточнить в регистратуре, что вы обращаетесь по «острой боли». В травмпункте вам сразу смогут провести рентген поврежденной области. В поликлинике не всегда есть рентгеновский аппарат. Если состояние не позволяет самостоятельно добраться до врача, вызовите скорую помощь.
Врач поможет обезболить место травмы и порекомендует лекарства, которые вы сможете принимать самостоятельно. Обычно при сильной боли рекомендуется принимать парацетамол. Если он не помогает, может потребоваться специальное обезболивающее, отпускаемое по рецепту. Врач также может назначить нестероидный противовоспалительный препарат (НПВП) в форме крема или геля, например, кетопрофен. Следует наносить его на место растяжения и сразу после этого мыть руки.
Кетопрофен повышает светочувствительность кожи. Во время лечения и в течение двух недель после этого следует избегать контакта этих участков кожи с прямыми солнечными лучами или искусственным освещением (например, в соляриях). НПВП для приема внутрь (например, ибупрофен в таблетках) также помогают снять отек и воспаление.
В ряде случаев при растяжении накладывается гипсовая лангета или повязка, как при переломах. Обычно со 2-3 дня назначаются физиопроцедуры, которые ускоряют процесс восстановления. Чаще это УВЧ, позже — озокерит, компрессы с лекарственными веществами, лечебный массаж, лечебная физкультура, электрофорез с рассасывающими, противовоспалительными и обезболивающими средствами. В случае разрыва связок или мышц и неэффективности консервативного лечения врач может порекомендовать вам хирургическое лечение. Во время операции производят сшивание поврежденных тканей между собой, а после накладывают гипс до полного срастания шва.
Восстановление после растяжения
Продолжительность восстановления тканей зависит от тяжести растяжения. Например, при растяжении голеностопа ходить можно уже через 1-2 недели, полное выздоровление займет 6-8 недель, а вновь заниматься спортом можно через 8-12 недель. При мышечных растяжениях время выздоровления варьируется очень сильно. Иногда требуется несколько недель, иногда — несколько месяцев.
В некоторых случаях хронические осложнения (боль, кратковременные отеки и неустойчивость) сохраняются месяцами и даже годами.
Следует обратиться к травматологу, если спустя положенное время после растяжения вам не становится лучше или, наоборот, симптомы становятся более выраженными.
Профилактика растяжений связок, суставов и мышц
Чтобы избежать растяжений, необходимо соблюдать осторожность во время занятия спортом и в повседневной жизни. Однако ни в коем случае нельзя оберегать себя или детей от физических упражнений. Регулярные упражнения на растяжку и укрепление мышц как часть общей программы физической культуры помогают избежать растяжений и сохранить силу и гибкость суставов. Для профилактики растяжения голеностопа подбирайте удобную обувь, особенно для спорта, а также если вам приходится большую часть дня проводить на ногах. Обувь должна быть высокой, желательно на шнурках, чтобы она плотно фиксировала лодыжки. Нельзя носить стоптанные ботинки, так как в них проще подвернуть ногу. При ношении обуви на высоком каблуке вероятность этого также выше.
При частых растяжениях во время тренировок необходимо использовать специальные фиксаторы или обматывать уязвимые суставы эластичным бинтом для дополнительной защиты. Существуют специальные упражнения, которые позволяют укрепить мышечный корсет и снизить к минимуму риск растяжений.
5 правил для защиты от растяжений
- Делайте разминку перед тренировкой, а заминку — после.
- Не занимайтесь спортом до полного изнеможения, в состоянии усталости риск несчастного случая повышается.
- Избегайте падений — поддерживать порядок на лестницах, в коридорах и в саду, а зимой посыпать дорожки рядом с домом песком — отличная профилактика травм.
- Старайтесь не ходить и не бегать по неровным поверхностям.
- Питайтесь правильно, чтобы мышцы были сильными, а кости и суставы крепкими.
Куда обратиться при растяжении?
С помощью сервиса НаПоправку вы можете быстро найти:
- врача травматолога;
- все травмпункты в городе;
- детские травмпункты;
- круглосуточные травмпункты;
- платные травмпункты.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: «Department of Health original content © 2020»
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Напоправку.ру 2020
Не поднимается рука в плечевом суставе
В том случае, если не поднимается рука, очень важно исключать патологии шейного отдела позвоночника, плече-лопаточного и акромиального сочленения, плечевого сустава. Также могут возникать проблемы с окружающими мягкими тканями (миозит, тендовагинит, бурсит им т.д.).
При первичной диагностике врач всегда обращает внимание: рука не поднимается вверх в одной плоскости или в обеих (впереди себя и сбоку от туловища). Это важнейший диагностический признак. Он может указывать на локализацию патологического процесса. Это может быть суставная манжета плечевого сочленения или тотальное разрушение сустава.
Если не поднимается рука в плечевом суставе, важно своевременно обратиться за медицинской помощью. Это может быть начальная стадия деформирующего остеоартроза — данное заболевание возможно полностью вылечить без хирургической операции только на начальных стадиях.
Если у вас есть похожие симптомы, то мы приглашаем вас на первичную бесплатную консультацию врача ортопеда в нашу клинику мануальной терапии. У нас вы сможете получить исчерпывающую информацию о том, по какой причине не поднимается рука и как можно проводить эффективное лечение.
Почему не поднимается рука вверх: причины
Существуют разные причины того, почему не поднимаются руки и среди них чаще всего встречаются следующие факторы негативного влияния:
- травмы (вывих, растяжение, перелом, трещина, ушиб мягких тканей с образованием гематомы);
- воспаления (суставной капсулы, синовиальной жидкости, хряща, мышц, связок и сухожилий);
- деформации (хрящевой и костной ткани, окружающих связок и сухожилий, мышечных волокон);
- нарушение иннервации (компрессия корешковых нервов и отходящих от них двигательных аксонов);
- дистрофии мышечной ткани на фоне сосудистых и неврогенных патологий;
- инфекции и опухоли.
Узнать, почему не поднимается рука, можно только при проведении полноценной дифференциальной диагностики, поскольку потенциальных причин этого состояния может быть очень много. При первичном осмотре опытный врач сразу же составляет клиническую картину протекающего и развивающегося заболевания. Определить локализацию патологического процесса можно по ограничению подвижности верхней конечности:
- полное отсутствие возможности поднять руку в разных плоскостях говорит о тотальном парезе, связанном с нарушением иннервации, вероятнее всего у пациента присутствует шейный остеохондроз, осложненный протрузией или грыжей межпозвоночного диска;
- ограничение подвижности в боковой плоскости может говорить о развитии плече-лопаточного периартрита или воспаления акромиального сочленения костей;
- отсутствие возможности поднять руку вверх впереди себя обычно присутствует при разрушении суставной губы плечевого сустава (обычно это состояние сопутствует привычному вывиху плеча и приводит к раннему появлению деформирующего остеоартроза).
Потенциальные причины того, почему не поднимается рука вверх, могут скрываться в повреждениях бурс, связок и сухожилий. если у человека в течение длительного времени отсутствовала возможность совершать движения в плечевом суставе, то развивается контрактура или анкилоз. При этой патологии рука поднимается вверх, но не полностью. Напрмиер, только до уровня плеч или даже ниже. Контрактура — это состояние, которое требует проведения комплексной реабилитации. Развивается обычно после длительной иммобилизации верхней конечности гипсовой повязкой при переломах.
Если хотите узнать о том, почему рука не поднимается вверх в вашем случае, запишитесь на бесплатный прием к мануальному терапевту или ортопеду в нашу клинику мануальной терапии. В ходе проведения первичной консультации будет проведен осмотр, поставлен диагноз и составлен предварительный план будущего лечения. Вы получите индивидуальные рекомендации по терапии выявленной болезни.
Плечо болит, рука не поднимается
Если плечо болит, а рука не поднимается, при этом у пациента не было травматического воздействия, то первое, что стоит исключать, это плече-лопаточный периартрит. Это заболевание может развиваться даже у молодых людей в возрасте 25 — 30 лет. Причиной является повышенная нагрузка на верхние конечности, длительная работа с поднятыми вверх руками, игры в теннис и баскетбол.
Если не проводить лечение данного заболевания, то происходит постепенная деформация сухожильного, связочного и мышечного аппарата верхней конечности. Постепенно снижается мышечная сила. Затем начинается разрушение плечевого сустава. У пациента возникает постоянная боль, резкое ограничение подвижности руки, хруст и крепитация при попытке поднять верхнюю конечность или отвести её в сторону.
Другие заболевания, при которых не поднимается рука в плече, включают в себя:
- бурсит (воспаление суставной сумки);
- тендовагинит (заболевание сухожилий);
- болезнь Шульмана (поражение мышц и сухожилий, синовиальных оболочек сустава);
- дистрофия сухожилий плечевого сустава сосудистой и неврогенной этиологии;
- тендобурсит (сочетанное воспаление суставной сумки, синовиальной капсулы сустава и окружающих их сухожильных волокон);
- воспаление и деформация вращательной манжеты плеча;
- фасциит и миозит окружающих мышц;
- шейный остеохондроз и возникающие на его фоне протрузии и грыжи межпозвоночного диска;
- туннельные синдромы с компрессией корешковых нервов, отвечающих за двигательную активность руки.
А теперь разберем все эти потенциальные заболевания немного подробнее. начнем с самого распространенного — шейного остеохондроза. В этом отделе позвоночного столба отходят от спинного мозга корешковые нервы, отвечающие за иннервацию мягких тканей верхних конечностей. Каждый корешковый нерв несет в себе чувствительные и двигательные аксоны. С помощью чувствительного аксона передается нервный импульс в церебральные структуры головного мозга. Там импульс обрабатывается и к мышцам руки поступает ответный сигнал по двигательной части аксон. Он дает команду сократить или расслабить мышцы с целью совершения определённого движения.
Если на пути прохождения нервного волокна присутствуют рубцовые изменения мягких тканей, деформации хрящевой и костной ткани, то возникает эффект компрессии. На начальной стадии это вызывает болевой синдром. Затем на фоне ишемической дистрофии нервное волокно деформируется и все симптомы могут полностью пройти без лечения. Но нарушение чувствительности будет проявляться в виде отсутствия возможности при желании поднять руку в плече на необходимую высоту. Это состояние называется плегия или парез мышц верхней конечности.
При воспалении сухожилий, мышц, связок и бурс симптомы напоминают артрит. Кожные покровы гиперемированы, пальпация болезненна, движения ограничены. Для постановки диагноза может потребоваться КТ и УЗИ мягких тканей.
Последствия травмы
Иногда рука не поднимается выше плеча после травмы. Последствия травмы могут быть ранними и отдалёнными. В первом случае клинические симптомы развиваются сразу же после получения травмы:
- возникает острая болезненность в зоне поражения;
- в случае вывиха плечевой сустав деформирован, рука находится в неестественном положении;
- спустя 30 — 40 минут вокруг сустава образуется плотная отечность;
- движения ограничены;
- пальпация резко болезненная;
- спустя 3-4 часа образуется подкожная гематома (синяк).
Меры оказания первой помощи включают в себя иммобилизацию верхней конечности, прикладывание холода к месту травмы и срочное обращение к врачу травматологу.
Отдаленные последствия травматического воздействия могут проявляться в виде рубцовой деформации сухожилий и связок, развития контрактуры после длительной иммобилизации руки. В этом случае показана комплексная реабилитация с помощью методик мануальной терапии.
Что делать, если не поднимается рука выше плеча
Первое, что делать, если не поднимается рука, это срочно обращаться за медицинской помощью. Если присутствует асимметрия мимики лица, речь стала невнятной, то нужно сразу же вызывать бригаду скорой медицинской помощи. Невозможность поднять руку с одной стороны часто является признаком развивающегося инсульта (нарушения мозгового кровообращения). Поэтому нельзя оставлять подобный признак без внимания.
Если в течение длительного периода времени не поднимаются руки выше плеча и при этом отсутствуют симптомы нарушения мозгового кровообращения, то необходимо обратиться на приём к мануальному терапевту или ортопеду. Эти доктора специализируются на диагностике и лечении заболеваний опорно-двигательного аппарата. Они смогут в ходе проведения осмотра и сбора анамнезе поставить предварительный диагноз. В случае необходимости назначаются дополнительные обследования, такие как компьютерная томограмма, рентгенографический снимок или МРТ. В сложных клинических случаях для диагностики проводится внутрисуставная процедура артроскопии.
После постановки диагноза пациент имеет возможность выбрать подходящие для него методики терапии. Обычно в распоряжении больного находятся способы воздействия, предлагаемые официальной медициной и альтернативные методики мануальной терапии. В первом случае упор делается на применение симптоматических фармакологических препаратов, которые на некоторое время (на период от 4-х до 8-ми месяцев) устраняют основные симптомы заболевания, но при этом причина сохраняется и болезнь продолжает разрушать суставы и шейный отдел позвоночника.
Мануальная медицина предлагает принципиально иной подход, направленный на устранение причины заболевания. При этом конечной целью работы врача ставится полное восстановление тканей поврежденного сустава или межпозвоночного диска.
Рука не поднимает выше плеча: лечение мануальной терапией
Если рука не поднимается выше плеча, лечение целесообразно проводить с использованием методов мануальной терапии. Это позволяет все перечисленные в статье заболевания полностью устранять путем полного восстановления поврежденных тканей верхнего плечевого пояса и шейного отдела позвоночного столба.
Мануальная терапия и ортопедия предполагают, что причиной деформации суставов и межпозвоночной диска является нарушение нормального процесса кровоснабжения тканей. Поэтому усилия докторов при проведении лечения заболеваний, при которых не поднимается рука, направлены на восстановление кровотока, микроциркуляции крови и лимфатической жидкости, улучшении диффузного обмена.
Мы применяем следующие методики:
- массаж и остеопатия для улучшения кровотока и микроциркуляции лимфатической жидкости;
- тракционное вытяжение при шейном остеохондрозе с корешковым компрессионным синдромом;
- рефлексотерапия для запуска процесса естественное регенерации поврежденных тканей;
- кинезиотерапия и лечебная гимнастика для повышения мышечного тонуса и ускорения процесса выздоровления.
Вы можете записаться на бесплатный прием ортопеда или мануального терапевта в нашей клинике. В ходе консультации для вас будет составлен индивидуальный курс терапии в зависимости от поставленного диагноза.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
- Guardia, «La Médecine à travers les âges».
- ОФС.1.2.1.1.0003.15 Спектрофотометрия в ультрафиолетовой и видимой областях // Государственная фармакопея, XIII изд.
- Frédault, «Histoire de la médecine» (П., 1970).
- https://lib.napopravku.ru/diseases/rastyazhenie-sukhozhiliy-svyazok-i-myshts/.
- https://freemove.ru/health/ne-podnimaetsya-ruka-v-plechevom-sustave.php.
- З.С. Смирнова, Л.М. Борисова, М.П. Киселева и др. Противоопухолевая активность соединения ЛХС-1208 (N-гликозилированные производные индоло[2,3-а]карбазола) // Российский биотерапевтический журнал 2010. № 1. С. 80.